Рак почек
Рак почки – злокачественная опухоль, происходящая либо из проксимальных канальцев почки (почечно-клеточный рак) либо из эпителия чашечно-лоханочной системы (уротелиальный рак). Также у детей выделяют опухоль Вильмса – эмбриональная аденомиосаркома почки.
В мире ежегодно заболевает и погибает от почечно-клеточного рака приблизительно 250 тыс. и 100 тыс. человек соответственно. В 2008 году в России было зарегистрировано 17 563 новых случаев почечно-клеточного рака и 8 370 человек умерло вследствие прогрессирования заболевания (1). В мировой структуре злокачественных заболеваний рак почки занимает около 3 %. Почечно-клеточный рак составляет приблизительно 4,3 % всех злокачественных новообразований у мужчин и 2,9 % у женщин; медиана возраста на момент постановки диагноза — 61 год. За последние 10 лет отмечается прирост заболеваемости – 3,52% ежегодно (2). В США по данным 2010г. регистрируется примерно 50000 первично обнаруженных больных с раком почки(3). В детском возрасте он встречается гораздо чаще, и у детей его встречаемость иногда доходит до 40% от всех злокачественных опухолей у детей.
Этиология рака почки, как и рака вообще, остаётся не до конца понятной. Однако известны факторы риска, которые существенно увеличивают риск заболеть раком почки.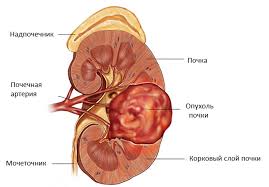
Выделяют следующие факторы риска:
- Курение – один из самых главных факторов риска, и, по различным данным, в среднем повышает риск заболеть раком почки в два раза. Отказ от курения снижает риск, но не возвращает его на прежний уровень.
- Ожирение – второй из главных факторов риска развития рака почки. Почему ожирение так сказывается на частоте рака почки, остаётся невыясненным, но известно, что риск возникновения заболевания повышается примерно на 20%.
- Мужской пол – мужчины заболевают в два раза чаще женщин.
- Артериальная гипертензия – в небольшом количестве исследований был выявлено увеличение риска до 20%;
- Некоторые лекарственные препараты – по данным из разных источников имеется информация о повышении риска вследствие приёма диуретиков, амфетамина, некоторых НПВС;
- Болезнь фон Гиппеля–Линдау – редкое наследственное заболевание;
- Хронические заболевания почек в терминальной стадии;
- Контакт с кадмием, асбестом;
- Облучение.
Симптомы рака почки
Как и большинство онкологических заболеваний, рак почки длительное время прогрессирует бессимптомно. В дальнейшем появляются симптомы, по которым можно его заподозрить:
- Гематурия – появление крови в моче
- Анемия – как следствие гематурии
- Артериальная гипертензия
- Боль в поясничной области
- Пальпируемое образование в проекции почки
- Снижение массы тела
- Субфебрильная температура
- Утомляемость, слабость
Рак почки чаще всего метастазирует и лимфогенным (через лимфатическую систему) и гематогенным (через кровоток) путём.
Лимфогенным путём рак почки метастазирует в парааортальные и паракавальные лимфатические узлы, а также в лимфатические узлы ворот почки. Гематогенным путём - чаще всего метастазирует в легкие, печень, головной мозг и кости.
Диагностика рака почки
В диагностике рака почки применяются:
- Ультразвуковое исследование (УЗИ)
- Рентгеновские методы исследования, в частности с применением контрастных препаратов (внутривенная урография), а также спиральная компьютерная томография (СКТ), магниторезонансная томография (МРТ).
- Ангиография (при наличии данных за наличие опухолевого тромба)
Лечение рака почки
Сегодня стандартом хирургического лечения больных с локализованными формами рака почки является радикальная нефрэктомия. Операция заключается в удалении всего органа с опухолью, околопочечной жировой клетчаткой, фасцией Герота. Производится перевязка и пересечение почечных сосудов (артерии и вены), по показаниям может быть проведено удаление надпочечника и лимфаденэктомия. Операция может производиться как из традиционного (открытого) доступа, так и лапароскопически. В настоящее время лапароскопические методы операций постепенно становятся стандартом лечения многих заболеваний, при которых раньше требовалась более агрессивная открытое вмешательство. Преимущества лапароскопических операций перед открытыми очевидно: это и меньшая частота осложнений как во время, так и после операции, меньше кровопотери, меньше инфекционных осложнений, меньшая агрессивность, травматизация тканей. При этом результаты таких операций ничуть не уступают открытым операциям.
На сегодняшний день благодаря повсеместному внедрению в практику ультразвуковых методов диагностики, опухоли почки выявляются на ранних стадиях. Ранняя диагностика рака почки в совокупности с улучшением хирургических технологий привели к увеличению количества органосберегающих операций, когда производится частичное удаление почки с опухолью (резекция). Проведение такого оперативного вмешательства рекомендуется при опухоли в стадии T1a-T2 и при здоровой контралатеральной почке. При выполнении резекции почки отступают от края опухоли не менее 1 см. Соблюдение этого принципа позволяет достичь низкого уровня рецидивов заболевания.
Также резекция почки выполняется при невозможности ее радикального удаления. В зависимости от причины, выделяют следующие показания к органосохраняющим операциям на почке.
Абсолютные
- поражение единственной почки
- двусторонний рак почки
- подковообразная почка
- выраженная почечная недостаточность
Относительные
- поражение контралатеральной почки хроническим процессом (гломерулонефрит, нефросклероз).
Выполнение радикальной нефрэктомии или резекции почки позволяют, не меняя качество жизни пациента, излечить его от этого грозного заболевания.
Лимфаденэктомия.
Наличие метастазов в регионарных лимфатических узлах является одним из важнейших факторов, определяющих прогноз заболевания. Вероятность поражения регионарных лимфатических узлов при раке почки возрастает со стадией заболевания. Поражение лимфатических узлов встречается в 6% случаев в стадии Т1-Т2; в 46% - в стадии ТЗ; у 62% пациентов с наличием отдаленных метастазов и 67% - у пациентов с отдаленными метастазами и вовлечением в опухолевый процесс сосудов (почечная вена, нижняя полая вена). Кроме того, выполнение лимфаденэктомии позволяет установить факт поражения лимфатических узлов, что имеет высокую диагностическую ценность при почечно-клеточном раке, т.к. это заболевание отличается непредсказуемостью метастазирования (могут быть отдаленные метастазы при наличии непораженных лимфоузлов).
В случаи невозможности радикальной операции проводят иммунотерапию или таргентную терапию.
Химиотерапия при лечении почечно-клеточного рака применяется крайне редко (чаще всего назначают капецитабин, доксорубицин), поскольку данный тип опухоли малочувствителен к известным химиотерапевтическим препаратам. Одной из основных причин высокой устойчивости опухолей почки к химиотерапии считается гиперэкспрессия белка множественной лекарственной устойчивости (MDR-1), связанная, вероятнее всего, с тем, что данный белок в норме продуцируется в клетках проксимальных канальцев почки, из которых чаще всего и развиваются опухоли.
Лучевая терапия используется при лечении почечно-клеточного рака несколько чаще, чем химиотерапия; хотя чувствительность опухоли почки к облучению также невелика, но лучевую терапию применяют как паллиативное средство, позволяющее уменьшить испытываемые пациентом боли и улучшить на определённое время его самочувствие.
Иммунотерапия стала широко применяться при лечении почечно-клеточного рака в 80-е гг. XX века. До недавнего времени иммунотерапевтические методы с применением интерферона-альфа или интерлейкина-2 являлись единственным стандартом при лекарственном лечении больных диссеминированными формами почечно-клеточного рака; однако частота объективных эффектов при их применении остаётся невысокой, и в настоящее время они уступили своё место препаратам таргетной терапии.
Таргетная терапия как метод лечения почечно-клеточного рака возникла в начале XXI века. Её появление связано с открытием — благодаря успехам молекулярной биологии — основных патогенетических путей развития данного типа рака, опосредованных через фактор роста эндотелия сосудов VEGF или через мишень рапамицина у млекопитающих mTOR. Рост раковой опухоли и её способность к метастазированию связаны с протекающим в опухолевых тканях интенсивным ангиогенезом, который стимулируется сигнальным белком VEGF, а белок mTOR регулирует клеточный рост; препараты таргетной терапии ингибируют эти белки, подавляя рост и размножение раковых клеток. В терапии почечно-клеточного рака находят применение следующие препараты:
- ингибиторы VEGF-рецепторов: сорафениб, сунитиниб, акситиниб и тивозаниб;
- ингибиторы белка VEGF: бевацизумаб;
- ингибиторы mTOR: темсиролимус, эверолимус.
Наиболее универсальным среди таргетных препаратов является сорафениб, подавляющий не только ангиогенез, но и клеточнуюпролиферацию.
Серьёзной проблемой на пути применения препаратов данного класса является, впрочем, быстро развивающаяся резистентность организма к ним, а также (наблюдаемая достаточно часто) плохая их переносимость, сопровождающаяся различными побочными эффектами; для борьбы с этим пытаются применять комбинированную терапию (по предварительным данным, обнадёживающие результаты даёт совместное применение бевацизумаба и одного из ингибиторов mTOR).
Прогноз рака почки
На первой стадии рака почки полного излечения удаётся добиться в 90% случаев. При второй и третьей стадии шанс добиться полного излечения сильно снижается. При 4 стадии прогноз крайне неблагоприятный, тяжело достичь даже многолетней выживаемости.
