Рак мочевого пузыря
Рак мочевого пузыря (РМП) — достаточно частая патология. РМП встречается примерно в 2-5% всех новообразований. В структуре онкологической заболеваемости РМП занимает 11-е место; его частота достигает ориентировочно 10-15 случаев на 100 000 человек в год. В США и Европе встречаемость РМП в 2-3 раза превышает среднемировые показатели.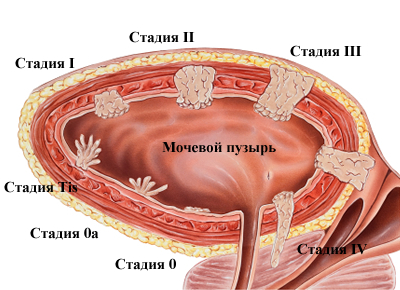
Мужчины болеют в 2,5-6 раз чаще женщин. Характерно нарастание заболеваемости с возрастом. Опухоли мочевого пузыря почти не выявляются у людей моложе 35 лет. Однако после 65 лет вероятность возникновения резко увеличивается.
Среди заболевших РМП летальный исход, связанный с основным диагнозом, отмечается у 20-25% пациентов.
В основном РМП (> 90%) проявляется морфологически в виде так называемых переходноклеточных карцином. Плоскоклеточные раки составляют примерно 5% от общего числа опухолей мочевого пузыря. Новообразования мочевого пузыря, кроме опухолей эпителиального происхождения, могут иногда проявляться в виде сарком, меланом, лимфом и т.д.
РМП является одним из первых онкологических заболеваний, для которых была надежно продемонстрирована взаимосвязь с работой на вредном производстве. Увеличенный риск РМП обнаруживается у работников резиновой и текстильной промышленностей. Считается, что наиболее значимым звеном в патогенезе «профессионального» РМП является контакт с канцерогенами из группы ариламинов. На фоне уменьшения производственной ариламиновой нагрузки, фактический контакт с этими канцерогенами остается высоким, так как ариламины входят в состав табачного дыма.
Симптоматика опухолей мочевого пузыря складывается в основном из гематурии и дизурии. Гематурия — более ранний признак, чем дизурия, так как кровотечение может возникнуть вследствие травматизации ворсин неинфильтрирующей опухоли (папилломы) при сокращении мочевого пузыря.
Интенсивность макрогематурии бывает различной: от едва заметной розовой окраски до насыщенного красного или алого цвета мочи с наличием в ней кровяных сгустков разной величины и формы. В отдельных случаях интенсивность кровотечения из опухоли мочевого пузыря настолько велика, что пузырь заполняется большим количеством сгустков, затрудняющих мочеиспускание или даже вызывающих острую полную задержку его (тампонада мочевого пузыря сгустками крови). Помимо гематурии, могут отмечаться и другие патологические изменения мочи.
Затрудненный отток мочи из мочевого пузыря и верхних мочевых путей, распад опухоли и изъязвление пузырной стенки способствуют присоединению инфекции и возникновению цистита и пиелонефрита. При этом моча становится гнойной. При распадающихся опухолях пузыря гнойная моча приобретает щелочную реакцию, зловонный аммиачный запах, в осадке появляются соли — фосфаты. Мочеиспускание при инфильтрирующем росте опухоли болезненное, особенно к концу акта, учащенное, с императивными позывами. Иногда инфильтрирующие опухоли мочевого пузыря сопровождаются болями постоянного характера, не связанными с мочеиспусканием или усиливающимися при нем. Иррадиация болей в промежность, половые органы, крестец, ягодичную область, бедро свидетельствует о прорастании нервных узлов или ветвей.
Инвазия опухоли мочевого пузыря в близлежащие ткани и их последующий некроз могут привести к образованию пузырно-влагалищных или пузырно-прямокишечных свищей с соответствующей клинической симптоматикой.
Инфильтрующий рост опухоли может вызвать сдавление устья мочеточника, сопровождающееся болями в области почки, развитием гидроуретеронефроза и пиелонефрита. При сдавлении устьев обоих мочеточников к этим явлениям присоединяются признаки почечной недостаточности вплоть до развития уремии.
В задачи диагностики новообразования мочевого пузыря входит не только распознавание наличия опухоли, но и определение ее стадии, состояния слизистой оболочки пузыря вокруг опухоли и верхних мочевых путей, наличия или отсутствия метастазов. Все это требует детального исследования не только мочевых органов, но и других органов и систем. На основании полученных данных решают вопрос об операбельности больного, о выборе метода оперативного вмешательства и о соответствующей предоперационной подготовке. Методы диагностики опухолей мочевого пузыря разнообразны.
Ведущим методом исследования при подозрении на опухоль мочевого пузыря является цистоскопия. Она позволяет обнаружить опухоль, получить представление о локализации, размерах, количестве и внешнем виде опухолей, состоянии слизистой оболочки вокруг опухоли и устьев мочеточников.
Эндовезикальная биопсия необходима при определении вида патологического процесса в мочевом пузыре. Однако для установления доброкачественности или злокачественности опухоли этот метод недостаточно точен, так как позволяет получить для исследования лишь поверхностные участки опухоли, ее ворсины, а малигнизация всегда начинается в глубине опухоли, в ее основании и подлежащей ткани.
В настоящее время стали шире применять трансабдоминальную и эндовезикальную эхографию (ультразвуковое сканирование) мочевого пузыря для определения степени инфильтрации опухолью его стенки. Ультразвуковое сканирование мочевого пузыря можно проводить только при наполненном мочевом пузыре. На двухмерных эхограммах получают сагиттальный и горизонтальный срезы мочевого пузыря.
По ультразвуковым картинам можно различать три варианта опухолей мочевого пузыря: 1) опухоль, занимающая слизистый и подслизистый слой; ультразвуковая картина стенки пузыря ровная, без утолщений; 2) опухоль, инфильтрирующая мышечный слой пузырной стенки; 3) опухоль, распространяющаяся за пределы пузырной стенки.
Методы лечения рака мочевого пузыря делят на оперативные и консервативные. Выбор метода основывается на прогностических факторах, наличии сопутствующих заболеваний. Наиболее важными прогностическими факторами при раке мочевого пузыря являются глубина инвазии опухоли и ее размер, степень дифференцировки злокачественных клеток, наличие метастазов и сопутствующей карциномы in situ, а также характер местного роста (папиллярный или инфильтрирующий), мультифокальность и рецидививирующее течение заболевания.
К консервативным методам относят лучевую, химиотерапию (общую и внутрипузырную), иммунотерапию. Хирургическое лечение разделяют на трансуретральную резекцию мочевого пузыря при неинфильтративных опухолях и цистэктомию с различными видами деривации мочи.
В ряде случаев проводят паллиативные операции. При полной задержке мочеиспускания на почве раковой инфильтрации шейки мочевого пузыря или вследствие тампонады пузыря сгустками крови бывает необходима экстренная эпицистостомия. При стойком нарушении оттока мочи из верхних мочевых путей вследствие сдавления опухолью мочеточников и присоединения гнойного пиелонефрита, уросепсиса, высокой азототемии показана пиело- или нефростомия либо уретерокутанеостомия.
После своевременно предпринятого комплексного лечения прогноз наиболее благоприятен. Важным условием благоприятного исхода после органосохраняющих операций является систематическое диспансерное наблюдение за больными, лечившимися по поводу опухолей мочевого пузыря. Поскольку эти опухоли весьма склонны к рецидивам, больным в течение всей жизни необходим регулярный цистоскопический контроль для выявления рецидивной опухоли мочевого пузыря и своевременной ее ликвидации. В течение 1-го года после операции контрольную цистоскопию проводят каждые 3 мес, в течение следующих 3 лет — 2 раза в год, а затем ежегодно.
Профилактикой развития рака мочевого пузыря является отказ от курения и мероприятия по устранению профессиональных вредностей химического производства.
