И снова здравствуйте, уважаемые читательницы и читатели! Наверняка вы знаете о том, что хрусталик является невероятно хрупким элементом зрительной системы. Даже самая лёгкая травма может привести к изменениям, в результате которых хрусталиковое вещество начнёт постепенно мутнеть, приводя к снижению зрения.
Одним из наиболее опасных офтальмологических заболеваний, связанных с повреждением хрусталика, считается травматическая катаракта.
Её развитие может быть спровоцировано проникающими ранениями естественной «линзы», контузией глазного яблока, негативным воздействием химических веществ, высоких температур и пр. В случае отсутствия своевременного лечения наступает необратимая потеря зрения.
Что представляет собой травматическая катаракта
Катаракта — заболевание, которое характеризуется помутнением хрусталика (естественной линзы) глаза. Болезнь является одной из самых распространенных офтальмологических патологий, поэтому проблема постоянно изучается, определены причины возникновения и методы лечения катаракты. Одна из причин патологии — рана или контузия органа зрения, в результате чего развивается травматическая катаракта глаза.
Более 70% больных рискуют ослепнуть на один или оба глаза по причине стремительного развития патологии. Поэтому при возникновении подозрений на проблемы с глазами необходимо немедленно обратиться к офтальмологу.
Особенности патологии
К сожалению, по статистике подобные проблемы в 72% случаев чреваты слепотой. Статистические данные по контузиям глаз еще более тревожные. Кроме того, посттравматические осложнения, как правило, связаны со смещением хрусталика.
Наш хрусталик – орган очень нежный, и ему достаточно даже самой легкой травмы, чтобы произошли необратимые изменения, и он помутнел. Помутнение хрусталика сопровождается постоянным снижением зрения. Сам больной, субъективно описывая свои ощущения, говорит: будто смотришь все время через грязное и мутное окно. Изображение искажено, предметы могут двоиться, в сумерках почти ничего не видно.
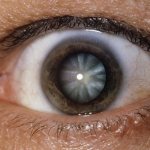
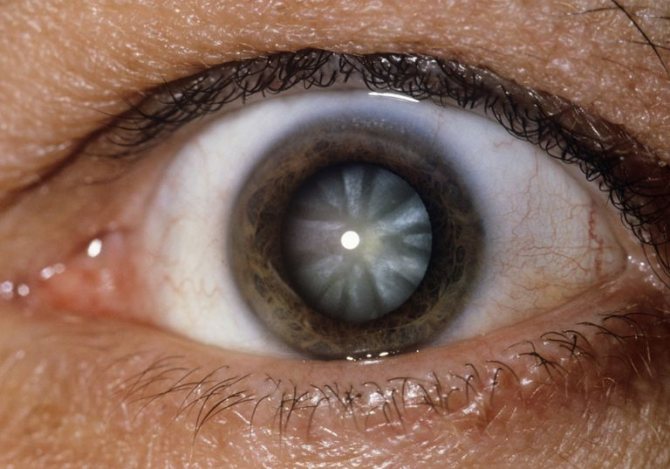
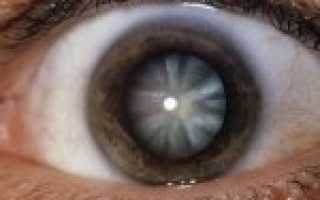
Травматическую катаракту можно увидеть даже невооруженным глазом: зрачок постепенно как бы выцветает, и из угольно-черного становится белесым. Обычно, если нарушена целостность хрусталика, такое повреждение обнаруживается почти сразу. Хрусталик может быстро набухнуть, вследствие чего внутриглазное давление повышается, и развивается передний увеит. Очень редко катаракта связана только с первоначальным помутнением, которое не прогрессирует.
Код заболевания по МКБ-10
МКБ-10 — нормативный документ, полное название которого звучит как Международная Классификация Болезней, пересмотренный и дополненный в десятый раз.
Цель этой классификации — предоставить каждому желающему доступ к информации о болезнях, их симптомах, методиках лечения, возможных последствиях.
Что касается травматической катаракты, по МКБ-10 этому заболеванию присвоен код H26.1. Информация о болезни размещена в 7 классе, который содержит глазные заболевания, в блоке H25-H28, что соответствует болезням хрусталика.
Как и в случае с другими патологиями, людям с травматической катарактой МКБ предоставляет информацию о методах лечения. Согласно информации из этого документа, существуют препараты, которые могут приостановить развитие заболевания и позволяют жить без оперативного вмешательства долгие годы без потери зрения.
Роль хрусталика в зрительной системе
Хрусталик человеческого глаза является прозрачной натуральной линзой, которая выступает частью оптического аппарата. Он расположен за зрачком и радужкой. Примечательно, что хрусталик не содержит сосудов и нервов, а «питается» через внутриглазную жидкость, в которую погружен.
Без хрусталика не могут проводиться световые импульсы и преломляться свет. Этот элемент глаза обеспечивает аккомодацию (приспосабливание). Именно хрусталик делит глазное яблоко на передний и задний отделы. Он является защитой стекловидного тела от микробов, когда развивается воспаление передней камеры глаза.
Хрусталик очень чувствительный элемент глазного яблока. При резком воздействии и в плохих условиях в нем начинаются опасные процессы. Даже при слабой травме хрусталик может начать мутнеть и перестать выполнять свои функции.
Помутнение хрусталика называют катарактой. Это состояние характеризуется постепенным снижением зрения, сложностью определения границ предметов, невозможностью различать объекты при плохом освещении. Пациенты с катарактой отмечают, что им приходится смотреть на мир будто через запотевшее стекло.
Разновидности посттравматической катаракты
В зависимости от вида полученной травмы, после которой развивается катаракта, выделяют несколько ее разновидностей.
Виды посттравматической катаракты в зависимости от ее причины:
- контузионная — болезнь появляется как результат тупой травматизации глаза;
- раневая — если произошло проникающее ранение глаза, это также может привести к быстро прогрессирующей глазной патологии;
- химическая — возникает, как результат попадания в глаза или организм в целом отравляющих веществ;
- производственная — травматизация глаза на рабочем месте — частый случай для сварщиков, людей, работающих в горячих цехах;
- лучевая — может проявиться после высокой дозы радиационного облучения.
Типы болезни, определяющиеся скоростью ее развития:
- непрогрессирующая;
- медленно развивающаяся;
- быстро прогрессирующая.
Классификация по степени разрушения хрусталика:
- с нарушением целостности капсулы хрусталика;
- капсула хрусталика сохранена;
- полное повреждение хрусталика.
Также, после полученной травмы, в глазу может остаться инородное тело, которое продолжит и дальше повреждать хрусталик и провоцировать развитие патологии.
Прогноз при возникновении травматической катаракты тем благоприятнее, чем быстрее пострадавший обратится к врачу. Если глаз поврежден незначительно, со временем проблема может решиться самостоятельно.
Стадии развития катаракты
На начальной стадии катаракты помутнения возникают вне оптической зоны глаза. Дальнейшее распространение патологии будет проходить по периферии хрусталика.
Для незрелой катаракты характерно центральное помутнение оптической зоны. Данная степень заболевания значительно нарушает зрительную функцию. При переходе к незрелой степени помутнение распространяется от периферии к центру хрусталика.
Зрелая катаракта отличается полным закрытием хрусталика. В таком состоянии пациент может видеть только освещение. Перезрелая степень болезни характеризуется молочно-белым окрасом хрусталика и разжижением его содержимого.
Развитие катаракты подчиняется пяти конкретным стадиям:
- Передняя и задняя капсулярные.
- Околоядерная слоистая.
- Ядерная.
- Корковая.
- Полная.
Исследования показывают, что у 20% пациентов катаракта развивается до критической стадии в течение 4-6 лет. В 15% случаев можно наблюдать медленное созревание (10-15 лет). В большинстве же случаев – 70% – помутнение приобретает опасные характеристики за 6-10 лет.
Симптоматика заболевания
Чтобы не упустить время и получить своевременную медицинскую помощь, важно знать основные признаки травматической катаракты.
Симптомы патологии:
- снижение качества зрения, особенно в темноте;
- перед глазами появляются несуществующие точки, полоски;
- светобоязнь, особенно беспокоит непереносимость яркого света;
- проблемы с выполнением действий, требующих особой концентрации (чтение, вышивка);
- отсутствие восприятия некоторых цветов;
- двоение, нечеткость в глазах;
- цвет зрачка меняется с черного на серый, иногда практически белый.
При любом из этих признаков у больного не должно возникать сомнений, как действовать при травматической катаракте — единственно правильным будет решением обратиться к врачу-офтальмологу.
Признаки и симптомы
Травматическая катаракта чаще всего обнаруживается невооружённым глазом и имеет свои характерные симптомы:
- двоение в органах зрения;
- неясность и размытость изображения;
- яркие очертания вокруг освещённых предметов;
- мерцание перед органами зрения пятен, штрихов, полосок;
- затруднение при чтении и проведении работ, связанных с мелкими деталями;
- уменьшение контрастности и яркости изображений;
- смещение хрусталика;
- повышение качества зрения в пасмурную погоду;
- видоизменение цвета зрачка — из чёрного цвета переходит в белесый;
- Увеличивается внутриглазное давление;
- Возможно наличие инородного тела в глазу;
- Полная потеря зрительной функции.
Нарушение хрусталика в редких случаях может быть изолированным. Зачастую травматическая катаракта наблюдается совместно с отклонениями прочих структур органа зрения. При появлении таких симптомов, необходимо как можно раньше проконсультироваться у врача-специалиста. Нельзя самопроизвольно пытаться вылечить травматическую катаракту. Самостоятельные действия только ухудшат ситуацию и спровоцируют обострение.
Постановка диагноза
После обращения за врачебной помощью, первоочередной задачей медиков является подтверждение или опровержение предполагаемого диагноза.
Методики диагностирования травматической катаракты:
- опрос больного — врач должен понимать, какое происшествие предшествовало возникновению болезни;
- изучение анамнеза — чтобы удостовериться в том, что катаракта носит именно приобретенный травматический характер, доктор должен исключить остальные возможные причины появления патологии;
- офтальмоскопия — исследование глазного дна посредством щелевой лампы;
- сканирование ультразвуком;
- осмотр в проходящем свете;
- визометрия — измерение остроты зрения;
- биомикроскопический метод — изучение структуры глаз;
- периметрия — исследование поля зрения;
- тонометрия — измерение ВГД (внутриглазного давления);
- фосфен — распознание электрической чувствительности глазной сетчатки.
После постановки точного диагноза будет назначено лечение, которое практически всегда заключается в хирургической операции.
Диагностика катаракты и предоперационное обследование
Запланировать визит к врачу нужно в том случае, если отмечается ухудшение зрения и потеря четкости. Выявить причины нарушения позволяет только комплексная диагностика на специальном оборудовании.
Обследование при катаракте включает такие меры:
- проверка остроты зрения (визометрия);
- определение степени рефракции глаз, измерение кривизны и преломляющей силы роговицы (компьютерная кераторефрактометрия);
- изучение переднего отрезка глаза, оценка состояния хрусталика и радужки (биомикроскопия);
- проверка угла передней камеры (гониоскопия);
- определение полей зрения (периметрия);
- проверка уровня внутриглазного давления (тонометрия);
- оценка состояния зрительного нерва и сетчатки (офтальмоскопия);
- измерение толщины роговицы и хрусталика, глубины передней камеры, оценка состояния стекловидного тела и сетчатки (ультразвуковое сканирование);
- всестороннее изучение переднего отрезка, детальное рассмотрение роговицы (кератотопография).
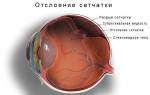
Поскольку очень часто катаракту лечат при помощи установки интраокулярных линз, в процессе диагностики нужно детально изучить состояние роговицы. Радиус кривизны этой оболочки позволяет рассчитать необходимые параметры линзы. При подозрении на травматическую катаракту важно провести ультразвуковое сканирование в В-режиме. Это позволяет найти разрывы и вовремя установить наличие отслойки сетчатки или сосудистой оболочки.
Перед операцией следует пройти тщательное обследование, при необходимости посетить других специалистов и убедиться в отсутствии противопоказаний. Цель офтальмологической диагностики – обнаружить или исключить факодонез и грыжу стекловидного тела, осмотреть заднюю капсулу. Перед операцией важно проверить состояние цинновых связок.
Медикаментозное лечение
Лечение травматической катаракты с применением глазных капель и препаратов, употребляемых внутрь, не может гарантировать полного избавления от патологии. Такое лечение допустимо только на ранних стадиях болезни или используется в период подбора оптимального метода оперативного вмешательства, а также в случае категорического отказа пациента от операции.
Среди препаратов, используемых для приостановки прогресса катаракты, можно назвать следующие:
- «Квинакс»;
- «Офтан-Катахром»;
- «Тауфон»;
- «Вицеин»;
- «Вита-Йодурол».
Не стоит руководствоваться этим списком для самолечения — упущенное время без помощи специалистов может стоить человеку, больному катарактой, зрения.
Капли от катаракты
Современный фармацевтический рынок предлагает сотни препаратов от самых разных патологий зрительной системы, и катаракта не стала исключением. Обычно врачи назначают капли только для облегчения симптомов, поскольку нет на рынке достаточно эффективного средства для рассасывания помутнений.
При катаракте часто назначают Витафакол, Квинакс, Витайодурол, Тауфон и Офтан-катахром. Однако заместительная терапия (препараты с веществами, недостаток которых предположительно вызывает катаракту) при травматической природе помутнения малоэффективна. Глаз может быть полностью здоров до травмы и не нуждаться в дополнительном «питании».
Примечательно, что большинство препаратов от катаракты не проверяются независимо. Сам изготовитель организовывает исследование эффективности, результаты которого не всегда достоверны. Поэтому эффективность многочисленных препаратов от катаракты научно не доказана, а потому их применение может быть нецелесообразным.
Отдельно стоит упомянуть капли Квинакс. Только этот препарат показал реальную, хоть и незначительную эффективность при терапии старческой, диабетической и других форм катаракты. Этот препарат уникален в своем роде: его активные вещества способны активизировать ферменты внутриглазной жидкости и усилить процесс рассасывания белков хрусталика. Чтобы добиться результата, нужно использовать капли годами, что недопустимо при быстром прогрессировании болезни.
Капли от катаракты могут быть эффективны только на начальном этапе развития болезни. Имеющиеся плотные помутнения можно полностью вылечить только при помощи операции, поэтому не стоит откладывать хирургическое лечение.
Народная медицина
Существуют и народные способы приостановки быстрого развития травматической катаракты.
Рецепты против катаракты:
- Настаивание картофельных ростков на водке. Готовят состав из расчета 5-6 столовых ложек ростков на 0,5 л водки. Оставить в темном месте на 2 недели. Употреблять средство трижды в день по 1 ложке в течение 3 месяцев.
- Смесь грецких орехов и подсолнечного масла. Измельченные ядра заливают маслом в соотношении 1:10. Дать настояться в течение 5-7 дней. Закапывать в пораженный глаз по 2 капли 3 раза в день.
- Настой цветков календулы (15 г на 0,5 л кипятка) можно как употреблять внутрь, так и промывать глаза.
- Сок черники, разведенный с водой 1:2, закапывают в глаза 1 раз в день, продолжительность терапии не меньше месяца.
- Разведенный с водой мед (1:3) приносит положительный результат при закапывании в глаза по капле в течение 30 дней.
Применяется для борьбы с катарактой и сок алоэ, и настойка листьев пиона, положительная динамика нередко отмечается при употреблении определенных продуктов питания (например, гречневой крупы). Но необходимо помнить, что основным видом лечения травматической катаракты является хирургическое вмешательство, а длительное самолечение народными средствами делает прогноз этого заболевания неблагоприятным.
Народные методы лечения катаракты
Нужно помнить, что полностью вылечить помутнение хрусталика не может ни одно средство. Народную медицину в вопросе лечения катаракты можно рассматривать только в качестве дополнительной терапии, которая позволит остановить прогрессирование болезни.
Так при катаракте рекомендуется ежедневно выпивать напиток с соком моркови, сельдерея и петрушки, где часть моркови составляет 40%. Улучшить работу зрительной системы помогает добавление в рацион черники и шелковицы.
Существует очень много рецептов с медом. На его основе можно готовить капли: разводить жидкий мед с антисептиком (20% раствор сульфата натрия). Такое лечение результативно после 3-4 недель по три ежедневных закапывания.
Перед использование каких-либо средств нужно проконсультироваться с врачом, но чаще всего офтальмологи не рекомендуют заниматься самолечением катаракты ввиду его абсолютной неэффективности. Удалить помутнение из глаза можно только хирургическим путем, не зря же эффективного консервативного лечения катаракты не существует.
Оперативное вмешательство
В современной медицине применяется факоэмульсификация — вид оперативного вмешательства, при котором пораженный хрусталик извлекается, а на его место помещается искусственная линза, полностью выполняющая его функции.
Преимущества этого вида операций:
- минимальная травматичность;
- бесшовное проведение (микроразрез затягивается самостоятельно);
- проведение за 1 день;
- осуществление с минимумом наркоза (применяется местное обезболивание).
Современные технологии позволяют не только избавиться от травматической катаракты, но и параллельно устранить глаукому. После замены поврежденного хрусталика допустимо провести лазерную коррекцию зрения для полного восстановления качества жизни.
Оперативное вмешательство — единственный метод, позволяющий полностью избавиться от травматической катаракты, в отличии от лекарственного лечения, только тормозящего ее развитие.
Что такое катаракта глаза: 11 ответов на наивные вопросы
Треть всех нарушений зрения в мире приходится именно на это заболевание. Разбираемся со специалистом, что такое катаракта глаза, как от нее избавиться и как предупредить.
ЧТО ТАКОЕ КАТАРАКТА ГЛАЗА?
По сути, это прогрессирующее помутнение хрусталика глаза. Болезнь протекает без боли, но приводит к снижению остроты зрения и часто — даже к полной его потере.
Чаще всего катаракта встречается у людей пожилого возраста, но ингда может проявляться и у молодых.
КАКИЕ У НЕЕ ОСНОВНЫЕ СИМПТОМЫ?
Нечеткое зрение
Размытое зрение на любом расстоянии – наиболее частый симптом катаракты. Зрение может быть затуманеным, вознкает ощущение пленки, покрывающей глаз. Со временем на сетчатку попадает все меньше света. Особые трудности со зрением могут возникать в ночное время.
Светочувствительность
Еще один ранний симптом катаракты – светочувствительность. При ярком свете вам может быть трудно сфокусировать зрение. Даже искусственные источники света, которые прежде не беспокоили вас, теперь могут казаться слишком яркими и раздражающими. Проблемой становится и управление автомобилем в ночное время из-за яркого света фонарей или фар встречных машин.
Двоение в глазах
Иногда катаракта вызывает двоение в глазах. Причем двоиться в глазах может даже при одном закрытом глазе.
Изменение восприятия цветов
Катаракта воздействует на восприятие цветов: некоторые оттенки начинают казаться блеклыми, со временем все изображения приобретают коричневый или желтоватый оттенок. На первых порах эти изменения могут пройти незамеченными, но со временем вам станет трудно различать оттенки синего и фиолетового.
«Второе» зрение
Иногда катаракта вызывает временное улучшение зрение. Под воздействием изменений хрусталик начинает действовать как мощное увеличительное стекло — это явление называют вторым зрением, потому что пациенты, которые пользовались очками для чтения, вдруг понимают, что они им не нужны. Однако по мере прогрессирования заболевания зрение снова ухудшается.
Потребность в новых очках
Из-за частых изменений зрения пациентам с катарактой приходится постоянно менять очки или контактные линзы. Все дело в прогрессирующем характере заболевания. Зрение продолжает ухудшаться.
Точные причины катаракты неизвестны.Фото: GLOBAL LOOK PRESS
КАК КАТАРАКТА ВОЗДЕЙСТВУЕТ НА ЗРЕНИЕ?
При нормальном зрении свет проникает и проходит сквозь хрусталик глаза. Хрусталик фокусирует этот свет в виде отчетливого изображения на сетчатке, которое через зрительный нерв передается в мозг. Если хрусталик помутнен в следствие катаракты, изображение становится нечетким. Некоторые другие заболевания глаз, такие как близорукость, тоже бывают причиной нечеткого зрения. Но для катаракты характерны и некоторые другие симптомы.
КАК ПРЕДОТВРАТИТЬ КАТАРАКТУ?
* Вот что можно сделать, чтобы снизить риск развития катаракты:
* Не курить
* Всегда носить шляпу и солнцезащитные очки
* Держать под контролем диабет, если он у вас есть
* Ограничить употребление алкоголя.
У КОГО МОЖЕТ РАЗВИТЬСЯ?
В большинстве случаев это возрастное заболевание, более половины людей старше 65 лет имеет такой диагноз. Но катаракта бывает и врожденной. Она также может развиться у детей в результате повреждений или заболеваний глаз.
Схема КП
ЧТО ВЫЗЫВАЕТ КАТАРАКТУ?
Точные причины катаракты неизвестны. Риск развития заболевания повышается с возрастом. Но не последнюю роль могут играть и следующие факторы:
* Диабет
* Курение
* Злоупотребление алкоголем
* Механические повреждения глаз
* Длительное применение кортикостероидов
* Длительное воздействие солнечной радиации
* Также к катаракте и другим нарушениям зрения иногда может приводить ультрафиолетовое излучение.
КАК ДИАГНОСТИРОВАТЬ КАТАРАКТУ?
На приеме у окулиста или офтальмолога. Специалист определяет остроту зрения, поле зрения, измеряет внутриглазное давление, выполняет исследования сетчатки и зрительного нерва. С помощью щелевой лампы врач определяет степень зрелости катаракты и помутнения хрусталика.
КАК ОТ НЕЕ ИЗБАВИТЬСЯ?
Если в следствие катаракты ваше зрение ухудшилось настолько, что ситуацию нельзя исправить очками или контактными линзами, вам может понадобиться операция. Во время операции помутневший хрусталик удаляют, заменяя его искусственной линзой.
Эта операция вполне безопасна и весьма эффективна. Если катарактой поражены оба глаза, операция проводится сначала на одном из них.
Самым распространенным и наименее травматичным способом удаления катаракты сегодня является факоэмульсификация. Врач делает крошечный разрез и разрушает хрусталик с помощью ультразвуковых волн. Устраненный хрусталик заменяют на искусственную интраокулярную линзу. После такой операции чаще всего не возникает необходимости в ношении очков или контактных линз.
Есть еще один способ — установка интраокулярных линз. Это позволяет не только устранить катаракту, но и избавиться от необходимости носить очки для чтения, скорректировать дальнозоркость и близорукость (мультифокальные интраокулярные линзы) и роговичный астигматизм (торические интраокулярные линзы).
Береги глаза смолоду!Фото: GLOBAL LOOK PRESS
ЧЕГО ОЖИДАТЬ ПОСЛЕ ОПЕРАЦИИ?
В течение нескольких дней после операции глаза могут быть чувствительными к свету и чесаться. Вам могут прописать специальные капли и рекомендовать носить повязку для глаз или защитные очки. Глаза полностью восстанавливаются после операции в течение восьми недель, хотя зрение улучшается гораздо раньше. Некоторое время вам, возможно, придется использовать очки для чтения.
КАКИЕ ЕСТЬ РИСКИ, СВЯЗАННЫ С ОПЕРАЦИЕЙ?
Послеоперационные осложнения крайне редки. Самые распространенные риски связаны с кровотечением, инфекциями и изменениями глазного давления. При раннем обнаружении последствия этих рисков поддаются лечению. Операция в редких случаях может спровоцировать отслоение сетчатки, что требует немедленного лечения. Иногда ткань хрусталика, оставленная для поддержания линзы может мутнеть, но такое явление легко устраняется с помощью лазера.
КАК ПОНЯТЬ, НУЖНА МНЕ ОПЕРАЦИЯ ИЛИ НЕТ?
Это решит только ваш офтальмолог. В редких случаях катаракту нужно удалять немедленно, но чаще всего изменения зрения происходят постепенно, и пациенты откладывают операцию на то время, когда очки и контактные линзы перестают помогать. Если катаракта пока не причиняет вам явных неудобств, с операцией можно подождать.
Восстановление после операции
Многие пациенты отказываются от проведения операции по устранению катаракты, так как боятся рецидива заболевания. Это ложное мнение — искусственный имплант устанавливается единоразово, проблем с ним не возникает.
Кроме того, уже на следующий день после операции больной может вернуться к полноценной жизни (читать, шить, смотреть телевизор, работать за компьютером).
Единственная рекомендация для людей с удаленной катарактой — регулярные осмотры у офтальмолога для исключения возникновения патологий сетчатки глаза.
Осложнения
После того как прошла операция врач назначает определенные лекарства и режим, позволяющий максимально безопасно и быстро привыкнуть организму к искусственной линзе.
В случае проведения ультразвуковой факоэмульсификации только у 10% пациентов случаются осложнения, связанные со слабым связочным аппаратом хрусталика, сопутствующими болезнями глаза, с системными недугами, например, с диабетом. В случае операции со швами осложнения могут быть вызваны травмированием во время операции и несоблюдением рекомендаций врача после вмешательства.
Основные осложнения:
- во время проведения операции в некоторых случаях происходит повреждение тканей ультразвуком;
- разрыв капсулы, смещение или выпадение искусственной линзы;
- кровоизлияние в глазное яблоко;
- отслойка сетчатки (характерна для интракапсулярной и экстракапсулярной экстракции);
- повышение внутриглазного давления;
- воспаление.
Внимание! В некоторых случаях требуется удаление искусственной линзы.