Зрительная система человека состоит из нескольких органов. Одним из них выступает конъюнктивальный мешок.
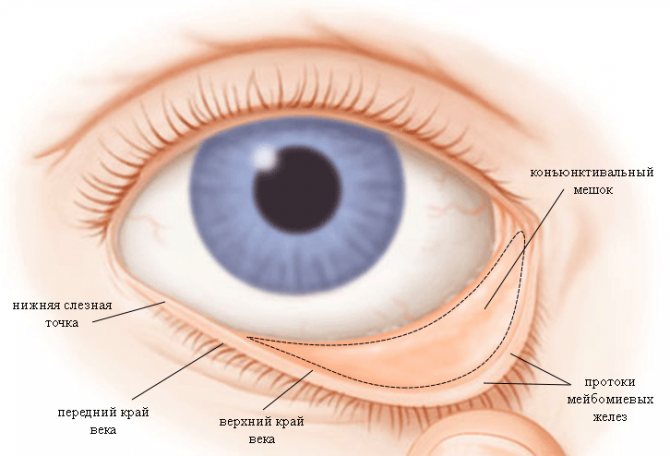
При развитии глазных заболеваний возникает вопрос, где находится конъюнктивальный мешок? Он представляет собою полость, которая расположена между верхним, нижним веком, глазным яблоком.
Внутренней частью мешка является задняя стенка глаза, наружной верхнее, нижнее веко. Основанием органа выступают конъюнктивальные своды. Внутренняя поверхность органа укрыта гладким эпителием.
Важно! Конъюнктивальный мешок глаза имеет способность слезообразования, слезоотделения, увлажнения слизистой, устранения при помощи слез частичек пыли, ворса.
Как правильно применять глазные капли?
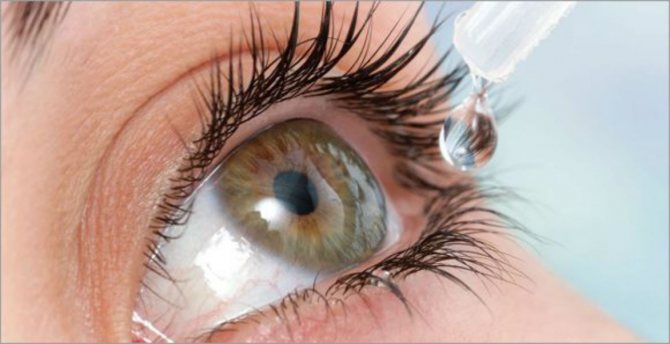
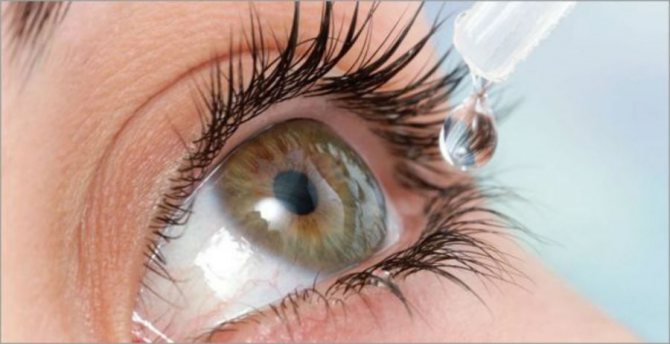
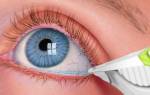
Любые офтальмологические лекарства закапываются непосредственно в конъюнктивальный мешок. А если быть точнее, то в его нижний свод.
Это объясняется тем фактом, что после закрытия век, средство равномерно распределяется и обволакивает всю слизистую оболочку глаза. Что способствует быстрому всасыванию препарата и скорейшему проявлению фармакологического действия.
При закапывании глаз необходимо придерживаться правил:
- Вымыть тщательно руки с мылом.
- Встряхнуть флакончик с раствором.
- Слегка закинуть голову назад, пальцем оттянуть нижнее веко и ввести в конъюнктивальный свод 1–2 капли, отпустить веко. При закапывании зрачок направлен вверх, а наконечник флакона не касается глаза.
- Закрыть веки на 2–3 минуты.
- С осторожностью сильно надавить слезный мешочек, расположенный около внутреннего уголка глаза, чтобы остатки лекарства вышли (если они есть). Аккуратно промокнуть влагу чистым платком или салфеткой.
Технология проведения лечения
В большинстве случаев глазных заболеваний все лекарственные средства нужно вводить в конъюнктивальный мешок, а точнее в нижний свод (в пространство между верхом нижнего века и самим глазом).
Важно! Большинство людей почему-то думают, что лекарственные препараты для глаз нужно вводить в конъюнктивальный мешок только при конъюнктивите, но это ошибочное мнение. Не стоит связывать название болезни с названием мешка.
Очень важно правильно закапать капли или заложить мазь. От этого зависит быстрота наступления лечебного эффекта и равномерность распределения лекарства внутри глаза.
Это происходит из-за моргания и выделения слез. Как же правильно ввести средства?
Технология следующая:
- Сесть, голову запрокинуть назад.
- Открыть капли и подготовить их, произвести пробное нажатие, чтобы увидеть интенсивность выделения капель из флакона.
- В правую руку взять лекарство, а левой оттянуть нижнее веко.
- Держать флакон над полостью мешка и ввести в него несколько капель.
- Сомкнуть веки, должна выделиться слеза.
- Еще несколько секунд голову держать в запрокинутом положении.
Чтобы попасть в конъюнктивальный мешок, лучше всего поставить перед собой зеркало и смотреть в него, когда направлять флакон.
Что касается дозировки лекарственного средства. Никогда нельзя вводить больше капель, нежели прописал врач или написано в инструкции к препарату.
Также не нужно закапывать меньше средства, ведь часть лекарства вытекает и при отклонении от дозировки лечебный эффект не наступит.
Что касается мазей, то их закладывать совсем не тяжело. Перед проведением процедуры нужно обязательно хорошо вымыть руки.
Выдавить необходимое количество мази на кончик пальца, оттянуть нижнее веко и поместить в уголок глаза. После сомкнуть веки и поморгать несколько раз. Средство само распределится по всему мешку.
Попадание любого средства в глаз будет сопровождаться слезотечением, которое обычно проходит спустя несколько минут.
Конъюнктивальный мешок нужно беречь от травм и инфекций, нельзя тереть грязными руками глаза, а тем более оттягивать веки. Гигиена очень важна для профилактики глазных болезней.
Какие же могут быть болезни, которые затрагивают мешок?
Как правильно наложить мазь?
Нижнее веко оттянуть, посмотреть наверх. Тонкую полоску мази выдавить из тюбика в нижний конъюнктивальный свод по всей его длине, двигаясь от внутреннего уголка к внешнему.
После завершения полезно поморгать, так препарат быстрее распределится по поверхности.
При необходимости введения в конъюнктивальный мешок нескольких видов лекарственных средств, нужно соблюдать определенный порядок:
- вначале закапывают водные растворы;
- затем применяют суспензии;
- в конце наносят мази.
Промежуток между введениями составляет не менее 10 минут. Если выделяется гной, то глаз вначале промывают прохладной проточной водой.
Чтобы увидеть новые комментарии, нажмите Ctrl+F5
Вся информация представлена в образовательных целях. Не занимайтесь самолечением, это опасно! Точный диагноз может поставить только врач.
Наряду с общим лечением в офтальмологии широко применяют и местную терапию. Наиболее часто употребляется введение (инстилляция) глазных капель.
Впускание глазных капель в конъюнктивальный мешок производится следующим образом. Сестра берет в правую руку пипетку (рис. 58). Стеклянную часть пипетки фиксирует между II и III либо между III и IV пальцем, а пипетку — между большим и указательным и набирает несколько капель лекарства в пипетку. Пальцами левой руки, в которых находится влажный комочек ваты, она оттягивает нижнее веко (больной смотрит вверх) и быстро пускает во внутренний угол глаза 1-2 капли. Переворачивать пипетку нельзя, лучше всего держать ее кончиком вниз под углом 45°. Пипетка не должны касаться ресниц. В конъюнктивальном мешке может поместиться не более 1-2 капель. Оставшиеся в пипетке капли нельзя выливать обратно в пузырек. После того как впустили в глаза капли или заложили за веки мазь надо попросить больного посмотреть вниз.
Промывание конъюнктивального мешка. Конъюнктивальный мешок можно промывать несколькими способами (рис. 59.). 1. Впускают не по 1-2, а по 5-6 капель. Избыток жидкости вытекает наружу.
2. Оттягивают нижнее веко и из ундинки или резинового баллончика промывают конъюнктивальный мешок. Жидкость стекает в почкообразный тазик, который больной держит у щеки. Веки раздвигают, иногда выворачивают.
3. Наливают в специальную глазную ванночку до краев нужный раствор и, прижав края рюмочки к костным стенкам орбиты, заставляют больного моргать.
4. Кружку Эсмарха подвешивают на высоту до 1 м (чтобы жидкость вытекала под некоторым давлением) и из резиновой трубки промывают полость конъюнктивального мешка при химических ожогах, попадании пыли и т. п. Для орошения и прижигания конъюнктивы выворачивают верхнее веко, затем, сближая его с конъюнктивой оттянутого нижнего века (чтобы закрыть роговицу во избежание ее ожога), орошают конъюнктиву необходимым раствором. Избыток его нейтрализуют и смывают из ундинки физиологическим раствором.
Чтобы заложить в конъюнктивальный мешок мазь, ее берут на лопаточку стеклянной палочки, оттягивают нижнее веко и в область нижнего свода кладут палочку с мазью (рис. 60). Затем веки закрывают, стеклянную палочку медленно удаляют вбок, а глазное яблоко через веко легко массируют, чтобы мазь распределилась равномерно.
Глазные мази готовят на стерильном вазелине. Чтобы мазь была более нежной, к вазелину добавляют в равных частях ланолин. Мази остаются в конъюнктивальном мешке дольше, чем капли, да и сама жировая основа мази иногда полезно влияет на конъюнктиву. Медикаменты, применяемые для мазей, должны быть тщательно растерты. Подобным же образом закладывают и эмульсии.
Некоторые лекарства в виде тщательно измельченных порошков вводят в конъюнктивальную полость. Для этого оттягивают нижнее веко и с лопаточки стеклянной палочки или с ватки припудривают конъюнктиву (сульфаниламиды, каломель и т. п.).
Часто лекарственное вещество вводят непосредственно под конъюнктиву глаза или свода, где создается как бы депо этих веществ. После одно-двукратного закапывания 0,5% раствора дикаина под конъюнктиву делают инъекцию кортикостероидов, новокаина, стрептомицина, пенициллина. Таким же образом вводят ауто-кровь и кислород (оксигенотерапия).
Иногда конъюнктивы век смазывают сульфатом меди или квасцами в виде глазных карандашей. При этом надо тщательно проверить, нет ли острых краев у глазного карандаша. Перед употреблением карандаш необходимо протереть влажной ваткой с дезинфицирующим раствором.
Смазывание применяют при трахоме и фолликулярном конъюнктивите.
Рис. 58. Впускание капель. Рис. 59. Промывание конъюнктивального мешка.
Рис. 60. Закладывание мази.
Показания. Лечение, диагностика, обезболивание при проведении различных манипуляций.
Противопоказания. Непереносимость препарата.
Оснащение. Пипетка, ватный шарик.
Указания пациенту перед процедурой.
Приподнять подбородок и фиксировать взгляд кверху и кнутри.
Техника. Обычно глазные капли закапывают в нижний конъюнктивальный свод при оттянутом ватным шариком нижнем веке и отклонении глазного яблока кверху и кнутри. Предпочтительнее закапывать капли в наружный угол глазной щели. Необходимо следить, чтобы капли не попадали на роговицу — наиболее чувствительную часть глаза. Ватный шарик впитывает избыток лекарства, не давая ему стекать по лицу больного. Можно закапывать капли и в верхнюю половину глазного яблока — при оттянутом верхнем веке и при взгляде больного вниз. При закапывании в глаза сильнодействующих лекарственных средств (например, атропина) во избежание попадания их в полость носа и с целью уменьшения общего действия следует указательным пальцем прижимать область слезных канальцев в течение одной минуты.
Возможные осложнения. Аллергическая реакция на препарат. При неосторожном проведении манипуляции возможно повреждение конъюнктивы или роговицы.
Содержание
Глаза являются одним из важнейших сенсорных органов, при помощи которых человек видит окружающий мир. Состоят они из глазного яблока, зрительной системы и вспомогательных органов. Одним из последних является конъюнктивальный мешок, который находится между нижним, верхним веками и глазным яблоком, при этом практически все препараты в виде капель закапываются через эту часть глаза.
Что такое конъюнктивальный мешок
Глазной мешок представляет собой полость, расположенную между веком и глазом. Яблоко и веко формируют его переднюю и заднюю стенки, а зоны их соединения друг с другом образуют конъюнктивальный свод. Определение «конъюнктивальный мешочек» дано органу не случайно: при закрытых веках он образует закрытую полость, в которую может поместиться не больше 1-2 капель.
Где находится
Многие ошибочно связывают конъюнктивальный мешок с таким заболеванием, как конъюнктивит, из-за схожести звучания. Но если вы не можете по той или иной причине обратиться за помощью к офтальмологу, то найти ответ можно самостоятельно. Для этого вам понадобится зеркало. Встаньте перед ним и аккуратно оттяните верхнее или нижнее веко. Там вы сможете увидеть небольшое пространство, в котором находятся капилляры. Это конъюнктивальный мешочек.
Где располагается конъюнктивальный мешок
Именно в эту полость необходимо закапывать глазные капли, назначенные врачом, поскольку жидкость при попадании в этот мешочек равномерно распределяется по поверхности глаза. Такое распределение раствора достигается при частом моргании.
Как найти конъюнктивальный мешок
Особенности строения
Полость конъюнктивального мешка расположена между глазным яблоком и веками. Пространство сверху и снизу окружено конъюнктивным сводом, а спереди и сзади — оболочкой век и конъюнктивой глаза. При закрытых веках орган представляет собой закрытый мешочек, особенностью которого является незначительная вместительность (полость вмещает не больше 1-2 капель). Конъюнктива плотно прилегает к хрящам век. Орган состоит из:
- оболочки, сформированной из эпителиальных клеток со сложной структурой;
- радужки;
- отверстия слезного канала (функция слезных желез заключается в том, что с помощью вырабатывающегося секрета увлажняются глазные яблоки);
- склер;
- нижнего конъюнктивного свода;
- слезного мясца.
Проявления
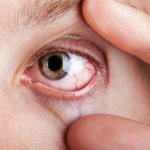
Болят глаза- нужно обратиться к офтальмологу. Симптоматика патологических изменений в конъюнктивальном мешке обуславливается конкретным недугом. Перечень основных признаков:
- болевые ощущения в глазах, которые усиливаются при моргании;
- отекшие и зудящие веки;
- покрасневшая из-за расширенных сосудов конъюнктива;
- усиленное слезотечение;
- скопление гноя в глазной полости.
Для чего нужен
Конъюнктивальная полость – важный орган, а также необъемлемая составляющая системы зрения. Функции, которые она выполняет:
- без нее невозможна терапия глазных болезней (если закапать лекарство в пространство между веками и глазным яблоком, лечебный эффект достигается уже спустя 15 минут, поскольку капли быстро распространяются по органам зрения, сразу начиная действовать);
- в конъюнктивальной полости осуществляется выработка слизи и жидкости, которая содержится в слезах (это обеспечивает увлажнение глаза, предотвращает раздражение, загрязнение или травмирование органа зрения).
Функции
Конъюнктивальный мешок выполняет несколько важных функций для сохранения здоровья глаза, обеспечения гигиены
В первую очередь, он вырабатывает слизь и слезу. Эта функция крайне важна для тех людей, которые длительное время работают за компьютером или подвергают глаза интенсивной зрительной нагрузке. Поскольку глаза в этих условиях часто моргают, их слизистая оболочка пересыхает.
Если бы слизистая оболочка не увлажнялась, то глаза постоянно бы болели и пересыхали. Это снизило бы качество жизни человека и продуктивность его труда.
Конъюнктивальный мешок защищает глазное яблоко от попадания в него мелких частиц пыли и грязи. Благодаря наличию слезы они почти сразу же вымываются и удаляются наружу, обеспечивая поддержание чистоты глазного яблока. Конъюнктивальный мешок дает возможность проводить эффективное лечение глаза при многих заболеваниях.
Он имеет структуру, которая не позволяет лекарствам вытекать и распределяет их по всей поверхности слизистой.
Что делать при попадании инородного тела
Если в глаз попала соринка или другой инородный предмет, не всегда от него можно избавиться самостоятельно. Поскольку при моргании тело может царапать роговицу или даже застрять в ней, необходимо незамедлительно обратиться к врачу. Чем быстрее инородный предмет будет извлечен из полости век, тем ниже будет риск воспаления слезного канала или развития других осложнений. Чтобы выполнить процедуру в домашних условиях, нужно:
- тщательно вымыть руки с мылом, подпилить ногти;
- оттянуть нижнее веко и внимательно осмотреть поверхность эпителия конъюнктивы (при этом больной должен смотреть верх);
- если ворсинка/соринка находится в мешке, достать ее можно уголком чистой салфетки;
- если инородное тело не было обнаружено в нижней части, стоит осмотреть верхний мешок;
- увидеть соринку, которая располагается вверху можно, если слегка вывернуть верхнее веко наружу, при этом извлекается инородный предмет аналогично;
- после проведения манипуляции рекомендуется закапать глаз специальными каплями.
Список патологий
Поскольку конъюнктивальный мешок является наружным органом зрительного аппарата, он больше, чем другие его составляющие подвергается травмам и инфекциям. Несоблюдение гигиенических правил вызывает наиболее часто встречаемое заболевание конъюнктивального мешка – конъюнктивит. Симптомы этого заболевания:
- понижение остроты зрения;
- боль;
- покраснение слизистой;
- выделение гноя из глаза;
- слабость, иногда озноб;
- скачок температуры тела.
Достаточно часто в конъюнктивальном мешке появляется инородное тело. При моргании оно перемещается по поверхности слизистых оболочек глаза и соприкасается с роговой оболочкой. Это провоцирует неприятные ощущения, потому что именно в роговице находится большое количество нервных окончаний.
В зависимости от величины инородного тела интенсивность неприятных ощущений меняется. Как правило, наблюдается покраснение слизистых. Прочие симптомы:
- выделение большого количества слезной жидкости;
- светобоязнь;
- неприятные дискомфортные ощущения;
- краснота;
- отек (в случае продолжительного контакта слизистых оболочек с инородным телом).
Хемоз – это заболевание, сопровождающееся сильным отеком век, конъюнктивы. Увеличиваются и удлиняются сосуды, повышается количество слезной жидкости. Из слезного мешка выделяется большой объем серозной и гнойной жидкости.
Группа острых вирусных патологий – корь, ОРВИ, краснуха, грипп — часто сопровождаются покраснением и отеком конъюнктивальной оболочки. Интенсивность симптомов более выражена, когда уровень иммунной защиты низкий.
Травмы появляются в результате теплового или химического воздействия на глазные ткани. Их делят на несколько видов:
- поверхностные – в результате повреждения глаза ветками, контактными линзами либо одеждой;
- тупые (в результате удара мячом, палкой);
- проникающие (возникают в результате попадания острого предмета).
Методы лечения заболеваний конъюнктивы зависят от патологического фактора, индивидуальных особенностей человеческого организма. Самолечение конъюнктивального мешка категорически запрещено. В любом случае пациенту необходимо в срочном порядке обратиться к врачу. Офтальмолог определяет истинную причину заболевания слизистых глаза и только после диагностического обследования назначает лекарства.
Лекарственные препараты ускоряют выздоровление конъюнктивального мешка, не допускают развития осложнений и сохраняют нормальное зрение.
Для недопущения развития заболеваний конъюнктивального мешка рекомендуется соблюдать гигиенические правила, технику безопасности во время работы.
Какие заболевания конъюнктивального мешка существуют
Большинство патологий конъюнктивальной полости связано с неправильной гигиеной рук и глаз. Как правило, такие заболевания, как конъюнктивит, чаще диагностируют у детей (веко ребенка часто трется грязными руками, вследствие чего начинается воспалительный процесс). Что происходит в данном случае:
- воспалительный процесс сопровождается жжением, зудом;
- слезотечение усиливается;
- в складках век и глазных щелях накапливается гной (как правило, массы скапливаются в полости нижнего века).
Диагностика
Осмотр проводит офтальмолог. С помощью инструментария он оценивает отечность, состояние глазного яблока, сосудистой сетки. Щелевая лампа с бинокулярным микроскопом позволяет визуально определить этиологию заболевания. Поскольку каждая форма имеет характерные особенности, врач по объему выделений, оттенку и текучести определяет вид. Обильные прозрачные выделения – признак аллергии. Гной или густая светлая жидкость — индикаторы бактериального конъюнктивита.
Для определения степени поражения роговицы вводит красящее вещество. Для установления причины и типа возбудителя назначают цитологические тесты, соскоб со слизистой, анализ на антитела. При аллергии проводит кожные, назальные, подъязычные пробы. При попадании чужеродного тела делают рентгенографию.
Как закапать капли в конъюнктивальный мешок
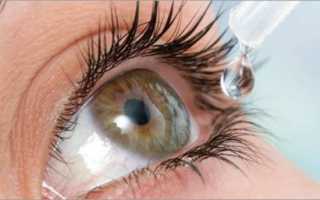
Препарат закапывается непосредственно в мешок (в нижний его свод), поскольку туда вмещается больший объем жидкости, чем в верхнюю часть полости. С помощью моргания капли быстро распределяются по всей поверхности глазного яблока, что обеспечивает быстрое всасывание лекарства и оперативное проявление фармакологического действия. Во время закапывания следует соблюдать следующие важные правила:
- тщательно мыть руки с мылом;
- флакон с каплями интенсивно потрясти перед использованием;
- немного откинуть голову назад, пальцем отодвинуть нижнее веко и капнуть на переднюю поверхность глаза 1-2 капли препарата, не прикасаясь флаконом к органу зрения, после отпустить веко (зрачок лучше направлять вверх);
- веки подержать закрытыми пару минут;
- слезный мешок образует у внутреннего угла небольшой бугорок, на который нужно осторожно надавить, чтобы удалить остатки лекарства;
- глаз следует промокнуть чистой салфеткой.
Исследование поля зрения (периферического зрения) имеет большое значение для диагностики и оценки результатов лечения при многих глазных заболеваниях, связанных с поражением сетчатки и зрительного нерва, а также центральной нервной системы (отслойка сетчатки, глаукома, невриты зрительного нерва, поражение зрительных путей и центров).
Существуют контрольные и инструментальные методы определения поля зрения. Поле зрения всегда исследуют отдельно для каждого глаза.
Контрольный метод очень прост и не требует специальных приборов, только единственное требование — чтобы у исследующего границы поля зрения были нормальными. Методика следующая: врач садится напротив пациента, больной закрывает левый глаз ладонью, а врач — правый и смотрят друг другу в глаза (расстояние между головами около 50 см). Врач ведет с разных сторон (от периферии к центру) движущиеся пальцы или какой-либо другой объект на одинаковом расстоянии между собой и пациентом. При нормальных границах поля зрения врач и пациент отмечают появление объекта одновременно.
К инструментальным методам относится периметрия. Самым распространенным является периметр Ферстера, представляющий собой подвижную темную дугу с радиусом кривизны 33 см. Больному завязывают один глаз, он ставит подбородок на специальную подставку таким образом, чтобы исследуемый глаз находился напротив белой точки, расположенной в центре дуги периметра. Фиксируемый объект белого цвета размером 0,5 — 1,0 см, находящийся в конце темной палочки, передвигают по дуге периметра от периферии к центру. Сначала определяют границы поля зрения в горизонтальном меридиане (снаружи и снутри), затем в ветикальном (сверху и снизу) и в двух косых меридианах. При исследовании поля зрения сверху необходимо всегда приподнимать пальцем верхнее веко пациента, иначе данные могут быть заниженными. Вначале для контроля объект можно передвигать быстро, чтобы определить ориентировочные границы, а второй раз более медленно (со скоростью 2-3 см в секунду). На дуге периметра указаны градусы, которые переносятся в специальный банк.
Нормальные границы поля зрения на белый цвет следующие: снаружи и снизу-снаружи – 90, снизу и снутри – 60, снизу-снутри – 60, сверху и сверху-снутри – 55, сверху — снаружи — 70
Суммируют границы поля зрения по 8 меридианам. В норме суммарная величина поля зрения для каждого глаза составляет 520-540 . Проверьте друг на друге поле зрения обоих глаз контрольным методом и с помощью периметра.
Более точное исследование поля зрения осуществляется на проекционных периметрах различного типа. Для исследования дефектов поля зрения в его центральных отделах используют метод кампиметрии, но так как эта методика трудоемка и требует много времени, она применяется только в условиях стационара.