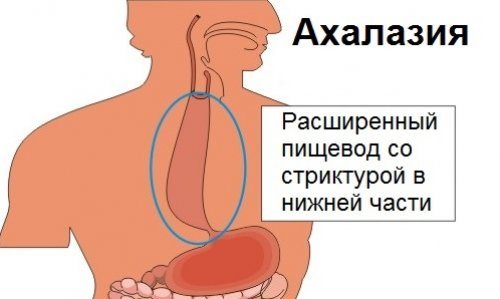
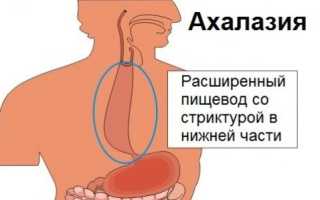
Ахалазия пищевода – нарушение функционирования сфинктера нижнего отдела. Расслабление мышц при процессе глотания приводит к скоплению не переваренной еды, изменению перистальтики. Снижение моторной функции пищеводного сфинктера способствует воспалительному процессу, видоизменению, образованию рубцовых деформаций, обструкций на слизистой оболочке.
Введение
Ахалазия (кардиоспазм, ахалазия кардии) — это редкое заболевание пищевода, которое приводит к тому, что нижняя часть пищевода теряет способность проглатывать пищу. Результат: глотание все чаще вызывает проблемы, поэтому человеку кажется, что пища застревает в горле.
Если дисфункция развивается как первичная ахалазия, сама по себе, то нервные клетки, которые обычно контролируют точные движения пищевода во время глотания, не справляются. Точные причины этого до сих пор неизвестны.
Соответственно, врачи также называют первичную ахалазию идиопатической (то есть без видимой причины). Тем не менее, есть некоторые доказательства того, что за болезнью стоят наследственные аутоиммунные процессы.
Редко дисфункция пищевода также возникает в результате другого заболевания (так называемая вторичная ахалазия или псевдоахалазия): например, рак пищевода или рак желудка, а также тропическое заболевание, называемое болезнью Шагаса.
В большинстве случаев ахалазия кардии встречается в среднем возрасте. Её типичные симптомы:
- нарушения глотания (дисфагия);
- отрыжка непереваренных остатков пищи (срыгивание);
- боль в груди за грудной костью.
Сначала симптомы слабо выражены и появляются лишь изредка. Только позже ахалазия становится более заметной: тогда процесс приема пищи все больше нарушается, что может привести к постепенной потере веса.
В некоторых случаях на передний план выходит пневмония, которая может быть вызвана остатками пищи, выталкиваемыми наружу и попадающими в дыхательные пути.
Для того, чтобы установить симптомы, связанные с ахалазией, рекомендуется провести эндоскопию пищевода. Для диагностики также важны измерение давления в пищеводе (так называемая манометрия) и рентгеновское обследование с контрастной средой.
Для лечения ахалазии могут использоваться различные методы. Все они преследуют одну и ту же цель: снизить давление в нижнем пищеводном сфинктере и тем самым обеспечить быстрое и полное прохождение пищи от пищевода к желудку. Это помогает снять симптомы.
Для лечения легкой степени ахалазии изначально достаточно лекарств. Однако расширение (или дилатация) мышц нижней части пищевода хирургическим путем обычно показывает лучшие результаты лечения и на длительное время. Однако кардиоспазм полностью не излечим.
Симптомы и проявления халазии
Халазия имеет следующие особенности своего протекания:
- Больного начинает часто беспокоить изжога. При этом выброс желудочного сока в пищевод будет не только вызывать неприятное чувство жжения, но и также болезненность. Более того, характерно, что такая изжога будет провоцировать боль не только во время приема пищи и на голодный желудок, но и также после еды.
- Тошнота и рвота – это второй по частоте симптом.
- Неприятная отрыжка.
- Болезненность после приема пищи.
Определение
Ахалазия, также называемая кардиоспазмом, ахалазией кардии — это нарушение моторики пищевода, т.е. способность пищевода двигаться (подвижность) нарушается. Данная проблема определяется следующим образом:
- Нижний сфинктер пищевода у больных находится в состоянии повышенного напряжения, поэтому он не ослабевает при проглатывании пищи, в отличие от здоровых людей.
- В то же время движения среднего и нижнего отдела пищевода, которые транспортируют пищу (так называемая перистальтика) уменьшаются.
Пищевод — это мышечная трубка, выстланная изнутри слизистой оболочкой.
Внутри мышечного слоя находятся взаимосвязанные нервные клетки (так называемое Ауэрбаховое сплетение). Они контролируют точное движение пищевода во время глотания. Эти движения переносят пищею полностью из полости рта в желудок. Кислотная среда дезинфицирует пищу, перемешивает ее с ферментами и разрушает.
Нижний пищеводный сфинктер (гастроэзофагеальный сфинктер) между желудком и пищеводом, как клапан, препятствует возвращению пищи и агрессивной соляной кислоты в пищевод: он обеспечивает сокращение мышц, отвечая за их напряжение и расслабление, так что пища попадая в желудок не возвращает содержимое желудка обратно.
При ахалазии нижний пищеводный сфинктер не может расслабиться из-за отказа Ауэрбахового сплетения.
Таким образом, желудочный проток при ахалазии настолько плотно закрыт, что пища не может полностью попасть в желудок — продукты буквально застревают в горле. Это вызывает повышенное давления в пищеводе и приводит к его расширению.
Диагностическое исследование
Наблюдение симптоматики требует незамедлительной диагностики для подтверждения ахалазии кардии. Назначение методов исследования происходит по результатам первичного осмотра, описания беспокоящих признаков заболевания.
Основными способами диагностики являются:
- рентгенография;
- эзофагоскопия;
- ФЭГДС;
- биопсия;
- манометрия.
Инструментальные методы исследования позволяют выявить патологию пищевода, симптоматические признаки которой могут свидетельствовать о разной природе заболевания: доброкачественные новообразования, наличие раковых клеток, снижение моторной функции, деформация стенок органа.
Рентгенография позволяет выявить структурные изменения слизистой оболочки, сужение, асимметричность сфинктера. Для всестороннего рассмотрения контура пищеводной трубки назначается контрастное исследование с применением бария.
Эзофагоскопия позволяет рассмотреть видимые повреждения слизистой оболочки, установить степень заболевания. Во время визуального осмотра при помощи зонда с оптической камерой происходит забор биологического материала для проведения лабораторного анализа на предмет выявления раковых клеток, злокачественных, доброкачественных новообразований. Манометрия, подразумевающая введение катетеров с установленными датчиками, назначается для изучения моторной функции сфинктера пищевода, фиксации внутрибрюшного давления. Помимо инструментальных методов исследования, в обязательном порядке назначаются лабораторные анализы: забор крови, мочи, кала для выявления внутренних воспалительных процессов, бактерий, инфекций.
Причины ахалазии
В зависимости от причин развития ахалазии врачи называют нарушения пищевода первичными (или идиопатическими, т.е. происходящие без видимой причины) или вторичными (т.е. в результате других заболеваний).
Причиной первичной ахалазии является то, что нервные клетки в нервной сети (так называемое Ауэрбахово сплетение или Мейсснерово сплетение) погибают в области нижнего пищевода. Эта так называемая нейродегенерация приводит к тому, что мышцы пищевода уже недостаточно снабжаются нервами. В последствии:
- нижний сфинктер пищевода (так называемый гастроэзофагеальный сфинктер) не может расслабиться при глотании и
- способность среднего и нижнего отдела пищевода сокращаться и, следовательно, способствовать ранспортировки пищи уменьшается.
Точные причины нейродегенеративных расстройств еще не выяснены. Вероятно, первичная ахалазия является аутоиммунным заболеванием и, следовательно, пострадавшие имеют к нему наследственное предрасположенность. С другой стороны, ахалазия может возникнуть вследствие иных проблем, например:
- синдром Дауна: любой, кто родился с генетическим изменением (так называемой трисомией 21), имеет риск развития ахалазии в 200 раз;
- синдром Шегрена;
- системная красная волчанка;
- тройной синдром (ААА): в дополнение к ахалазии это редкое наследственное заболевание связано с болезнью Аддисона (заболевание коры надпочечников) и алакримией (снижением или отсутствием слезотечения).
Однако в большинстве случаев первичная ахалазия возникает сама по себе, т.е. не как часть синдрома.
В редких случаях дисфункцию пищевода вызывают и другие заболевания. Так вторичная ахалазия может возникнуть, например, на хронической стадии болезни Шагаса, тропической болезни Южной Америки.
Если вторичная ахалазия развивается в результате заболевания, которое не связано с Ауэрбаховом сплетением, её также называют псевдо-ахалазиий.
Наиболее частой причиной псевдо-ахалазии является сужение перехода между пищеводом и желудком: обычно она возникает вследствие опухолей пищевода (так называемой карциномой пищевода) или желудка (карциномой желудка).
Классификация болезни
При рентгенологическом сканировании можно наблюдать две степени ахалазии кардии, когда пищевод умеренно расширен, или его мышечные стенки полностью или частично атрофированы, а отрезок кардии значительно сужен. Кроме того, различают четыре стадии ахалазии кардии пищевода (смотреть таблицу).
| Первая стадия | При отсутствии патологического расширения пищевода, определяются кратковременные нарушения прохождения пищи. Мускулатура нижнего сфинктера пищевода незначительно расслаблена. |
| Вторая стадия | Определяется стабильное повышение мышечного тонуса сфинктера при глотании. |
| Третья стадия | Рентгенологически подтверждаются рубцовые образования дистальной части пищевода, сопровождаемые значительным его сужением. |
| Четвёртая стадия | Пищевод S-образно деформирован и имеет выраженные рубцовые сужения. Нередко определяются осложнения – параэзофагит и/или эзофагит. |
Затрудненное глотание и другие симптомы ахалазии
Типичные симптомы ахалазии:
- дисфагия (нарушения акта глотания);
- регургитация (срыгивание) непереваренной пищи;
- боль в области грудной клетки.
Сначала ахалазия проявляется слабо и встречается редко. Только при дальнейшем течении заболевания признаки постепенно усиливаются и начинают оказывать негативного влияния в повседневной жизни.
Нарушения акта глотания являются первыми признаками ахалазии. Прежде всего, она возникает в основном при проглатывании твердой пищей: пострадавшие чувствуют, что еда застревает в горле и часто запивают её, чтобы пища могла пройти.
При прогрессирующей ахалазии тяжело проглатывается и жидкая пища. Кроме того, на поздних стадиях происходит спонтанная регургитация (когда частицы пищи выходят из пищевода обратно в полость рта) в положение лежа. Существует риск попадания частиц пищи в дыхательные пути, что может вызвать воспаление легких (так называемая аспирационная пневмония).
Прогрессирующая ахалазия может приводить к пневмонии многократно.
Ахалазия также может сопровождаться спазматической болью за грудиной, которую пациенты иногда неправильно воспринимают, говоря, что болит сердце.
Поскольку заболевание нарушает процесс приема пищи, часто больные с течением времени теряют в весе: как правило, больные медленно теряют максимум десять процентов своего первоначального веса. Происходит это на протяжении от нескольких месяцев до нескольких лет.
Питание при ахалазии пищевода
Клинических опыт показывает, что временной интервал между появлением клинических симптомов болезни до первичного обращения к врачу варьирует от 1 до 12 лет.
Питание пациентов должно быть механически, химически и термически щадящим, частое дробное питание не менее 4-6 раз в сутки, последний прием пищи за 3-4 часа до сна, после еды полезно выпить стакан теплой воды и побыть вертикально 40-60 минут. Исключаются продукты, усиливающие затруднение прохождение пищи – это мягкие булочные изделия, вареный картофель, фрукты (яблоки, хурма, персики) в свежем виде. Запрещается алкоголь и курение. Спать пациент должен с высоко приподнятым изголовьем.
Диагностика
При ахалазии поставить диагноз удается только спустя годы после появления первых симптомов. Причина: на ранних стадиях дисфункция пищевода обычно вызывает мало характерных признаков.
Для диагностики ахалазии подходят различные обследования пищевода. К ним относятся:
- эндоскопическое исследование;
- манометрия (измерение давления в органах);
- рентгенологическое обследование.
Эндоскопия
При определенных обстоятельствах на ахалазию могут указывать остатки пищи, воспаление или видимое сужение нижнего отдела пищевода. Эндоскопия, т.е. осмотр пищевода и желудка эндоскопом, особенно необходима для постановки диагноза, чтобы исключить другие возможные причины жалоб (например, рак пищевода).
В некоторых случаях врач одновременно берет образцы тканей во время этого обследования, чтобы проверить их на наличие изменений и отклонений (так называемая биопсия).
Рентгенографический
Чтобы оценить ахалазию на рентгеновском снимке, перед рентгенологическим обследованием вы получаете контрастное вещество, которое помогает увидеть пищевод во время диагностики.
Манометрия
Манометрия также полезна в случаях подозрения на ахалазию: манометрия позволяет врачу измерить давление в пищеводе. Если нижний пищеводный сфинктер не расслабляется при глотании, это говорит об ахалазии.
Манометрия позволяет сделать выводы о подвижности пищевода (перистальтика). В зависимости от подвижности мышц пищевода различают три формы ахалазии:
- гипермотильная форма: повышенная перистальтика;
- гипотонная форма: уменьшенная перистальтика;
- подвижная форма: больше нет перистальтики.
Лечение
На первых двух стадиях лечение ахалазии пищевода осуществляется консервативно. Медикаментозная терапия включает в себя следующие препараты:
- спазмолитики;
- малые транквилизаторы;
- нитраты;
- антагонисты кальция;
- антидофаминергические вещества.
Следует отметить, что при данном заболевании медикаментозная терапия носит только вспомогательный характер, вне зависимости от стадии развития патологического процесса. На первых двух стадиях расширение кардиального сфинктера осуществляется при помощи пневмокардиодилатации. Процедура представляет собой баллонное расширение кардиального сфинктера.
Радикальное лечение может осуществляться следующими методами:
- эзофагокардиомиотомия;
- проксимальная ваготомия, если кардиоспазм осложнён язвенным поражением желудка;
- проксимальная резекция желудка;
- пилоропластика.
Варианты пилоропластики
Программа лечения обязательно включает в себя диетическое питание и исключение физических, эмоциональных перегрузок. Диета подразумевает следующее:
- исключение жирных, острых, копчёных и маринованных продуктов;
- питание больного должно быть частым (4–5 раз в день), но с перерывом между приёмами не менее 3 часов;
- пища должна быть только тёплой;
- блюда должны запекаться в духовке, отвариваться или готовиться на пару.
Подробный диетический рацион расписывает врач, принимая во внимание индивидуальные особенности организма пациента и клиническую картину.
Лечение ахалазии
Как только заболевание обнаружено, необходимо терапия. Лечение направлено на облегчение симптомов дисфункции пищевода. Для этого есть различные методы лечения, но все они преследуют одну цель:
- снижение давления в нижнем пищеводном сфинктере – клапане между желудком и пищеводом,
- чтобы пища быстро и полностью проходила из пищевода в желудок.
Тем не менее, причину ахалазии нельзя устранить: невозможно исправить нарушенную нервную систему мышц пищевода. Этим мы хотим сказать, что болезнь не поддается лечению.
Медикаментозная терапия
На ранних стадиях ахалазии для лечения подойдут лекарственные препараты, которые снижают давление в нижней части пищевода и, таким образом, в значительной степени облегчают симптомы заболевания.
Подойдут также препараты, которые используются при высоком кровяном давлении и ишемической болезни сердца: антагонисты кальция и нитраты.
Препарат следует принимать примерно за полчаса до еды.
Однако в долгосрочной перспективе эффект от применения препаратов уменьшается — в этом случае для лечения ахалазии следует рассмотреть возможность применения других методов.
Если применяемые лекарства вызывают побочные эффекты (снижение артериального давления, головокружение, головные боли), возможно приём средств придется прекратить.
Баллонная дилатация
При ахалазии терапия также может проводиться с помощью баллонной дилатации (расширения). Это специальный эндоскопический инструмент, который врач вводит в пищевод и желудок. Эта процедура механически расширяет суженную нижнюю пищеводную мышцу.
Баллонная дилатация считается наиболее эффективным неоперативным методом лечения ахалазии: после однократного введения признаки нарушения глотания в большинстве случаев улучшаются на несколько месяцев, у половины — даже на несколько лет. Тогда может потребоваться повторная дилатация.
Однако, особенно у детей и подростков, эффект после лечения длится лишь небольшое время.
Баллонная дилатация
Преимущество лечения ахалазии баллонной дилатацией заключается в том, что процедура выполняется во время рефракции пищевода и желудка, и не требует оперативного вмешательства. Однако, во время лечения могут возникнуть осложнения: во время дилатации может разорваться пищевод (3%).
В редких случаях (2-5%) в грудную полость могут проникнуть бактерии и вызывать воспаление среднего слоя (медиастинит). Для её терапии используют антибиотики.
Лечение народными средствами
Известны лекарственные растения, спиртовые настойки которых помогают в лечении ахалазии, но их применение рекомендовано только после консультации врача:
- женьшень – 40 г измельченного до порошка корневища на 1 л водки, принимать спустя 30 суток по 20 кап. два раза в день на протяжении 50 календарных дней, спустя месяц курс можно повторить;
- лимонник китайский – несколько ложек сухих измельченных листьев и стеблей на 0,2 л спирта, принимать спустя 15 суток по 30 кап. перед каждой трапезой на протяжении 30 календарных дней;
- корень элеутерококка – 4 г сушеного сырья на 0,5 л спирта, принимать спустя 7 суток по 10 мл перед двумя трапезами еды в течение дня.
Кроме того, эффективным оказывались народные рецепты приготовления отваров и водных настоек травы пустырника, душицы, коры дуба или корня алтея. Достаточно пары столовых ложек растительного сырья на 0,5 л воды, настоянного за ночь. Принимать рекомендовано по 100 мл 2-3 раза в сутки.
Прогноз и течение
Ахалазия является хроническим заболеванием — спонтанного выздоровления при нарушении функции пищевода не происходит. Как правило, нарушения акта глотания развивается медленно и неуклонно в течение многих лет или десятилетий. Однако при соответствующем лечении симптомы, как правило, можно удовлетворительно облегчить. К сожалению, полностью болезнь не излечивается.
Однако, если не лечить ахалазию вовсе, пищевод будет все больше расширяется (так называемая дилатация, это уже болезнь, а не процедура) — до так называемого мегаэзофагуса с полной потерей функции пищевода.
Кроме того, на поздней стадии (из-за типичной отрыжки) могут возникнуть осложнения с легкими или воспаление пищевода (из-за того, что пища задерживается в пищеводе долгое время), что в свою очередь может привести к язвам или кровотечениям.
Ахалазия обычно ассоциируется с повышенным риском развития рака: примерно у 4-6 процентов больных через много лет развивается рак пищевода (карцинома пищевода).
Таким образом, риск развития рака пищевода при ахалазии примерно в 30 раз выше. Следовательно, при последующем уходе важны регулярные эндоскопические обследования.
Возможные осложнения и профилактика ахалазии кардии
Течение болезни медленно прогрессирующее, поэтому несвоевременное лечение может привести к трагическим последствиям в виде различных осложнений:
- Перфорации пищевода, когда нарушается анатомическая целостность всех пищеводных слоёв.
- Развития медиастинита, проявляющегося болевой симптоматикой за грудиной, лихорадкой, нарушением сердечных ритмов, чувством постоянного озноба.
- Кровотечения пищевода.
- Общего истощения организма.
Прогноз на выздоровление благоприятный, когда вовремя проводится диагностическое обследование пищевода, больной выполняет все назначения и рекомендации лечащего врача, следит за диетой и общефизическим состоянием организма. Лечебной профилактикой станет выполнение правил рационального питания, соблюдения санитарно-гигиенических норм общежития. Подобные мероприятия следует выполнять как взрослым, так и детям. Берегите себя и будьте всегда здоровы!
Профилактика и рекомендации
Вы не можете предотвратить ахалазию, так как точная причина нарушения функции пищевода неизвестна. Однако, если вы один из пострадавших, вы можете снизить риск некоторых типичных сопутствующих заболеваний (таких как эзофагит), избегая употребления алкоголя и никотина, например.
Кроме того, в случае ахалазии рекомендуется регулярно проводить эндоскопический осмотр пищевода для последующего наблюдения с целью выявления возможных поздних осложнений (особенно рака пищевода) на ранней стадии.
Хирургическое лечение
Этот метод применяют в случае выраженных рубцовых изменений.
Они показаны только в крайне тяжелом состоянии. После проведения операций можно использовать процедуры по ведению баллона. Если ахалазия пищевода сочетается с другими заболеваниями, такими как грыжа или рак то всегда прибегают к операции.
В ходе операции производит разрез на слизистой оболочки пищевода. Это позволяет пересечь мышечные волокна. Такая операция позволяет устранить спазм и уменьшить симптомы ахалазии.
Что такое
Заболеванию подвержены все, хотя болезнь редкая. Ему в одинаковой степени подвержены и дети, и взрослые, чаще оно развивается в возрасте от 20 до 45 лет. Патологические изменения приводят к нарушению работы пищеварительного тракта, грозят опасными последствиями для организма.
Ахалазия имеет несколько названий, заболевание именуют ахалазией кардии, идиопатическим расширением или кардиоспазмом.
Это является патологией нервно-мышечных тканей пищевода, которую обусловливают характерные изменения перистальтики и тонуса, отсутствие рефлекса для открытия кардиального отверстия при глотании. Нарушения проходимости пищевода препятствуют прохождения пищи в желудок.
Заболевание классифицируют по стадиям:
- Первая стадия проявляется интермиттирующим спазмом кардиального отдела, а микроскопические изменения не наблюдаются;
- Вторая стадия имеет постоянный стабильный характер, уже наблюдается небольшое расширение пищевода;
- Третья стадия заболевания отмечается заметным рубцеванием, деформацией мышечной прослойки кардии, расширение пищевода становится больше;
- Четвертая стадия протекает с выраженным стенозом и дилатацией пищевода, развивается некроз слизистой оболочки, фиброзный медиастинит.
Без лечения ахалазия приводит к полному повреждению стенок пищевода, не дает пище проходить дальше.
Лечение патологии
Лечение заболевания должно проводится при помощи лекарственных средств, хирургического вмешательства и консервативной терапии. Однако большинство специалистов- гастроэнтерологов рекомендуют проведение операции.
Лечение без использования медикаментов
Режим дня: больной должен ограничить себя от физических нагрузок. Сон не менее 8 часов.
Диета
Помимо отсутствия физических нагрузок пациент должен соблюдать определенную диету. Во-первых, пища должна быть теплой, но не холодной или слишком горячей. Также, необходимо обратить внимание на дробное питание, когда прием еды небольшими порциями, но не менее 6 раз.
Кардиодилатация
Считается, что данный способ наиболее эффективный. Его суть заключается в искусственном расширении отверстия желудка. Назначается при заболевании на 1 или 2 стадии. Однако имеет достаточно много противопоказаний. Поэтому, перед назначением процедуры необходимо проконсультироваться с лечащем врачом.
Введение токсина ботулизма
Водится непосредственно в нижний сфинктер пищевода для снижения его тонуса. Данный метод чаще всего рекомендуют тем пациентам, которым противопоказано другое лечение.
Медикаментозное лечение ахалазии
На сегодняшний день наибольшую эффективность в лечении ахалазии кардии можно добиться, используя препараты нитратов или антагонисты кальция. Данные препараты способны облегчить проявление заболевания, снизить частоту симптомов. Также данный метод назначают, когда другой способ лечения не принес желаемого результата.
Операционное вмешательство
Первым видом операционного вмешательства при ахалазии кардии является миотомия. Зачастую назначают при повторном возникновении болезни. Сейчас этот метод усовершенствовали, что позволяет его проводить как лапароскопию.
В более тяжелых случаях применяют гастростомию, которая создает искусственный вход в полость желудка. Такая операция назначается, когда пациент не может принимать пищу.
В случае, когда ни один метод не показал эффективности в лечении патологии, а состояние пациента ухудшается может быть назначено удаление пищевода.
Консервативные методы лечения
К первому и чаще всего используемому методу лечения можно отнести введение небольшого баллона в кардию. Суть процедуры механически растянуть кардию для устранения или хотя бы уменьшения симптоматики. Данный курс необходимо проводить от 4 до 6 раз. Иногда процедура может назначаться повторно, если пациент жалуется на рецидив.
Терапия заболевания при помощи народных средств
Важно понимать, что такое серьезное заболевание не может лечиться с применением исключительно народных средств. Любые народные рецепты могут быть лишь дополнением к основному лечению, которое назначит врач. Народная медицина рекомендует следующее:
- настойка из корня женьшеня или лимонника. Помимо того, что средства могут укрепить иммунитет и улучшить общее состояние больного, они способны приводить в тонус нижний сфинктер пищевода;
- отвары из душицы, семян льна или алтея способны снизить воспалительный процесс и облегчить боли. Лен обладает обволакивающем средством, что улучшить усвояемость пищи;
- также рекомендуется принимать валерьяну или пустырник, для снятия психического напряжения.
Лечение болезни у детей
Данное заболевание встречается у детей реже, чем у взрослых. Но, тем не менее, может поражать не только детей школьного возраста, а и грудничков.
Естественно, лечение детей будет отличаться от терапии взрослого, хотя бы тем, что для маленьких пациентов методы борьбы с болезнью ограничены. Если говорить точнее, то их всего два. Для начала врач может назначит искусственное расширение сфинктера. Но, к сожалению, у детей положительный эффект от данного способа очень короткий. И вскоре потребует повторное проведение процедуры. Поэтому его целесообразно использовать в качестве временного улучшения перед проведением операции.
Практически все специалисты придерживаются мнения, что лечение ребенка в данном случае должно быть только хирургическим.
Прогноз выздоровления
Если заболевания смогли обнаружить вовремя, и оно не сопровождается дополнительными патологиями, то прогноз выздоровления достаточной успешный. К тому же, как показывают клинические исследования — лекарственное лечение болезни дает весьма стойкий положительный результат. Но минус — это постоянное наблюдение в стационаре.
Ухудшить результат выздоровления может наличие жидкости в легких, а также раковых опухолей в пищеводе.
Что касается прогноза ахалазии кардии для детей, то здесь тоже будут влиять возможные дополнительные патологии. Однако тонус пищеводного сфинктера у детей более податлив для лечения, нежели у взрослого.
Симптоматика, характерная первой стадии недуга
Если своевременно произвести рентгенологические исследования, то в процессе обследования врач определит незначительное сужение нижней части пищевода. Однако на этом этапе его морфологическая структура не подвергается изменениям.
При введении бария, контрастная жидкость может задерживаться на некоторых участках пищеварительной системы до 1 часа. После этого пищевод иногда раскрывается самопроизвольно, и смесь переходит в желудок.
На данном этапе развития недуга больные отмечают:
- чувство «распирания» за грудиной и тяжесть (как правило, подобные симптомы быстро проходят после того, как кардиальный отдел пищевода расслабляется);
- рвоту (на подобное состояние жалуются не все);
- отрыжку (она появляется, когда происходит длительное «застревание» пищевого кома).
При этом нет слабости или другой симптоматики. Общее состояние больных не меняется.
Хирургическое вмешательство
Если состояние больного ухудшается, а медикаментозное лечение не дает результатов, то необходимо принять более серьезные меры по борьбе с недугом. Двусторонняя кардиомиотомия – это операция при ахалазии пищевода, которая считается наиболее эффективным методом борьбы с патологией.
В процессе хирургического вмешательства слои отделов больного органа аккуратно рассекаются. Если недуг не достиг серьезной стадии, то возможно проведение более простой процедуры – односторонней кардиомиотомии.
Причины
Следующей весьма распространенной версией причины ахалазии кардии, считается расстройства нервной системы и психики. Затяжная депрессия, психоэмоциональная неустойчивость и прочие состояния, могут нарушать пищеварительную деятельность в организме человека. Такое предположения причинного фактора дисфункции пищевода не лишено смысла.
Лабораторная диагностика пищевода
Однако клиницисты, в своём большинстве, склоняются к ещё одной теории возникновения хронической патологии. Инфекционное поражение лимфоузлов легочной системы приводит к невриту блуждающего нерва, из-за чего, возможно, и возникает ахалазия кардии пищевода.Несмотря на отсутствие клинического подтверждения, гастроэнтерологи едины во мнении, что причиной развития болезни является гиперчувствительность клеток пищевода к выделяемым желудком пептидным гормонам.
Клиническое состояние ахалазии кардии характеризуется медленно прогрессирующим течением болезни, основные признаки и симптомы которой выражаются в дисфагии пищевода.Этот признак заболевания, считается наиболее устойчивым симптомом ахалазии кардии и имеет отличительные особенности:
- ощущение задержки пищевого кома в грудной клетке;
- после глотания, спустя 3-5 секунд от начала акта, появляются затруднения в прохождении пищи;
- жалобы пациента на ощущения попадания пищи в носоглотку.
Как правило, такие симптомы дисфагии пищевода активируются при употреблении твердой пищи. Для усиления акта глотания человеку необходимо выпить некоторое количество тёплой воды.
Боль и чувство тяжести при ахалазии кардии
Следующий симптом – это регургитация, когда осуществляется пассивное возвращение содержимого желудка или пищевода обратно в ротовую полость. Процесс регургитации, или срыгивания, может возникнуть даже спустя несколько часов после употребления пищевых продуктов. Всё это время пищевая масса может находиться в нижнем отделе пищевода, не вызывая у человека тошноту и рвотный рефлекс.
Усилить подобную симптоматику может неудобное положение тела, быстрая ходьба или бег, наклоны туловища и так далее.В большинстве случаев, симптомы ахалазии кардии после переполненности пищевода связаны с болью в грудной клетке, иррадиирующей в шейную, плечевую и лопаточную зону.Частые проявления болевых ощущений, обеспечивающих организму дискомфортное состояние, вызывают у человека сознательное чувство ограничения приёма пищи, что сказывается на его внешнем виде.
- отрыжка тухлым содержимым;
- неприятный запах изо рта;
- изжога и чувство тяжести;
- неудержимая тошнота и рвотный рефлекс;
- повышенное слюноотделение;
- нарушение общего состояния (слабость, головокружение, сердечная аритмия).
Сложность клинической патологии заключается в том, что симптомы ахалазии кардии не имеют постоянного течения, и могут возникать спонтанно с различной периодичностью и интенсивностью. Любой болевой дискомфорт в пищеводе следует тщательно изучать и предпринимать соответствующие меры лечебного воздействия.
Причины формирования кардиоспазма до конца не изучены, но существуют предрасполагающие факторы для развития заболевания:
- Стрессовые ситуации;
- Наследственность;
- Дефицит витамина В;
- Врожденные или приобретенные дефекты нервных волокон пищевода;
- Злокачественное новообразование;
- Инфекция;
- Расстройство двигательной функции (моторики) пищевода.
Сопутствующие проявления
Если заболевание прогрессирует, а просвет пищевода интенсивно сужается, то о себе дают знать симптомы застойного эзофагита (воспаление слизистой оболочки желудка). Таковыми являются следующие проявления:
- Повышенное слюноотделение.
- Сильная тошнота.
- Отрыжка тухлым.
- Неприятный запах изо рта.
Все это указывает на то, что еда, попавшая когда-то в пищевод, застаивается и разлагается.
Нередко эти симптомы дополняются появлением изжоги. Она обусловлена ферментативным расщеплением пищи, которое сопровождается образованием молочной кислоты в большом количестве.
Важно отметить, что изжога не связана с рефлюксом (обратным током кислого содержимого). Все потому, что ахалазия кардии (по МКБ-10 код K22.0) характеризуется резким повышением тонуса сфинктера, препятствующего возникновению этого явления.
Что такое ахалазия?
Крикофарингеальная ахалазия — это заболевание, которое нарушает нормальное функционирование нижнепищеводного сфинктера или же привратника. Это отклонение приводит к неправильной работе пищевода с дальнейшими воспалительными видоизменениями в структуре органа.
Данное заболевание относится к международной классификации болезней — МКБ — 10. Так, ахалазия входит в перечень недугов, которые не поддаются общим нормам лечения и в каждом отдельном случае требует особого подхода со стороны лечащего доктора.
Недуг встречается с одинаковой частотой у мужчин, женщин и детей. Нарушения глотания пищи значительно сказывается на ведении нормальной жизнедеятельности, что отображается на психике пациента любого возраста.
Симптомы
Ахалазия пищевода, в первую очередь, представляет собой дисфагию, при которой становится невозможным поедание любого разновидности пищи — появляется боль в груди и открывается сильная рвота.
Эзофагеальная форма ахалазии может иметь следующие характерные симптомы:
- регулярная тошнота;
- перистальтика перестает прослеживаться;
- возможно появление полипоподобных разрастаний;
- появляются комки слизи;
- снижение массы тела;
- неконтролируемые приступы удушья.
Ахалазия первой степени может характеризоваться незначительными симптомами, которым люди зачастую не придают внимания. Сюда относятся застой в пищеводе, непроходимость твердой пищи, которая устраняется большим количеством запиваемой воды.
Важно: Классификация МКБ-10 характеризует эту форму степени в качестве переходной, так как при устранении этих первых признаков, у больного может и вовсе не развиться болезнь в дальнейшем.
Важно: Приступы рвоты при ахалазии являются невероятно опасными, так как существует огромный риск задохнуться от собственных рвотных масс во время сна. Поэтому, заподозрив у себя этот недуг, следует принять меры безопасности. Диета вполне сможет это осуществить до момента посещения доктора.
Осложнения
Игнорирование ахалазии МКБ-10 абсолютно во всех случаях ведет к появлению осложнений. У больного не только появляются другие симптомы, но и болезнь начинает кардинально и полностью менять свои формы.
Ахалазия пищевода первой степени достаточно быстро перерастает в воспаление пищевода( застойный эзофагит), который в дальнейшем ведет к прямому развитию рака пищевода. Лечение медикаментами в данном случае будет не эффективным и у пациента останется единственный шанс — операция. Хирургия в запущенных стадиях недуга способна дать положительный исход ситуации.
Воспаление пищевода приводит к его увеличение, что в свою очередь ведет к тому, что происходит непроизвольное сдавливание блуждающего нерва. В более редких случаях страдает бронх или же верхняя полая вена.
Ахалазия кардии всегда нарушает правильную работу привратника, что ведет к постоянному забросу кислого содержимого обратно в пищевод и дает свободный доступ микроорганизмам к наиболее уязвимым зонам внутренних органов.
Классификация МКБ -10 называется также и другие осложнения, к которым можно привести несвоевременное лечение ахалазии:
- болезнь Баретта;
- поражение легких;
- разрушение подслизистого слоя пищевода;
- гнойные образования;
- появление объемной видоизмененной шеи;
- расширение вен пищевода;
- пневмоперикард;
- закупорка дыхательных путей верхнего отдела;
- свищ пищеводно-перикардинального типа.
Разновидности заболевания
Заболевание классифицируют на 4 определённые стадии, подробно рассмотренные в нижеприведённом списке:
- На первой стадии возникает образование интермиттирующего спазма. При этом внешние и гистологические признаки патологии не проявляются;
- Вторая стадия характеризуется патологическим сужением отверстия, которое имеет постоянный характер и постепенно прогрессирует;
- При третьей стадии на слизистых пищевода образуются рубцы, сопровождающиеся сильным растяжением стенок органа;
- Четвёртая стадия отмечается появлением стеноза с выраженным некрозом тканей и развитием эзофагита.
При проведении рентгенографии ахалазию пищевода подразделяют на следующие формы:
- Первый тип патологии подразумевает появление выраженного стеноза с параллельным разрастанием мышечной ткани. Область расширения имеет округлую форму;
- Второй тип заболевания характеризуется сильным сужением кардиального отверстия, атрофированностью мышц и искривлением формы органа.
Сейчас читают: Причины и симптомы почему пища застревает в пищеводе — что делать
Операция
Стойкий результат лечения ахалазии кардии достигается после хирургического вмешательства — эзофагокардиомиотомии – рассечения кардии с последующей пластикой (фундопликацией).
Операция показана при сочетании ахалазии кардии с грыжей пищеводного отверстия диафрагмы, дивертикулами пищевода, раком кардиальной части желудка, безуспешности инструментальной дилатации пищевода, его разрывах.
Если ахалазия кардии сочетается с язвенной болезнью двенадцатиперстной кишки, дополнительно показана селективная проксимальная ваготомия. При наличии тяжелого пептического эрозивно-язвенного рефлюкс-эзофагита и выраженной атонии пищевода производится проксимальная резекция желудка и абдоминальной части пищевода с наложением инвагинационного эзофагогастроанастомоза и пилоропластика.
Классификация
Принимая во внимание морфологические признаки и клиническую картину, различают следующие стадии развития данного патологического процесса:
| Первая стадия | пищевод не расширяется, нарушение в прохождении пищи носит периодический характер; |
| Вторая стадия | умеренное расширение пищевода, появляется дисфагия и стабильный тонус кардиального сфинктера; |
| Третья стадия | пищевод расширен минимум в два раза, что обусловлено рубцовыми изменениями и значительным сужением пищевода |
| Четвёртая стадия | воспаление близлежащих тканей и деформирование пищевода. |
Следует отметить, что данные стадии патологического процесса могут развиваться как в течение месяца, так и нескольких лет. Все зависит от анамнеза и общего состояния здоровья пациента.
Лечение консервативными методами возможно только до третьей стадии — пока не начались рубцовые изменения. Начиная с третьей стадии лечение только хирургическое с медикаментозной терапией и диетой.
Причины кардиоспазма
Точные причины заболевания до настоящего времени не известны. Считается, что в развитии ахалазии кардии пищевода значительную роль играют следующие факторы:
- неврологические нарушения (психоэмоциональные стрессы, психические расстройства);
- дистрофические изменения в нервных волокнах и ауэрбаховых сплетениях пищевода, регулирующих его тонус и моторику.
В результате действия этих факторов мышечные волокна пищеводной стенки сокращаются хаотично и не могут обеспечить нормальное продвижение пищи в желудок. Этой патологии способствует повышенный тонус кардиального отдела. Подробно о сути заболевания и его патогенезе можно узнать из видео в конце статьи.
Причины возникновения
Существует огромное количество теорий, пытающихся установить предпосылки для развития болезни.
- Одни ученые связывают патологию с дефектом нервных сплетений пищевода, вторичными повреждениями нервных волокон, инфекционными болезнями, недостатком в организме витамина В.
- Есть и теория, по которой развитие недуга связано с нарушением центральной регуляции функций пищевода. В этом случае болезнь рассматривается в качестве нервно-психической травмы, которая привела к расстройству корковой нейродинамики и другим патологичным сдвигам.
- Считается, что в самом начале процесс имеет обратимый характер, но со временем перерастает в хроническую болезнь.
Существует еще одно мнение, по которому развитие болезни связано с хроническими воспалительными болезнями, которые затрагивают легкие, прикорневые лимфатические узлы, неврит блуждающего нерва.
Клинические рекомендации
Клинические рекомендации от квалифицированных врачей заключаются в выполнении следующих рекомендаций:
- Ведение активного и здорового образа жизни;
- Обязательное исключение вредных привычек (алкогольные напитки, сигареты);
- Употребление щелочной минеральной воды в нормированном количестве;
- Прохождение реабилитационных курсов на санаторно-курортном лечении;
- Регулярные профилактические осмотры у врача и прохождение необходимых исследований;
- Правильное питание с исключением продуктов, содержащих искусственные добавки и ароматизаторы.
Выполнение всех представленных рекомендаций является залогом для предотвращения повторного развития заболевания или же наступления тяжёлого течения воспаления.
Как название болезни отражает ее суть?
В медицинской терминологии до настоящего времени нет единства у врачей разных стран по названию патологии, поэтому существует путаница. Это связано с описанием заболевания с разных сторон и подчеркиванием отдельных преимущественных нарушений.
Так, в 1882 году введен термин «кардиоспазм пищевода». Немецкие доктора настаивали на прекращении действия блуждающих нервов. Поэтому это название до сих пор используется в немецкой и российской литературе. Во Франции более привычны к «мегаэзофагу», «атонии пищевода», «кардиотоническому расширению».
Термин «ахалазия» введен в 1914 году Perry. Он должен был примирить обе стороны, поскольку означает в переводе с греческого «нерасслабление». Тем не менее каждый до сих пор остался при своем мнении. В Международной Классификации болезней оставлены на равных условиях «ахалазия» и «кардиоспазм» под кодом К 22.0. Врожденный кардиоспазм отнесен к классу пороков развития (Q39.5).
Механизм развития
Симптомы заболевания вызваны недостаточным расслаблением кардии при глотании. Возможны следующие нарушения:
- неполное открытие;
- частичное раскрытие + спазм;
- полная ахалазия;
- ахалазия + спазм;
- состояние гипертонуса.
Каждый механизм не может в отдельности рассматриваться как кардиоспазм. Обычно имеет место смешанный характер нарушения иннервации. В результате одновременно падает тонус и усиливается перистальтика пищевода, но она не образует необходимые по силе волны, а представлена отдельными мелкими сокращениями мышечных пучков на разных участках пищеводной стенки в грудном и шейном отделах.
Пищевой комок дольше обычного стоит в пищеводе. Переходит в желудок только под действием механического давления. В кардиальном отделе скапливается не только пища, но и слизь, слюна, бактерии. Застой вызывает воспаление стенки и пристеночных тканей (эзофагит, периэзофагит).
Патологические изменения
Ошибаются те, кто считают, что ахалазия кардии пищевода является лишь функциональным нарушением. У заболевания есть свои характерные гистологические изменения. Участок сужения располагается на 2–5 см выше желудка, а далее идет зона расширения вплоть до уровня перстневидного хряща.
Исследование тканей показывает дистрофию нервных клеток ганглиев, волокон и сплетений, расположенных в мышечном слое кардиального отдела. Часть волокон гибнет вместе с мышечными клетками. На их месте разрастается соединительная ткань. Процессу сопутствует массивное воспаление.
В тяжелых случаях присоединяется воспаление:
- окружающей клетчатки;
- плевры;
- средостения;
- диафрагмы.
Между соседними органами образуются плотные сращения (спайки), склерозирование пищеводного отверстия диафрагмы (хиатосклероз).
Окончательной ясности в выявлении причины патологии пока нет. Предлагаются теории развития ахалазии с учетом патогенеза заболевания. Каждая подтверждается данными статистических исследований, гистологического изучения. Основные положения касаются:
Гастрит антрального отдела желудка
- врожденных аномалий развития с поражением нервного межмышечного сплетения;
- проявлений неврастении с нарушенной деятельностью центральных отделов головного мозга и потерей функции координации моторики пищевода;
- рефлекторных нарушений — примерно у 17% пациентов с разными заболеваниями развивается симптоматическая ахалазия при нарушении рефлекторного раскрытия кардии, к таким болезням относятся: опухоли верхней части желудка, состояние после операции резекции желудка с высокой ваготомией (перерезка ветки блуждающего нерва), язва и опухоль брюшного отдела пищевода, дивертикулы;
- инфекционного (преимущественно вирусного) и токсического характера поражения нервных сплетений и регуляции функций пищевода (пример, болезнь Шагаса в странах Южной Америки, связанная с заражением трипаносомой Круса).
При отсутствии связи с какой-либо причиной говорят об идиопатическом варианте ахалазии пищевода.
Классификация по типам и стадиям
Изменения, сопутствующие заболеванию, делят на 2 типа:
- Первый — наблюдается у 30% пациентов, пищевод выглядит как цилиндрическое тело или имеет веретенообразное расширение. В суженой части определяется выраженная гипертрофия стенки, прилегающие зоны умеренно уплотнены. Форма и стенки органа сохранены.
- Второй — распространен в 70% случаев, форма расширения пищевода похожа на мешок, достигает 15–18 см в поперечнике, вмещает до 3 л пищи, имеется удлинение и нарушение формы, атрофия мышечного слоя, этот тип и получил название у французов «мегаэзофаг».
Другие предложения называют:
- типом I — болезнь со значительным расширением;
- типом II — без выраженного увеличения объема кардии.
При этом часть исследователей настаивают, что каждый тип представляет самостоятельное заболевание и никогда не переходит из одной формы в другую.
Согласно классификации Б. В. Петровского, болезнь имеет 4 степени развития:
- I — кардиоспазм носит непостоянный характер, определяется как функциональный, при обследовании нет расширения пищевода.
- II — спазм становится стабильным, в области кардии появляется нерезкое расширение.
- III — в мышечном слое обнаруживаются рубцы, расширение значительно, форма нарушена;
- IV — резкое сужение кардии при расширении остальной части пищевода, сопровождается эзофагитом и изменением формы на S-образную.
Деление на формы:
- гипермотильную — соответствует I стадии (степени);
- гипомотильную — II стадии;
- амотильную — характеризует III–IV стадии.
Симптомы и клиническое течение
Чаще всего даже при остром начале болезни, связанном с внезапным затруднением глотания, при внимательном расспросе пациента можно выявить предшествующие проблемы дискомфорта и начальные симптомы кардиоспазма пищевода. Просто до определенного момента они были менее выражены и терпимы.
Клиницисты высказывают мнение, что скрытый период болезни обеспечивается сложным механизмом компенсации нарушений. А обострению симптоматики способствует нервное расстройство, стресс, поспешная еда. Они срывают компенсацию.
Для проявления ахалазии кардии типична классическая триада симптомов. Рассмотрим каждый признак в отдельности.
Дисфагия
Затруднение передвижения пищи по пищеводу в желудок связано с нарушенной двигательной функцией мышечного слоя пищевода и регуляцией открытия кардии.
Болезнь начинается с небольшого затруднения при проглатывании сухой пищи при поспешной еде, ограничении питания по времени. Но повторяется далее чаще, уже в нормальных условиях.
Парадоксальной дисфагией называют симптом Лихтенштерна: трудности вызывает не сухая пища, а полужидкая и жидкая.
Некоторые пациенты отмечают зависимость от температуры еды: не проходит холодная пища или, наоборот, горячая.
Болевой синдром
Боли при глотании локализуются за грудиной, могут сохраняться вне приема пищи. Обычно по характеру представляют:
- жгучие — возникают натощак, после рвоты, чаще связаны с воспалением (эзофагитом), прием пищи улучшает состояние пациента;
- давящие — образуются при растяжении стенок пищевода, скоплении в нем пищевых масс, отличаются интенсивностью, не исчезают до момента опорожнения пищевода;
- спастические — вызываются спастическим сокращением мышечных участков, беспокоят в ночное время, приступы похожи на стенокардию, поэтому доктора советуют принять Нитроглицерин, вызвать «Скорую помощь». Лечение при кардиоспазме пищевода всегда проводится под контролем ЭКГ.
В начале заболевания боли могут проявляться кризами при волнении, физических нагрузках, по ночам. Они не связаны с глотательными движениями.
Иногда у пациента вообще нет признаков дисфагии и регургитации. Предполагают, что их появление связано с прогрессирующими дистрофическими изменениями в нервных сплетениях пищевода.
Отличаются выраженной интенсивностью, иррадиацией в спину, шею, нижнюю челюсть.
Длительность колеблется от пяти минут до нескольких часов. Кризы повторяются 2–3 раза в месяц или чаще.
Редко у пациентов во время еды проявляются симптомы сдавления средостения. Кроме распирания и тяжести за грудиной возникает одышка до приступа удушья, лицо и губы синеют.
Регургитация
Отрыжка или обратное поступление пищи при небольшом расширении пищевода возможно сразу после нескольких глотков, а на фоне значительного увеличения объема кардии бывает редко, хотя более обильной.
Вызывается спастическим сокращением мышц пищевода в ответ на переполнение. В положении лежа и наклона туловища вперед в механизме регургитации принимает участие давление скопившейся пищи на глоточно-пищеводный сфинктер.
В ночное время регургитация происходит из-за сниженного тонуса верхнего сфинктера пищевода. Опасность состоит в возможности попадания пищевых остатков во сне в дыхательные пути. Это может вызвать аспирационные пневмонии.
К дополнительным непостоянным проявлениям ахалазии пищевода относятся:
- аэрофагия — отрыжка воздухом, заглатывание воздуха пустыми глотательными движениями в начальном периоде болезни помогает повысить давление в пищеводе и протолкнуть пищевой комок;
- гидрофагия — необходимость постоянно запивать еду водой;
- характерное поведение за столом — пациенты приспосабливаются к продавливанию пищи (ходят, подпрыгивают, сдавливают шею);
- повышенное слюноотделение;
- тошнота;
- запах изо рта.
Диагностика
Лабораторные методы при данном заболевании не играют существенной роли. Основным способом визуального осмотра пищевода является эзофагоскопия. Картина выявляет разную степень расширения, признаки воспаления, эрозии, язвы, лейкоплакии. Важным отличительным признаком от органических поражений кардии является возможность провести эндоскопический зонд сквозь кардиальный отдел пищевода.
Метод эзофаготонокимографии позволяет регистрировать мышечные сокращения стенки пищеводной трубки, распространение волны перистальтики, момент открытия кардии.
У здорового человека сразу после глотания волна идет по пищеводу и направлению к брюшной части, открывается вход в кардию и снижается внутреннее давление. Затем нижний вход закрывается. В случае ахалазии кардиальный сфинктер не расслабляется при глотании, внутреннее давление растет. Регистрируются разные сокращения мышц пищевода как в связи с глотанием, так и без него.
Без использования бариевой взвеси об отклонении пищевода можно рентгенологически косвенно судить по выбуханию правого контура средостения, отсутствующему газовому пузырю в желудке. Заполнение пищевода контрастом позволяет выявить:
- задержку контрастной массы в нижних отделах;
- сужение конечной части пищевода с четкими контурами;
- сохранность складок слизистой оболочки;
- слой жидкости и пищи над бариевой взвесью;
- различную степень расширения пищевода над узким местом;
- резкое нарушение перистальтики, спастический характер сокращений с недостаточно полной амплитудой;
- при имеющемся эзофагите рентгенолог описывает измененный рельеф слизистой оболочки, утолщение, зернистость, извилистость складок.
Дифференциальную диагностику проводят:
- со злокачественным новообразованием в пищеводе, кардии;
- доброкачественными опухолями;
- пептическими язвами, эзофагитом, стенозом;
- рубцовыми изменениями пищевода после перенесенного ожога;
- диффузным эзофагоспазмом.
Иногда возникает необходимость для диагностики применить фармакологические пробы с Нитроглицерином, Амилнитритом, Атропином. На фоне введение препаратов улучшается прохождение контрастного вещества. При раке и других стенозах этого не происходит.
Лечение
Лечение ахалазии кардии имеет целью — восстановление проходимости кардиального отдела пищевода.
Консервативные способы
В начальной стадии болезни удается улучшить состояние консервативным лечением, в дальнейшем оно применяется для подготовки пациента к хирургическому вмешательству.
Питание должно осуществляться малыми порциями 6–8 раз в день. необходима достаточная калорийность, но исключение всех раздражающих факторов: резко горячей или холодной пищи, жареного и острого мяса, копченостей, кислых фруктов и ягод, алкоголя. Все блюда должны быть хорошо проваренными, достаточно измельченными. Заканчивать питание следует за 3–4 часа до сна.
В стадиях I и II показаны спазмолитические препараты:
- Атропин,
- Платифиллин,
- Папаверин,
- Нитроглицерин.
Помогают успокаивающие средства: Валериана, Бромиды, Седуксен. Показаны витамины группы В. Для больных имеет значение форма лекарственного средства: учитывая плохую реакцию на глотание таблеток, назначаются инъекции, ректальные свечи, растворимые препараты. Застойные явления снимают промыванием пищевода слабым раствором фурацилина, марганцовки.
Назначают физиотерапевтические процедуры: электрофорез с новокаином, диатермию на область эпигастрия.
Метод кардиодилатация (безоперационного растяжения кардии) включает применение специального инструмента (кардиодилататора). Его можно проводить в любой стадии.
Противопоказан при болезнях с повышенной кровоточивостью, портальной гипертензии с расширенными венами пищевода, выраженном локальном воспалении (эзофагите). Используют пневматический дилататор, состоящий из резиновой трубки с баллончиком на конце. Трубку вводят в пищевод и под контролем рентгена доходят до кардии.
Оперативное лечение
Хирургическое лечение используется при безуспешном консервативном подходе и кардиодилатации. Обычно в нем нуждаются до 20% пациентов. Кроме того, показаниями могут быть:
- выявленные разрывы пищевода, сопутствующие расширению кардии;
- наличие изъязвлений, эрозий на фоне перерастяжения кардии, не поддающихся консервативной терапии;
- значительное расширение, искривление пищевода, особенно в сочетании с рубцами кардии.
Операции называются «эзофагокардиомиотомией». Разные хирургические подходы отличаются способами доступа, выбором кардиопластики. Но суть вмешательства одна — рассечение мышц конечного отдела пищевода по передней и задней стенкам.
В IV стадии ахалазии недостаточно восстановить проходимость кардии. Необходимо выпрямление деформации. Для этого выполняют разновидность пластики: через диафрагму выводят изгиб пищевода в брюшную полость и фиксируют к круглой связке печени. При мегаэзофаге часть пищевода удаляется.
Лечение народными средствами
Среди народных рекомендаций выбирать следует наиболее подходяще средство по этиологическому принципу.
- Настойка корня женьшеня — продается в аптеке, показана людям с ослабленным иммунитетом, частыми инфекционными заболеваниями, похудением. Принимать нужно каплями.
- Менее сильными иммуномодуляторами являются настойки лимонника и аралии, сок алоэ.
- Отвар ромашки, календулы — хорошее мягкое противовоспалительное средство.
Заболевание ахалазия кардии хорошо лечится. Поэтому при появлении симптоматики не стоит длительно терпеть. Обращение к врачу помогает выяснить причину и подобрать оптимальное лечение.
Источник: https://jktguru.ru/bolezni/ahalaziya-kardii
Рентген и другие методы диагностики
Постановку диагноза начинают со сбора анамнеза и осмотра пациента. Но пальпация или симптоматика не дает возможности диагностировать ахалазию и ее степень, поэтому применяют другие диагностические методы.
Определить нарушение проходимости пищевода можно с помощью рентгенологического обследования.
На первой стадии видна только обструкция, но потом будут заметны расширения прохода в верхней части и значительное сужение сфинктера.
Несмотря на характерную для ахалазии симптоматику, у пожилых людей заболевание часто путают с онкологией.
https://feedmed.ru/bolezni/sistemy-pishhevarenija/ahalaziya-pishhevoda.html
Чтобы подтвердить или опровергнуть подозрения, точно поставить диагноз, рекомендована эзофагоскопия. С ее помощью можно изучить патологические изменения в пищеводе и оценить его сократительную функцию.
Но для оценки общего состояния и возможных осложнений в результате нарушения в работе пищевода проводят клинические анализы крови и биохимию.
Диетическое питание
Чтобы любые терапевтические мероприятия дали видимый результат, нужно обязательно следить за своим рационом. Как правило, специализированную диету составляет врач. Однако, независимо от особенностей конкретного случая, необходимо отказаться от жареного и жирного. Употреблять пищу нужно очень маленькими порциями, но часто. После каждого приема еды важно выпивать большое количество воды.
Также специалисты рекомендуют начать заниматься спортом, но без сильных физических нагрузок. Однако перед началом тренировок, нужно обязательно уточнить у врача допустимость таких мероприятий. Если у больного есть другие недуги, то не стоит рисковать.
Диагностика заболевания
Диагностировать заболевание можно на основании данных рентгеноскопического (обзорный снимок органов грудной клетки и более информативная рентгеноскопия с контрастированием пищевода взвесью сульфата бария) или эндоскопического исследования. Большую ценность для постановки диагноза ахалазии имеет эзофагоманометрия. Как дополнительный метод используют фармакологические пробы с внутримышечным введением растворов карбахолина или ацетилхолина.
Дифференциальный диагноз при ахалазии кардии проводят с доброкачественными опухолями пищевода, эзофагеальными дивертикулами, кардиоэзофагеальным раком, стриктурами пищевода.
Ахалазия у детей
Кардиоспазм пищевода у детей может быть вызвана целым рядом генетических, гормональных и инфекционных факторов. Дети по мере развития недуга испытывают аналогичные со взрослыми симптомы, но его лечение осуществляется несколько другими способами.
Отечественная хирургия выделяет тот момент, что у детей ахалазия пищевода встречается значительно реже, чем у взрослого поколения, но диагностировать её значительно сложнее из-за фактического отсутствия симптомов.
В группу риска попадают дети до 5 лет. Так, в маленьком возрасте у детей наблюдается частичная ахалазия. После кормления грудным молоком возможно появление рвоты, так как ребенок давится из-за отсутствия должного развития кардии нижнего пищеводного отдела.
Также у детей наблюдается срыгивание и частая тошнота. В большинстве случаев это проходит со временем, но для сохранения собственного спокойствия посещение врача не будет лишним.
Если симптоматика не идет на спад, то хирургия отмечает возникновение дополнительных симптомов, а именно:
- боль в груди;
- кашель;
- частая пневмония;
- бронхиты.
Важно: При лечении детей лекарственные методы достаточно часто комбинируются с народными средствами. Сегодня медицина не может дать окончательного ответа, можно ли народными методами достичь какого-либо положительного эффекта, но вреда врачи не отметили.
Типы кардиоспазма
Во врачебной практике принято выделять только две разновидности ахалазии пищевода:
- 1-й тип. В этом случае наблюдается умеренное сужение нижней части пищевода. Также появляются явные изменения тканей дистрофического и гипертрофического характера. Пищевод расширяется умеренно.
- 2-й тип. Данная разновидность недуга характеризуется значительным сужением нижней части пищевода. Ткани изменяются на атрофическом уровне. Эпителий пищеварительного канала полностью меняет свою структуру и превращается в соединительную ткань.
В некоторых ситуациях кардиоспазм рассматривается как вторичный процесс, вызванный поражениями в нервно-мышечных сплетениях. Например, подобное может происходить при образовании опухолей. В зависимости от основной причины, лечение ахалазии пищевода может значительно отличаться.
Классификация по типам и стадиям
Изменения, сопутствующие заболеванию, делят на 2 типа:
- Первый — наблюдается у 30% пациентов, пищевод выглядит как цилиндрическое тело или имеет веретенообразное расширение. В суженой части определяется выраженная гипертрофия стенки, прилегающие зоны умеренно уплотнены. Форма и стенки органа сохранены.
- Второй — распространен в 70% случаев, форма расширения пищевода похожа на мешок, достигает 15–18 см в поперечнике, вмещает до 3 л пищи, имеется удлинение и нарушение формы, атрофия мышечного слоя, этот тип и получил название у французов «мегаэзофаг».
Другие предложения называют:
- типом I — болезнь со значительным расширением;
- типом II — без выраженного увеличения объема кардии.
При этом часть исследователей настаивают, что каждый тип представляет самостоятельное заболевание и никогда не переходит из одной формы в другую.
Большинство ученых убеждены, что типы представляют собой стадии патологического процесса от начальной к прогрессированию
Согласно классификации Б. В. Петровского, болезнь имеет 4 степени развития:
- I — кардиоспазм носит непостоянный характер, определяется как функциональный, при обследовании нет расширения пищевода.
- II — спазм становится стабильным, в области кардии появляется нерезкое расширение.
- III — в мышечном слое обнаруживаются рубцы, расширение значительно, форма нарушена;
- IV — резкое сужение кардии при расширении остальной части пищевода, сопровождается эзофагитом и изменением формы на S-образную.
Деление на формы:
- гипермотильную — соответствует I стадии (степени);
- гипомотильную — II стадии;
- амотильную — характеризует III–IV стадии.