Стенокардия – это патологическое состояние, при котором человек испытывает сильные боли в груди, отдающиеся в область шеи, плеч, иногда – верхних конечностей.
Такая проблема обусловлена недостаточным кровоснабжением сердца и называется стабильной стенокардией.
В отличие от стабильной нестабильная форма стенокардии – крайне непредсказуемое в развитии заболевание. Оно может спровоцировать сердечный приступ даже без специфических внешних факторов, поэтому представляет особую опасность для человеческой жизни.
Узнайте все о симптомах нестабильной стенокардии, ее диагностике и тактике лечения из этой статьи.
Механизм развития симптома
Суть становления болезнетворного явления кроется в нарушении обеспечения кардиальных структур, в частности миокарда кровью, а значит кислородом и питательными веществами.
Длительность развития проблемы — от нескольких месяцев до пары лет, затем стенокардия выходит на постоянно прогрессирующую прямую с отложенной перспективой инфаркта. Возможность сохраняется даже на фоне терапии.
Один или два фактора вызывают начало нестабильной стенокардии:
- Коронарная артерия сужается (стенозируется).
- Реже происходит закупорка просвета сосуда холестериновой бляшкой или тромбом.
В первом случае более вероятна нарастающая клиническая картина, с хроническим или латентным течением. Во втором — острая разновидность.
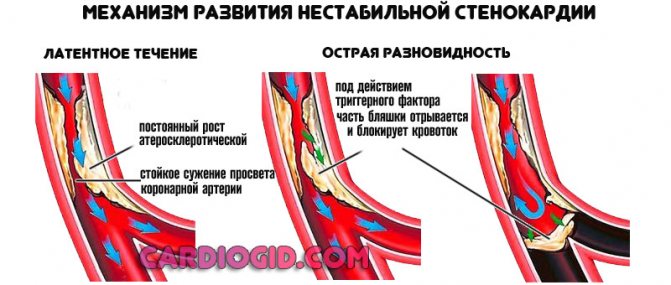
Как только кровоснабжающая структура сужается до 70%, возникают типичные симптомы. Среди которых боли в груди и прочие.
В отсутствии срочной помощи возможна острая ишемия миокарда, инфаркт и смерть от недостаточности работы мышечного органа.
Перспектива восстановления напрямую зависит от скорости первой помощи, ее характера и грамотности, адекватности основной терапии в стационаре.
Причины и факторы риска
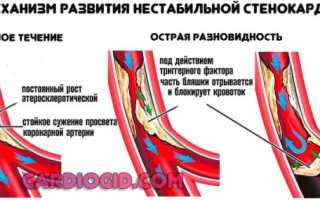
Стенокардия принимает нестабильную форму в том случае, когда в коронарной артерии происходит разрыв фиброзной бляшки с последующим образованием тромба, препятствующего нормальному кровоснабжению миокарда.
Фиброзная бляшка может разрушиться вследствие воспалительных процессов, избытка жировых отложений, нарушений гемодинамики или недостатка коллагена.
Основной причиной возникновения нестабильной стенокардии является ИБС. Она появляется при скоплении жировых отложений на стенках артерий. При этом просвет сосудов сужается, сердце перестает получать достаточно кислорода, что и приводит к болевой симптоматике ишемии.
Другими причинами, способными вызвать развитие патологии, являются:
- разрыв капилляров с последующим кровоизлиянием в бляшку;
- повышенная способность тромбоцитов к склеиванию;
- выброс серотонина или другого вазоактивного агента в кровь, при котором происходит резкое сужение просвета коронарных сосудов;
- уменьшение антитромботических свойств клеток эндотелия.
Существует также ряд факторов, которые могут спровоцировать формирование данной патологии: повышенный уровень холестерина, диабет, гипертония, генетическая предрасположенность, избыточный вес, курение, малоподвижный образ жизни.
Отличия от стабильной формы
Типичные черты классической, стабильной разновидности патологического процесса:
- Медленное развитие. Продолжительность становления — несколько лет.
- Относительная предсказуемость. Как только болезненные признаки и сами анатомические изменения достигают некоторой критической массы, явление останавливается, прогрессирования больше нет, что дает надежды на полное восстановление при грамотном лечении.
- Хороший прогноз. Эффективность терапии варьируется в пределах 80-90%, что делает курацию необходимым элементом выведения пациента из патологического состояния.
- Слабость симптомов. Проявления по сравнению с иной формой характеризуются мягкостью, сердечные приступы редкие, это скорее исключение. Возникает на фоне длительного течения процесса, при запущенной разновидности.
Нестабильная стенокардия — полная противоположность: прогрессирует быстро, отличается яркой клинической картиной, объективные признаки тяжелы и снижают качество жизни в разы, риск инфаркта зависит от длительности и характера процесса, в целом находится в пределах 60%, даже лечение не избавляет от такой вероятности.
Зачастую и этиология болезнетворного процесса отличается:
- стабильная разновидность определяется холестеринемией и формированием бляшек;
- нестабильный тип — тромбоэмболией, кардиальными органическими проблемами, запущенным атеросклерозом при кальцификации липидных отложений.
Лечение дифференцированное, требует тщательной диагностики кардиологического плана. Как правило, хирургическое.
Классификация нестабильной стенокардии
Типизация проводится по двум основаниям: характерный момент выявления, течение, также степень выраженности и анатомических отклонений. В соответствии с основным критерием выделяют:
- Первичная или недавно возникшая форма. Характеризуется развившимися только что симптомами нестабильной стенокардии, при этом проявления должны начаться менее 2-х месяцев назад. Симптомокомплекс нарастает постепенно или резко, скачкообразно, восстановление все еще возможно, потенциально обратимое явление. На фоне сердечного приступа прогноз существенно ухудшается.
- Постинфарктный тип. Как и определяется из названия, возникает как итог некроза кардиомиоцитов. Чем больше площадь, тем серьезнее последствия. Приступы стенокардии могут возникать до нескольких раз в неделю, каждый тяжелее предыдущего. Вне медицинской помощи срочного рода вероятно развития рецидива, на сей раз летального.
- Стенокардия покоя. В основном связана с неврогенными или гормональными факторами, реже с сугубо кардиальными. Процесс сопровождается стенозом коронарных артерий. Приступы частые. До нескольких раз в краткосрочной перспективе, длительность каждого эпизода около 10-20 минут. Выявить подобное явление трудно, поскольку в моменты ремиссии объективных признаков нет. Состояние опасно инфарктом. Риск почти 80%, перспективы развития — 3-6 месяцев, бывает и быстрее.
- Прогрессирующая разновидность. Соответствует любой представленной выше форме. Характеризует течение патологического процесса. В данном случае наблюдается учащение приступов, до 6-10 раз в неделю. Восстановление проблематично, поскольку имеют место органические патологии. Инфаркт почти неминуем, лечение радикальное, эффективность его предсказать сложно.
По каким симптомам и признакам определяется нестабильный вид стенокардии?
Нестабильная стенокардия насчитывает несколько общих симптомов со стабильным видом этого заболевания. Среди них отмечаются:
- болезненность в загрудинной области, может быть и немного левее, больной ощущает как сжимающую, давящую, реже пекущую боль, которая отдает в левую половину тела (руку, низ лопатки, челюсть);
Приступ стенокардии может возникнуть в отсутствии явных нагрузок
- больного преследует страх смерти;
- увеличивается потоотделение;
- кружится голова;
- больной задыхается, ему не хватает воздуха;
- дыхание не становится учащенным.
Какими же симптомами отличается нестабильная форма стенокардии от стабильной? При нестабильной форме:
- наблюдаются частые повторы болевых приступов;
- увеличивается их длительность до четверти часа и дольше;
- боль постоянно усиливается;
- болевой синдром возникает равно как в покое, так и при нагрузке;
- боли не всегда снимаются «Нитроглицерином», в отдельных случаях требуется повышенная доза препарата.
Стадии патологического процесса
Второй критерий определяется следующими стадиями болезнетворного явления:
- Первая или легкая. Приступов нет, симптомов соответственно тоже. Характеризуется объективными отклонениями, и то не всегда. Поскольку типичные признаки возникают только по ходу спазма коронарных артерий. Органических нарушений еще нет, процесс полностью обратимый. На этом этапе нестабильная стенокардия долго не задерживается, продолжительность благоприятного периода — около 1 года или чуть более того.
- Вторая. Умеренная. Определяется легкими приступами, длятся они не свыше 30 минут, при этом дефектов со стороны кардиальных структур не остается. Восстановление все еще вероятно, но помощь зачастую хирургическая. Происхождение процесса кардиальное, реже неврогенное или гормональное.
- Третья. Выраженная. Тяжелые органические изменения со стороны сердца и коронарных сосудов, недостаточность прогрессирующего типа, гемодинамические нарушения и дисфункции органов. Восстановление маловероятно, однако есть шансы продлить жизнь пациенту и насколько можно отсрочить инфаркт. В этот момент излечение вероятно только путем трансплантации донорского сердца.
- Четвертая фаза. Терминальная. Риск некроза кардиомиоцитов максимальный, при этом после первого эпизода неминуем и второй. Терапия, даже радикальная имеет мало смысла. Единственный шанс на спасение — срочная трансплантация сердца.
Классификации требуются для стадирования клинической формы патологического процесса с одной стороны, с другой же для определения путей курации и перспектив действенности лечения.
Причины нестабильной стенокардии
| Заболевания, которые могут спровоцировать стенокардию | Факторы, способствующие развитию стенокардии |
| Атеросклероз | Курение |
| Гипертония тяжелой степени | Употребление алкоголя или наркотических веществ |
| Тромбоз коронарных артерий | Ожирение |
| Спазм коронарных сосудов | Проблемы с щитовидкой |
| Перенесенный инфаркт миокарда | Сахарный диабет |
Если у пациента стабильная стенокардия, она может перейти в нестабильную при воздействии таких факторов:
- чрезмерные физические нагрузки;
- сильный стресс или тяжелая умственная работа;
- хроническое недосыпание;
- вредные привычки;
- самолечение.
Причины
Факторы, как уже понятно, гормональные, кардиальные или же неврогенные.
- Сахарный диабет. Системное, хорошо изученное заболевание. Влечет генерализованные нарушения со стороны органов. Восстановление невозможно, лечение пожизненное, поддерживающее и экстренное на фоне приступов. Стенокардия возникает как позднее следствие, предсказать, когда этот момент даст знать о себе сложно.
- Гипертиреоз. Избыточная выработка гормонов щитовидной железы. Т3, Т4, также ТТГ (гипофизарного вещества). Суть лечения заключается в нормализации фона специфических соединений, что требует комплексной помощи со стороны эндокринолога. Необходима диета и применение препаратов йода для нормализации состояния. Изменение не носят терминального характера, если не запускать явление. Учитывая, что симптомы достаточно развиты, не заметить их трудно.
- Ожирение. Основная причина — нарушение липидного обмена и метаболизма в целом. Как итог — развитие сахарного диабета и отложение холестериновых бляшек на стенках сосудов. Собственно повышение массы тела — это не фактор становления. Все куда сложнее.
- Злоупотребление алкоголем. Как ни странно, лица, постоянно выпивающие в больших количествах, менее подвержены развитию патологий кардиального рода, до тех пор, пока поддерживают тело спиртным. Абстинентный синдром заканчивается стенокардией в 100% случаев, если речь о давней, тяжелой форме алкоголизма.
- Использование наркотиков. В особенности сажают сердце классические вещества — кокаин и героин. Не говоря об уличных разновидностях непонятного строения — дезоморфине и прочих. Лица, потребляющие такие соединения, долго не живут. Стенокардия провоцирует инфаркт почти сразу, восстановление смысла не имеет, слишком тяжелы органические отклонения.
- Курение. Обладает отсроченным действием. Сначала пациент вряд ли что-то почувствует. Не возникнет симптомов и после первого года потребления табака. Все проблемы появятся позднее. К тому моменту встать на ноги будет очень непросто. Возникает комплекс проблем. Классическое сочетание — ХОБЛ + коронарная недостаточность. Смерть наступает в результате инфаркта, инсульта или же тромбоэмболии. Бонусом идет закупорка артерий нижних конечностей или стойкий стеноз структур. Результат — гангрена, необходимость ампутации.
- Недавно перенесенный инфаркт. Сказывается генерализованное нарушение гемодинамики. Когда возникло острое отмирание тканей, рецидив почти неминуем. Если повезет — можно отсрочить его на многие годы, порой смерть наступает вообще от другого фактора, пациент не успевает дожить до второго инфаркта.
- Спазм коронарных артерий. Возникает под воздействием ангиотензина-II, и альдостерона. Также в результате нарушения процессов торможения в нервной системе. Лечение срочное, с применением медикаментов снижающих давление.
- Гипертоническая болезнь 2-3 стадий, без профильной терапии или по причине недостаточных мер восстановления.
- Атеросклероз. Самый вероятный патологический процесс со стороны кровоснабжающих структур организма, приводящий к ИБС (ишемической болезни сердца), которая является причиной приступов нестабильной стенокардии. Характеризуется стенозом коронарных артерий или, чаще, отложением холестериновых бляшек в сосудах.
Чтобы начался приступ нестабильной стенокардии, необходим триггерный фактор:
- Интенсивная физическая нагрузка.
- Потребление напитка с кофеином.
- Курение.
- Стресс.
- Усталость и недосыпание.
- Длительное применение лекарственных средств кардиального свойства.
Профилактика
Некоторые исследования показали, что внесение нескольких изменений в образ жизни может предотвратить ухудшение блокады и даже улучшить ее. Изменения в образе жизни также могут помочь предотвратить некоторые приступы стенокардии. Рекомендуется:
- сбросить лишний вес, если он имеется;
- бросить курить;
- регулярно делать физические упражнения;
- пить алкоголь только в очень умеренных количествах;
- соблюдать здоровую диету с высоким содержанием овощей, фруктов, цельного зерна, рыбы и постного мяса.
Врачи также советуют держать под контролем другие состояния здоровья, такие как высокое кровяное давление, диабет и высокий уровень холестерина.
Если есть один или несколько факторов риска сердечно-сосудистых заболеваний, поговорите с врачом о приеме аспирина или других лекарств, чтобы предотвратить сердечный приступ.
Терапия аспирином (от 75 до 325 мг в день) или такими препаратами, как клопидогрел, тикагрелор или прасугрел, может помочь предотвратить сердечные приступы у некоторых людей. Рекомендуется использовать аспирин и другие препараты для разжижения крови, если польза может перевесить риск побочных эффектов.
Симптомы
Проявления возникают при перекрывании просвета артерии на 70% и более. Кровоснабжение существенно падает, гемодинамика нарушается. Приступ сложно спутать с прочими процессами.
Симптомы нестабильной стенокардии определяются со стороны нервной и сердечнососудистой систем:
- Интенсивная боль в грудной клетке с левой стороны. Отдает в руку, лопатку, спину или поясницу. Длительность соответствует продолжительности эпизода. Купирование проводится препаратами анальгетического свойства.
- Одышка. На фоне физической нагрузке. А если патологический процесс течет давно, то даже в состоянии полного покоя.
- Диспепсические явления. Изжога, тошнота, рвота, боли в животе. Возникают как следствие.
Нестабильная стенокардия в редких случаях может быть ошибочно принята за язву или прочие процессы гастроэнтерологического плана.
Продолжительность эпизода — около 10-30 минут или чуть более. Проходит самостоятельно, если не возникло инфаркта.
Клиника: признаки и симптоматика
Выявить болезнь иногда достаточно сложно, поскольку симптомы этого недуга можно отнести и ко многим другим сердечным патологиям.
Определяют нестабильную стенокардию, если наблюдаются следующие признаки:
- Изменение симптоматики: увеличилась частота и продолжительность болевых приступов, нитроглицерин помогает уже меньше, боль усиливается и распространяется на близлежащие части тела, приступы возникают уже при меньших нагрузках, чем ранее.
- Приступ боли, который длится более 10 минут, не купирующийся нитроглицерином.
- Приступы начали беспокоить месяц назад или позже.
- Болевые ощущения в груди во время лечения постинфарктного состояния – такой признак свидетельствует о формировании нового тромба в пораженном сосуде.
- Приступы начали возникать в состоянии покоя.
- Появление симптомов после операции по аортокоронарному шунтированию, проведенной меньше трех месяцев назад.
Стенокардия Принцметала обладает своими специфическими симптомами:
- чаще всего приступу подвержены молодые мужчины;
- болевые ощущения не связаны с физической нагрузкой;
- приступы чаще бывают по утрам, чем в другое время суток;
- высокая эффективность лечения при помощи антагонистов кальция и препаратов из группы нитратов.
Стенокардия Принцметала имеет крайне неблагоприятный прогноз. Такая форма заболевания во многих случаях приводит к быстрому развитию инфаркта миокарда.
Поскольку данная патология представляет большую опасность для жизни человека, при появлении первых симптомов следует незамедлительно обращаться к кардиологу. Людям, страдающим от ишемической болезни сердца и стенокардии напряжения, необходимо регулярно наблюдаться у врача и проходить обследования.
Первая доврачебная помощь
Начальные методы догоспитальной помощи требуют обязательного соблюдения четкого алгоритма:
- Вызвать бригаду докторов.
- Измерить артериального давления, скорости сокращений сердца (ЧСС).
- Усадить пациента. Под спину положить валик. Можно использовать одеяло или же одежду. Подобная поза позволит обеспечить адекватное кровообращение в кардиальных структурах, предотвратит развитие инфаркта.
- Дать прописанные препараты. Если пациент посещал кардиолога ранее, наверняка есть рекомендации по мерам доврачебной помощи.
При впервые возникшей стенокардии самостоятельно использовать препараты нельзя, неизвестна реакция организма и можно сделать только хуже. Смерть — наиболее вероятный исход самолечения в период приступа.
- Открыть окно или форточку для обеспечения притока свежего воздуха в помещение. Кислород необходим для купирования наиболее грозных последствия нестабильной стенокардии: гипоксии и отклонений гемодинамики.
- Снова измерить уровень артериального давления, высчитать ПД (систолический показатель минут нижний), оценить частоту сердечных сокращений.
При потере сознания развернуть голову в сторону, освободить язык, попытаться привести больного в чувства с помощью нашатырного спирта (раствора аммиака).
Действовать нужно быстро, но первичные мероприятия не заменяют квалифицированного восстановления в стационаре.
Методы диагностики нестабильной стенокардии
Симптомы стенокардии можно спутать с проявлениями других заболеваний сердечно-сосудистой системы. Поэтому перед тем как назначить лечение, врач-кардиолог проведет тщательную диагностику, которая состоит из нескольких этапов (до шести).
Исследование симптомов
Врач тщательно опросит вас и попросит точно описать ощущения в области сердца во время приступа.
При постановке диагноза учитывается:
- характер боли;
- условия, при которых она возникает;
- частота, с которой она появляется;
- уровень эффективности нитроглицерина и других нитратов для ее снятия.
При нестабильной стенокардии боль обычно возникает во время физической нагрузки. Причем уровень нагрузок, необходимый для того, чтобы вызвать дискомфорт в груди, постепенно снижается. Положительный эффект от принятия нитроглицерина не всегда наступает с первого раза.
Электрокардиограмма
На ЭКГ нестабильная стенокардия проявляется в виде признаков ишемии – недостаточного кровоснабжения. Наиболее ярко они видны на кардиограмме во время приступа. Они могут сохраняться на протяжении 2–3 суток после приступа либо же исчезать вместе с болевыми ощущениями.
Если обыкновенная электрокардиограмма не показывает отклонений от нормы, врач назначит холтеровское мониторирование – длительную кардиограмму. Это необходимо, чтобы зафиксировать показатели работы сердца во время приступа. В зависимости от их частоты, может понадобиться холтеровское исследование на протяжении 1–3 суток.
УЗИ
При нестабильной стенокардии, в отличие от стабильной, присутствуют отклонения, которые можно зафиксировать с помощью Эхо КГ – УЗИ сердца. Это нарушение подвижности тех участков миокарда, которые плохо снабжаются кровью, снижение сократимости.
Анализы
При подозрении на стенокардию врач назначит анализ крови. При этой патологии обычно повышены лейкоциты.
Также может быть повышен тропонин Т. Обычно он повышается только во время приступов, что нельзя выявить при анализе крови. Если же его уровень превышает норму в период между приступами (в том числе и в результатах анализа крови), это говорит о том, что у пациента высок риск перенесения инфаркта миокарда в ближайшее время. В таком случае необходимо незамедлительно начать лечение.
Ангиография
Для определения точной локализации закупорки (сужения) сосудов – из-за чего и возникло заболевание – используют обследование коронарных артерий.
Ангиография позволяет точно определить место патологии. Это обследование врач обычно назначает, если пациенту показано оперативное лечение.
Радионуклидное обследование
Оно назначается в том случае, если врачи не могут по ЭКГ отличить нестабильную стенокардию от недавно перенесенного инфаркта миокарда. Если инфаркт был необширный, его симптомы во многом напоминают признаки нестабильной стенокардии. А вот лечение этих двух патологий различается, поэтому врачам понадобится проведение дифференциальной диагностики.
Диагностика
Ведение больных с коронарной недостаточностью (частная разновидность — нестабильная стенокардия) — задача профильного врача.
При подозрениях есть смысл госпитализировать человека на короткое время, это наиболее верное решение, потому как на кону жизнь больного. Очередной эпизод может стать последний.
Схема мероприятий:
- Устный опрос пациента. Жалобы типичны, что позволяет сделать выводы почти сразу.
- Сбор анамнеза. Данные за органические патологии также на поверхности. Это путь к выявлению происхождения процесса.
- Измерение артериального давления, ЧСС.
- Выслушивание сердечного звука. Тоны глухие, неритмичные. Нарушения усугубляют прогноз.
- Суточное мониторирование с помощью автоматического аппарата холтера.
- Электрокардиография. Специфические функциональные признаки на ЭКГ включают в себя уширение комплекса QRS, преждевременное появление зубца P, куполообразный подъем сегмента ST и многие иные. Расшифровка проводится кардиологом и специалистом по диагностике. Возможны ошибки.
- Эхокардиография. Для определения органических изменений, пороков.
- МРТ или КТ.
- Ангиография коронарных артерий.
В системе этого хватит. Возможно привлечение сторонних специалистов, в рамках расширенной диагностики, если данных за сердечные источники проблемы нет.
Образ жизни при нестабильной стенокардии и после ее лечения
Так как такое заболевание опасно возникновением инфаркта, обратитесь к врачу при первых же приступах.
Если у вас была выявлена нестабильная стенокардия, даже после полного ее излечения, измените свой образ жизни.
Вредные привычки
В первую очередь изменение образа жизни касается вредных привычек. Если они у вас были, сразу же избавьтесь от них. И не верьте теориям, согласно которым бросать курить резко – вредно для организма. Пагубное воздействие сигарет на сосуды должно быть прекращено немедленно при возникновении первого же приступа стенокардии.
Алкоголь также противопоказан. Максимум, что вы можете себе позволить – бокал красного вина на праздник пару раз в год. Однако и от этого лучше воздержаться.
Физическое и умственное напряжение
Если ваш организм был перегружен тяжелой физической работой, частыми стрессами или работой по ночам – избавляйтесь от всех этих факторов, так как они могут привести к повторному развитию заболевания.
Если возраст позволяет – советуем вам уйти на пенсию, чтобы избежать эмоциональных и физических нагрузок. За деньгами в этом случае гнаться не стоит – на лечение при повторном возникновении болезни вы потратите больше.
Физкультура
Если вы ведете сидячий образ жизни, займитесь лечебной физкультурой. Однако не переусердствуйте – слишком активный спорт вам противопоказан. Найдите хорошего тренера, который составит для вас индивидуальную программу с учетом вашей проблемы с сердцем и других заболеваний, если они имеются. Об упражнениях из лечебной гимнастики можно узнать и от лечащего врача – не стесняйтесь задавать ему вопросы.
Диета
Уделите внимание и своему питанию. Если у вас есть лишний вес, от него нужно постепенно избавляться. Не делайте это резко с помощью экстремальных диет. Чтобы похудеть, достаточно будет придерживаться правильного питания, заниматься физкультурой и меньше пользоваться транспортными средствами и лифтом.
Диеты придется придерживаться, даже если с весом все в порядке. Многие продукты оказывают негативное влияние на сердечно-сосудистую систему. Их есть противопоказано. Вот список запрещенной еды:
- жирное мясо и рыба;
- любая жареная пища;
- специи;
- соль;
- колбасы;
- мучные и кондитерские изделия (булки, торты, пирожные, печенье (за исключением галетного), конфеты и т.д.);
- сливочное масло, сало и другие животные жиры;
- газированные напитки.
Рацион должен состоять из каш (кроме манной), нежирного мяса и рыбы (не консервы), свиной или говяжьей печени, овощей и фруктов (особенно тех, которые богаты витаминами группы B: помидоры, капуста, цитрусы, черешни), кисломолочных продуктов. Можно добавлять в меню растительные масла в разумных пределах и орехи.
Лечение
Терапия смешанная, превалирующая методика зависит от стадии и характера явления.
Медикаментозные способы включают в себя применение таких средств:
- Противогипертонические. Антагонисты кальция, бета-блокаторы и ингибиторы АПФ. Все они направлены на решение одной задачи — снижение АД, расширение сосудов.
- Статины. На фоне атеросклероза ранних степеней. Устраняет холестериновые отложения. Наименования многочисленные, подбор проводится врачом. Побочных эффектов масса, самостоятельный прием исключен.
- Противотромбические. Восстанавливают реологические свойства крови. Текучесть в основном. Аспирин предпочтителен.
Медикаментозное лечение нестабильной стенокардии действенно на 1-2 стадиях патологического процесса. Позже — это уже поддерживающая терапия на фоне основной методики оперативного плана. Также препараты могут применяться в рамках подготовительного периода, для снижения рисков.
Хирургическая помощь требуется в большинстве запущенных случаев. Проводится коронарное шунтирование (создание обходного пути кровообращения), также пластика сосудов, если еще есть шансы восстановить нормальную работу артерии.
Эффективность того или иного способа зависит от конкретной ситуации, универсальных рецептов нет. Потому велика роль квалификации лечащего кардиохирурга.
Все описанные способы действенны, если нет существенных нарушений со стороны самого сердца. Органические трансформации ухудшают исход.
Также имеет смысл изменить образ жизни. Особенно важно это на ранних этапах есть шансы полного устранения процесса нерадикальными методами.
Среди мер:
- Отказ от пагубных привычек. Нельзя ни капли алкоголя, сигареты полностью исключаются.
- Коррекция рациона. Лечебные столы №3 и №10, далее по собственному усмотрению.
- Здоровый сон 8 часов за ночь.
- Физическая активность на минимальном уровне (прогулки, плавание, велоспорт, ЛФК).
Лечебные меры сложны, восстановление требует усилий со стороны врачей и самого пациента. Шансы неочевидны даже при комплексном подходе.
Как происходит диагностика?
Для диагностики заболевания первоначально опрашивают пациента, выясняют все имеющиеся жалобы на его состояние здоровья. Устанавливают взаимозависимость между приступами и наличием других симптомов и причин.
Суточное мониторирование ЭКГ позволяет зарегистрировать эпизоды преходящей ишемии, как связанной с болью, так и безболевой, установить их число
Далее назначают электрокардиограмму, которую дополняют суточным мониторированием ЭКГ. Также для диагностирования пользуются лабораторными исследованиями – общим анализом крови, который показывает количество лейкоцитов.
Ультразвуковым исследованием выясняют, где располагаются области со сниженной сократимостью миокарда и показатели сердечных выбросов.
Для определения уровня сужения сердечных артерий пользуются ангиограммой, когда в сосуды вводится контрастное вещество.
Прогноз и вероятные осложнения
Возможные последствия таковы:
- Инфаркт миокарда. Самый частый вариант и основная причина смерти больных с коронарной недостаточностью.
- Остановка сердца.
- Кардиогенный шок. Падение АД и кровяного выброса.
- Инсульт. Острое нарушение питания церебральных структур с развитием дефицитарных явлений по части головного мозга. Несет большую опасность для жизни, а с другой стороны даже полное восстановление функций не гарантирует отсутствия дефектов высшей нервной деятельности.
Прогностические оценки определяются степенью тяжести процесса и его характером. Также запущенностью.
Благоприятные моменты:
- Раннее начало лечения.
- Хороший отклик на терапию.
- Молодые годы.
- Отсутствие вредных привычек, отягощенного семейного анамнеза, также ожирения.
- Минимум соматических патологий.
Вероятность инфаркта и смерти в перспективе 1-3 лет без лечения составляет 60-80%, при условии курации — 20%. Радикальное устранение процесса ассоциировано с лучшим исходом, возможно полное восстановление.
Осложнения
Если пустить болезнь на самотёк, то велика вероятность появления острого инфаркта миокарда, нарушения сердечно ритма. Оценить риск осложнения можно так. Если ЭКГ в норме, то риск низкий. Если вам более 65 лет, присутствует прогрессирующая стенокардия в последние пол месяца, то вероятность средняя.
Если же у вас присутствует несколько недугов сердца, более одного признака стенокардии и стенокардия покоя, то риск инфаркта высок. Помимо этого пациенты с недугом должны постоянно наблюдаться у кардиолога.
Классификация степеней патологии
Степени тяжести заболевания:
- первая степень развитие проявлений ангинозного приступа на фоне полного спокойствия;
- вторая степень нестабильной стенокардии симптомы проявляются при умеренных физических нагрузках, межприступный период в продолжительности укорачивается;
- третья степень заболевания характеризуется редким рецидивированнием ангинозного приступа провоцируется, который при значительных физических нагрузках.
Классификация заболевания в зависимости от провоцирующих факторов и сопутствующих патологий:
- группа A развитие ангинозных приступов провоцируется под влиянием заболеваний, не связанных с патологией сердца, например, эндокринные заболевания, анемия или инфекционные поражения;
- группа B развивается приступ на фоне органических патологий в сердечной стенке;
- группа C постинфарктные причины заболевания.
Прогноз
Поскольку нестабильная форма проявляет себя непредсказуемо, прогноз для пациентов с такой стенокардией трудно назвать благоприятным. Течение болезни быстро ухудшается, приступы становятся чаще, дольше, тяжелее. Их развитие сложно предугадать. Самый частый исход – инфаркт миокарда.
Наиболее успешным станет результат хирургического лечения. Пациенты могут рассчитывать на возвращение к нормальному образу жизни с небольшими ограничениями, если будут четко следовать инструкциям лечащего врача, постараются полностью изменить свои привычки и отношение к стрессам.
Серьезность вызываемых осложнений не оставляет сомнения, поэтому своевременное обращение к врачу просто необходимо при любых болях в области сердца. Нестабильная стенокардия не возникает сама по себе. Сохранить свое здоровье на оптимальном уровне по силам любому. Для этого надо иметь точное представление о вреде провоцирующих факторов и уметь контролировать себя и свои привычки.
Классификация нестабильной стенокардии по ю. Браунвальду (1989 г.)
I – тяжелая стенокардия напряжения (впервые возникшая или прогрессирующая)
II
– стенокардия покоя подострая
(ремиссия в течение последних 48 часов)
III
– стенокардия покоя острая
(приступы в течение последних 48 часов)
С –
после инфаркта миокарда или АКШ в течение 2 недель
К вторичной нестабильной стенокардии (А) относят случаи, когда причиной нестабильности являются экстракардиальные факторы (анемия, инфекция, стресс, тахикардия, АГ и т.п.).
Кардиальный синдром Х (микроваскулярная стенокардия)
Этим термином обозначают кардиальный болевой синдром у лиц с нормальными или малоизмененными (по данным КАГ) коронарными артериями, но положительными нагрузочными тестами. Обычно это больные 30-45 лет, чаще женщины, как правило, без факторов риска атеросклероза и с нормальной функцией ЛЖ. Большую роль в патогенезе этого синдрома играет эндотелиальная дисфункция. Диагностируется методом исключения. Течение заболевания доброкачественное.
В чем заключаются осложнения?
Форма нестабильной стенокардии без должной терапии приводит к таким осложнениям, как инфаркт миокарда, фибрилляция желудочков (нарушение сердечных сокращений с частым и беспорядочным ритмом). А это уже может закончиться смертельным исходом.
Опасность данной формы патологии заключается и в перерастании ее в инфаркт, острую сердечную недостаточность с одновременным отеком легких, а также в тромбоэмболию артерий легких. Поэтому не стоит рисковать собственной жизнью, а при появлении первых симптомов заболевания следует сразу же показаться врачу.
Стадии заболевания
Грудная жаба относится к числу заболеваний, для которых характерна этапность развития.
Разные стадии стенокардии имеют свой набор симптомов, которые определяют принципы тактики лечения недуга и указывают на степень патологических изменений со стороны коронарных артерий, питающих сердце.
Для первой стадии характерны минимальные изменения интимы коронарных сосудов, поэтому болевые ощущения у пациента или полностью отсутствуют, или появляются крайне редко. Данная стадия заболевания является очень легкой, поэтому некоторое количество больных предпочитают оставить ее без внимания.
Первый этап формирования стенокардии лучше остальных поддается медикаментозной коррекции. Патологические изменения в сосудах можно устранить с помощью диеты, а также препаратов, снижающих уровень вредного холестерина в крови.
Во второй стадии болезни патологический процесс набирает оборотов, и клиническая картина становиться более выраженной. Теперь появляются частые приступы болей за грудиной при физических нагрузках и эмоциональном перенапряжении, что сопровождаются одышкой и нарушениями сердечного ритма.
Лечение на данной стадии заболевания, как правило, консервативное с применением противоишемических средств, препаратов для разжижения крови, а также противогипертонических лекарственных форм.
В редких случаях, при неэффективности медикаментозной терапии больным предлагается оперативное вмешательство, которое заключается в коронарном стентировании.
Прогноз и профилактика
У 20% больных после приступа стенокардии в нестабильной форме возникает инфаркт миокарда в первые 2-3 месяца. В 11% случаев это происходит в течение года.
Операция повышает качество жизни и устраняет симптомы ИБС, но не исключает риск инфаркта.
Прогноз для разных форм болезни:
- Стенокардия Принцметала – если не склерозированы коронарные артерии, состояние больного после лечения становится стабильным. Риск смерти минимален.
- Ранняя постинфарктная стенокардия – при дисфункции левого желудочка без операции пациент умирает от повторного приступа.
- Нестабильная форма патологии с поражением главного ствола левой артерии – без срочного врачебного вмешательства имеет самый тяжелый исход с ранней смертью больного.
Для предотвращения развития стенокардии принимайте назначенные кардиологом препараты и соблюдайте следующие рекомендации:
- контролируйте вес и давление;
- гуляйте на свежем воздухе, займитесь плаванием, бегом;
- откажитесь от курения, алкоголя;
- избегайте стрессов;
- чаще употребляйте овощи и фрукты;
- откажитесь от жирной и жареной пищи;
- проходите осмотр у кардиолога и делайте ЭКГ каждый год.
Медикаменты
После купирования приступа пациенту назначают специальную диету, постельный режим, полный эмоциональный покой, прием специальных медикаментов, среди которых:
- Нитраты («Изосорбида динитрат», «Нитроглицерин»). Способны расширять коронарные артерии, уменьшать потребность миокарда в кислороде.
- Антиагреганты, антикоагулянты («Фраксипарин», «Аспирин»). Для предотвращения образования тромбов, повышения текучести крови.
- Метаболические препараты.
- Ингибиторы кальциевых каналов ( «Верапамил», «Циннаризин»), улучшающие проходимость в коронарных артериях.
- Обезболивающие препараты (наркотического происхождения, нейролептики), например, «Фентанил», «Дроперидол». Показаны для купирования острой боли.
- Статины («Ловастатин», «Розувастатин»), позволяющие снизить уровень холестерина, предотвратить образование и уплотнение холестериновых бляшек.
- Бета-блокаторы («Пропрналол», «Карведилол»), снижающие частоту сокращений сердца, улучшающие кровоток.
Приступ стенокардии
- 1 Разновидности 1.1 Причины и группы риска
- 1.2 Симптомы стенокардии
- 1.3 Последствия и осложнения
- 1.4 Диагностические процедуры
- 1.5 Лечение заболевания
- 1.6 Методы профилактики и прогноз
Стенокардия — проявление ишемической болезни, когда ухудшается качество кровоснабжения миокарда. Расшифровка ЭКГ при стенокардии — основной метод диагностики, а другие инструментальные и лабораторные методы служат для его дополнения и уточнения. Болезнь имеет разные виды и функциональные классы. Терапия стенокардии требует пожизненного приема лекарств для поддержания жизненного тонуса и профилактики опасных осложнений.
Тип заболевания распознается по особенностям клинического течения. Зависимо от условий жизни, терапии, частоты влияния негативных факторов, приступы имеют разную интенсивность и частоту. Определение вида стенокардии имеет значение для подбора лекарств и рекомендаций относительно оптимальной степени физической активности больного. Выделяют такие типы стенокардии:
- Стенокардия напряжения (стабильная) возникает при прокачивании крови по суженным просветам сосудов. Нагрузка на миокард существенно возрастает. Продолжительность приступов — больше 1 месяца, характер, тяжесть и частота которых позволяет выделить 4 функциональных класса стенокардии напряжения.
- Нестабильная стенокардия. Меняется частота и продолжительность приступов, факторы вызывающие их, проявления становятся нетипичными.
3. Вазоспастическая, вариантная (Стенокардия Принцметала). Вызывается резким спазмом сердечных питающих сосудов. Проявляется не только на фоне ишемии, но и при пороках клапанов сердца, его гипертрофии, тяжелой анемии. Характерна короткими, не более 5 минут, приступами в состоянии покоя, ночью или ранним утром.
Вернуться к оглавлению
Ведущая причина стенокардии — уменьшение просвета коронарных сосудов из-за скопления холестериновых бляшек на стенках. Чем более закупорены сосуды, тем тяжелее протекает болезнь и сильнее гипоксия органа. Стенокардия может появится при отсутствии атеросклеротических изменений в результате ангиоспазма. Возникновение и развитие болезни ускоряют факторы риска, которые бывают немодифицируемые и модифицируемые.
- наследственность;
- пол и возраст (до 55 лет встречается чаще у мужчин из-за наличия у женщин защищающего сосуды гормона эстрогена);
- расовая принадлежность.
- лишний вес (растет уровень холестерина в крови);
- сахарный диабет;
- эмоциональные и физические перегрузки;
- гипертония;
- недостаточная физическая активность;
- курение;
- высокая вязкость крови;
- малокровие.
Вернуться к оглавлению
Симптомов заболевания много, для постановки правильного диагноза стоит обратиться к специалисту.
- редкое поверхностное дыхание;
- бледность или покраснение лица;
- холодный пот, испарина на лбу;
- холодные кисти рук, онемение пальцев;
- высокая частота пульса в начале приступа, под конец редеет;
- ощущение паники, страх смерти.
Вернуться к оглавлению
Наличие ишемической болезни увеличивает риск инфаркта миокарда. ИБС — хроническое заболевание, которое в стадии ремиссии представлено приступами стенокардии, а в острой стадии — инфарктом миокарда. При отсутствии должного вмешательства мышечные волокна атрофируются, гибнут и замещаются рубцовой тканью (кардиосклероз). Нарушается сократительный ритм и возникает недостаточность кровообращения, развивается хроническая или острая сердечная недостаточность, которая часто приводит к смерти больного.
Вернуться к оглавлению
При подозрении на ИБС следует обратиться к врачу-кардиологу. При опросе больной дает врачу описание характера боли, иррадиации, обстоятельств появления, продолжительности, способов купирования. В лаборатории берется кровь, и проводятся анализы таких показателей:
- уровень холестерина;
- липопротеины высокой и низкой плотности;
- глюкоза;
- свертываемость крови (коагулограмма);
- белки тропонины (индикаторы повреждения миокарда);
- ферменты АСТ и АЛТ;
- уровень гемоглобина.
- Электрокардиография (ЭКГ) — обязательное исследование. Во время болевого приступа на ЭКГ видно признаки аритмии.
- Холтеровский мониторинг надо делать в течении суток. Человек носит на себе портативный регистратор-холтер, который записывает ЭКГ. Расшифровка показаний, зарегистрированных на холтере помогает определить нарушения в деятельности сердца.
- Велоэргометрия. Регистрируется ЭКГ, пульс и АД при вращении педалей тренажера-велоэргометра. После прекращения нагрузки запись продолжается для определения периода восстановления. Выясняется максимальное количество нагрузки, переносимое пациентом без проявления приступа.
- Сцинтиграфия. Выявление очагов изменения в миокарде введением радиоизотопного препарата и наблюдением его распределения.
- Эхокардиография (Эхо-Кг) определяет локальные повреждения. Выявляет изменения, которые не проявляются клинически и не регистрируются на ЭКГ.
- Коронарная ангиография. Показывает поврежденный участок и степень сужения сердечных артерий, тромбы, надрывы, спазмы сосудов.
Вернуться к оглавлению
Лечение бывает консервативным и хирургическим. Медикаменты необходимо принимать на протяжении всей жизни для уменьшения частоты, продолжительности приступов и предупреждения осложнений. Нельзя самостоятельно подбирать таблетки и корректировать их дозу, не посоветовавшись с врачом. Бета-адреноблокаторы при стенокардии помогут облегчить симптомы кислородного голодания сердца и нормализуют состояние при повышенном давлении. Если эффект от консервативной терапии отсутствует, назначается операция, коронарная ангиопластика или аорто-коронарное шунтирование. Применяют такие группы лекарств:
Вернуться к оглавлению
Чтобы предупредить заболевание, необходимо исключить факторы риска. При наследственной расположенности нужно применять лечебную физкультуру для укрепления сердечной мышцы и стенок сосудов. Избежать стенокардии также помогут активный образ жизни, избавление от вредных привычек и лишнего веса, своевременное лечение сердечно-сосудистых патологий. Питание должно включать витамины С, В6, Е, Р. Исключить из диеты алкоголь, кофе, соленую, копченую и жирную пищу.
Если диагноз уже установлен, для профилактики приступа нужно избегать стресса и перегрузок, регулярно пить прописанные лекарства. Заболевание может приводить к инвалидности в случае прогрессирования и развития инфаркта. Грамотное лечение и вторичная профилактика позволит контролировать течение недуга и улучшить прогноз на успешное восстановление.
В большинстве клинических картин нестабильная стенокардия у пациента является следствием инфаркта миокарда или других обширных патологий сердца. Это не столько самостоятельное заболевание, сколько опасное осложнение на фоне прогрессирующей дисфункции сердечно-сосудистой системы. Прежде чем пить таблетки от боли в грудине, требуется проконсультироваться с кардиологом и выяснить, как распознать и своевременно лечить такую проблему со здоровьем, как стенокардия нестабильная.
С какими заболеваниями может быть связано
На фоне стенокардии может возникать приступ острой левожелудочковой недостаточности с удушьем, сухим кашлем, клокотанием в груди.
Не леченая стенокардия чревата развитием сердечной недостаточности, прогрессированием ишемической болезни сердца и инфарктом миокарда.
Классификация грудной жабы по версии Канадского медицинского общества
Канадская классификация стенокардии позволяет легко определить функциональную классовую принадлежность заболевания, поэтому широко используется по всему миру. Согласно ей выделяют пять основных типов недуга:
- Ишемический синдром отсутствует;
- Стенокардические болевые ощущения имеют незначительную интенсивность и возникают после длительных физических нагрузок или психоэмоционального перенапряжения;
- Приступы болей развиваются у пациентов после активной физической деятельности и имеют слабо выраженные клинические проявления;
- Привычная повседневная работа провоцирует развитие приступов боли средней интенсивности, которые сопровождаются одышкой;
- Болезнь проявляет себя в состоянии покоя или после незначительных движений.
Стенокардия: стабильная и нестабильная
Сама формулировка «нестабильная» как нельзя лучше характеризует симптоматический комплекс. Состояние проявляется вне зависимости от физической активности или других провоцирующих факторов. В этом главное отличие описываемой патологии от стабильной стенокардии. Чтобы провести более детальное сравнение, надо немного остановиться на упомянутом термине.
Для стабильной стенокардии характерен определенный набор факторов:
- неблагоприятные погодные условия с холодным ветром, дождем, снегом;
- эмоциональный стресс;
- четко установленные пределы физических нагрузок (пример: быстрая ходьба больше чем на расстояние 500м, подъем по ступенькам выше первого этажа).
Стабильная стенокардия может относиться к одному из 4-х функциональных классов, каждому из которых соответствует свой дозволенный уровень физической активности и своя степень тяжести клинической картины.
Приступ заканчивается в состоянии покоя, длится не более 15 минут, хорошо купируется «Нитроглицерином».
Нестабильная стенокардия представляет большую опасность, потому что нельзя прогнозировать точно ее появление и клинику (совокупность признаков), нет возможности дозировать уровень нагрузки для пациента, трудно выявить провоцирующие факторы. Каждый такой приступ происходит внезапно, непредсказуем в своем проявлении и грозит перерасти в инфаркт миокарда, больной может умереть от резкой остановки сердца. Симптоматика в этом случае бывает более тяжелой, длительность опасного состояния достигает 30 минут, таблетка «Нитроглицерина» помогает плохо.
Классификация по Браунвальду
Среди прочих классификаций широкое распространение получило деление нестабильной стенокардии на классы и уровни, предложенное еще в 19 веке американским специалистом в области кардиологии Браунвальдом.
- К классу А врач относил стенокардии вторичного типа. Патологические симптомы в этом случае возникают под воздействием дополнительных факторов (внекоронарного присхождения), способствующих усугублению ишемической болезни: малокровие, лихорадка, инфекционная атака, неустойчивый ритм сердца, гипотония, наличие гипертензии (плохо поддающейся лечению), сильный эмоциональный всплеск.
- В класс В попали так называемые первичные стенокардические синдромы. Они развиваются при заболеваниях сердца и коронарной системы кровообращения.
- Класс С включает в себя нестабильную стенокардию, выявленную после перенесенного инфаркта миокарда (в первые 10-14 суток).
В соответствии с классификацией по Баунвальду классы нестабильной стенокардии отражают клинические обстоятельства возникновения ишемических симптомов, которые отличаются нестабильностью проявления.
Следующие группы характеризуют степень тяжести протекающего приступа:
- Первая группа – стенокардия, зафиксированная впервые в течение месяца, предшествовавшего дню обращения в больницу. Проявляется стабильно при условии физической деятельности.
- Вторая группа нестабильной стенокардии согласно классификации – подострый синдром. Приступы протекают тяжелее, они начали возникать в спокойном состоянии. Время возникновения – последний месяц, за исключением 2 суток, предшествующих приему у врача.
- Третья группа – острый симптоматический комплекс. Ангиозные боли преследуют человека без привязки к физической активности в последние двое суток.
Рекомендации по лечению
В терапии НСС был разработан специальный стандарт, позволяющий нормализовать состояние пациента. Учитывайте тот факт, что лечение проходит только в условиях стационара. После завершения терапевтического курса пациента отправляют на дальнейшую реабилитацию в домашних условиях с обязательным соблюдением перечня строгих правил и ограничений.
Стандарт лечения НСС преследует несколько целей:
- восстановление качества проходимости коронаров;
- стабилизация симптоматики и устранение болевых ощущений;
- предотвращение развития острого инфаркта и смерти;
- обеспечение возможности восстановления и адаптации к жизни.
Для борьбы с первичными признаками, пока не будет оказана квалифицированная помощь, можно принять не больше 2 таблеток «Нитроглицерина». Ещё одним полезным советом считается приём 2 таблеток «Аспирина», который разжижает кровь и обеспечивает защиту от возможного тромбоза.
Когда пациент попадает в больницу и ложится в стационар, ему следует:
- придерживаться постельного режима с постепенным послаблением ограничений по мере восстановления здоровья;
- питаться часто, полезными продуктами, но небольшими порциями, чтобы не перегружать пищеварительную и сердечно-сосудистую системы;
- принимать все препараты согласно назначениям;
- проходить процедуры, назначенные лечащим врачом.
Тактика лечения во многом зависит от того, какие проявились осложнения и как себя чувствует пациент. Чем раньше удаётся госпитализировать больного, тем меньше рисков для его здоровья и жизни.
Медикаментозная терапия
При нестабильной стенокардии сердца применяют медикаменты разных групп. Препараты назначают комплексно.
- При остром состоянии требуется вводить внутривенным способом нитросодержащие средства.
- Когда обострение проходит, индивидуально подбирается дозировка «Нитроглицерина» или его аналогов для перорального приёма.
- Пациенту назначают лекарства антикоагулянтной группы. Они направлены на снижение свёртываемости крови и защиту от тромбоза.
- Параллельно используются аспиринсодержащие лекарства, чтобы предотвратить повреждения желудка.
- Адреноблокаторы нужны почти всем пациентам с нестабильной стенокардией сердца. Исключением является диагноз стенокардии Принцметала. Такие препараты запрещено использовать в случае наличия у пациента хронического бронхита и бронхиальной астмы.
- Если диагностика не показала выраженных поражений сосудов, тогда в состав комплексного медикаментозного лечения добавляют антагонистов кальциевых каналов.
- На временной основе выписывают лекарства, требующиеся для симптоматического лечения. Их перечень напрямую зависит от проблем, заболеваний и осложнений, протекающих параллельно с нестабильной стенокардией сердца.
Стандарт лечения подбирается с учётом индивидуальных особенностей. Требуется провести тщательную диагностику, чтобы выбрать оптимальный вариант воздействия на сердечную мышцу и сопутствующие заболевания.
Осложнения
Осложнения на фоне нестабильной стенокардии возникают тогда, когда не проводится адекватное лечение, нарушается стандарт или пациент просто не придерживается правил и рекомендаций врача. Если не заниматься проблемой НСС, это может привести к:
- внезапным фибрилляциям желудочков с последующей смертью;
- острым приступам инфаркта миокарда;
- острой сердечной недостаточности;
- отёку лёгких;
- тромбоэмболии лёгких.
Потому если на фоне ИБС начинают учащаться приступы и присоединяются нехарактерные симптомы, следует обязательно обратиться за помощью и пройти полноценный курс лечения. Отказ от госпитализации и игнорирование рекомендаций врача перекладывают всю ответственность за жизнь на самого больного. Лучше довериться квалифицированным специалистам и получить своевременную адекватную помощь.
Спасибо всем за внимание! Будьте здоровыми и не занимайтесь самолечением! Подписывайтесь на наш сайт, оставляйте комментарии, задавайте вопросы, приглашайте к нам своих друзей и сами обязательно возвращайтесь!
Симптомы стенокардии покоя
Приступ ангинозной боли при стенокардии покоя развивается при полном физическом спокойствии, чаще всего ночью или ранним утром. От внезапного приступа пациент вынужден проснуться от резкого удушья или чувства сдавленности в груди. Приступ стенокардии покоя сопровождают следующие симптомы: состояние повышенной тревоги, беспокойство, страх смерти. Боль интенсивна, локализуется за грудиной, имеет сжимающий, давящий характер, распространяется на челюсть, левую руку, лопатку.
Механизм патологии
Кровоснабжение сердечной мышцы требует постоянного поступления достаточного количества крови по венечным артериям. Потребность сердца в кислороде изменяется в зависимости от условий: физическая нагрузка, полная неподвижность, волнение, интоксикация организма при инфекционных заболеваниях.
В отличие от спокойного состояния, возникает тахикардия (учащение сердечных сокращений). Для нее необходимо больше энергии, а значит, растет потребление кислорода, поскольку клетки мышцы сердца «добывают» для себя калории только в его присутствии.
Если проходимость венечных артерий хорошая, кровь поступает в достаточном количестве, компенсирует необходимые затраты. А что будет, если одна или все артерии сужены? Работающее сердце испытает состояние «голода», тканевой гипоксии. Клинические симптомы можно назвать «криком о помощи».
Признаки
Каковы же характерные признаки нестабильной стенокардии? Вот как выглядит типичная картина приступа:
- Боль возникает резко, вдруг. Она ощущается за грудиной, может отдавать в плечо, другие зоны.
- Прием нитроглицерина, отдых способствуют снятию боли.
- Обычная длительность приступа – менее 10 мин. Можно четко назвать время его начала и окончания.
- Также обычно налицо его причина (физические нагрузки, эмоциональный стресс).
Нередко стенокардия настигает тех, кто увлекается алкоголем или острой пищей, поскольку они также требуют более активной работы сердца.
Коварство синдрома заключается в том, что иногда эти симптомы запаздывают на сутки и даже на двое. Человек считает, что нет повода для беспокойства, в то время как у него уже развивается инфаркт миокарда.
Классификация в зависимости от тяжести приступа
Также патология классифицируется на группы, характеризующие тяжесть возникающего ангинозного приступа:
- К первой группе относят стенокардию, которая была зафиксирована первый раз в течение месяца до дня обращения пациента к врачу. Такая стенокардия проявляется стабильно в условиях физической активности.
- Ко второй группе относятся подострые синдромы. Возникающие приступы имеют более тяжелое течение, могут проявлять себя в состоянии покоя. Возникают в течение месяца перед обращением к специалисту, за исключением двух последних суток.
- Стенокардия третьей группы характеризуется острым проявлением симптомов. Стенокардическая боль возникает без привязок к физическим нагрузкам в течение последних двух суток.
Многим интересно, что это такое — грудная жаба. Симптомы ее очень неприятны. Внезапный приступ острой боли за грудиной в большинстве случаев является признаком хронической стенокардии (другие названия — грудная жаба, острая коронарная недостаточность, angina pectoris).
Именно приступообразный характер болезненных ощущений позволяет безошибочно диагностировать заболевание. Стенокардия считается одной из форм ишемии сердца. Самое грозное осложнение болезни — инфаркт миокарда.
Тактика терапии
Лечением нестабильной формы стенокардии занимаются в стенах лечебного учреждения в кардиологическом отделении.
Какие задачи достигаются в процессе лечения?
- Устранение болевых приступов, нормализация клинических проявлений.
- По возможности раннее возобновление проходимости сердечных артерий.
- Предупреждение перерастания в острый инфаркт миокарда и предотвращение летального исхода.
- Проведение реабилитационной терапии и адаптацию к обычным жизненным условиям.
До приезда скорой помощи в случае возникновения приступа стенокардии больному дается таблетка «Нитроглицерина» для рассасывания (можно 2 штуки).
В стационаре больному рекомендован постельный режим. Питание сводится к диете с небольшими порциями, но частыми приемами пищи (до 6 раз в день). Исключают жареное, копченое, острое, жирное.
Медикаментозное лечение подбирается кардиологом каждому больному индивидуально. Общие рекомендации таковы:
- внутривенное введение нитросодержащих медпрепаратов;
- назначение антикоагулянтов для предотвращения избыточной свертываемости крови;
- показаны адреноблокаторы, исключением являются пациенты со стенокардией Принцметала;
- назначаются антагонисты кальция.
Профилактические мероприятия
Для предотвращения развития и внезапного прогрессирования заболевания проводится медикаментозная коррекция лекарственными веществами в профилактической дозировке. Основные рекомендации для профилактики заболевания:
- прекращение употребления алкоголя и полный отказ от курения табака;
- борьба с переизбытком массы тела;
- регулярное проведение физических упражнений, с умеренной интенсивностью;
- употребление с пищей большое количество фруктов и овощей, морепродуктов, и животного белка.
В качестве профилактики следует избегать или периодически лечить заболевания, которые провоцируют развитие ишемической болезни сердца. Наиболее эффективным и широко распространенным препаратом для профилактики заболевания является аспирин, которые на сегодняшний день выпускается в различных лекарственных формах.
Классификации
Нестабильная стенокардия – вариант развития ИБС, который на практике проявляется интенсивными, давящими болями в околосердечной области, что могут самостоятельно регрессировать или трансформироваться в более сложные формы ишемической болезни – ИМ, внезапную смерть коронарного генеза.
В настоящее время для определения степени тяжести нестабильной стенокардии используют принятую в конце 80-х годов классификацию Браунвальда.[1]
Нестабильную стенокардию по классификации болезней МКБ-10 относит к ишемическим заболеваниям сердца. Ранее это состояние описывалось, как предынфарктное.
Для характеристики состояния больного используется классификация нестабильной стенокардии по Браунвальду, систематизирующая признаки заболевания, позволяющая оценить риск развития инфаркта, внезапной остановки сердца.
Возможность инфаркта по классификации Браунвальда оценивается тремя классами опасности, из которых наиболее острое состояние соответствует 3 классу:
- 3 класс – опасное состояние, при котором приступ стенокардии покоя отмечался не позже последних 2 суток;
- 2 класс – приступ стенокардии на момент обследования произошел не позже последнего месяца;
- 1 класс – включает всех остальных больных.
Классификация Браунвальда учитывает факторы, способствовавшие появлению заболевания. Их объединяют в группы:
- группа А – вторичная форма, относительно легкая;
- группа В – первичная форма;
- группа С – самая тяжелая форма, приступы отмечаются в первые 14 дней после инфаркта.
Причиной атеросклероза коронарных сосудов могут послужить:
- анемия;
- высокая температура;
- резкие скачки кровяного давления;
- аритмия;
- эмоциональный стресс;
- заболевания щитовидной железы;
- низкое содержание в крови кислорода (гипоксемия).
Классификация нестабильной стенокардии по Браунвальду
Классификация нестабильной стенокардии по Браунвальду представлена в таблице.