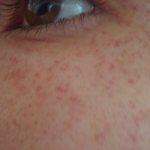
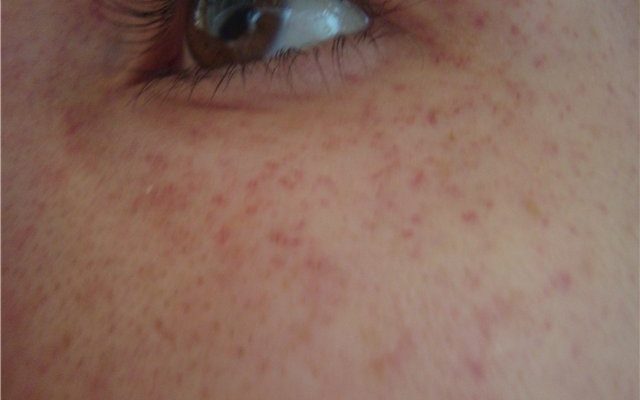
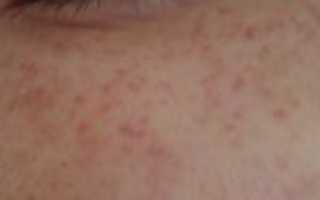
От появления красных точек под глазами никто не застрахован.
Чаще всего на них и внимания не обращают, так как при этом не возникает болевых ощущений и дискомфорта. А кто-то причисляет их к косметическим недостаткам.
И это неверная позиция, потому что появление красных точек — сигнал организма о «неполадках».
Красные точки – это внешнее проявление капиллярного кровоизлияния, в медицине процессу присвоен термин «лицевая петехия». Под кожей расположена сетка из множества мелких кровеносных сосудов. Благодаря им питаются все внутренние органы. На лице они расположены очень близко к эпидермису, любое перенапряжение может им навредить. Как результат – появление заметных красных точек на лице.
Сосуды могут лопаться в двух случаях – внешнее воздействие и внутренние изменения. С первой причиной все ясно, это может быть укус насекомых или ушиб.
Кроме того, сосуды на лице повреждаются, когда человека рвет. Обильная рвота становится причиной подкожного кровоизлияния, в результате которого выступают красные пятна. То же самое происходит при надрывном рыдании и сильном «забивающем» кашле. Постоянный прием антикоагулянтов, которые не дают крови сворачиваться, может спровоцировать лицевую петехию.
Внутренние провоцирующие факторы выявить сложнее. Появление красных отметин может свидетельствовать как о дефиците витаминов, так и о серьезных заболеваниях.
К распространенным причинам красных точек под глазами относятся:
- почечная недостаточность;
- аллергическая реакция (на растительную пыльцу, косметику, лекарства, продукты и т. д.);
- агрессивное влияние окружающей среды – ветер, холод, солнце;
- дерматит себорейный (пятна шелушатся);
- нервное перенапряжение, которое также приводит к воспалению слизистой глазной оболочки;
- экзема;
- дефицит витаминов;
- недостаточная двигательная активность;
- неправильный рацион;
- нарушение обменных процессов (в период гормональной перестройки женского организма – беременность, менопауза);
- недостаток кислорода – общая гипоксия;
- курение;
- неподходящая косметика;
- острые воспалительные процессы – абсцесс, флегмона;
- кожные патологии;
- рак крови.
По внешнему виду лицевую петехию можно перепутать с тепловой сыпью, хотя это совершенно разные реакции организма. У тепловой сыпи есть характерные признаки – точки в форме прыщиков и нарывов на спине и груди.
Если вы обнаружили красные отметины – незамедлительно обратитесь к врачу. Только полное обследование установит первопричину и точный диагноз, самостоятельно это сделать невозможно.
Диагностика
Методики подбираются исходя из жалоб пациента или сообщений родителя. Диагностические манипуляции следует рассмотреть более подробно:
- Нужно обследовать сам глаз и, особенно, его внутреннюю поверхность. При обнаружении сора, его надо промыть и обработать Альбуцитом. Если ребенок сообщает об ударе, то нужно сделать компресс и намазать мазью Синякофф. Она рассасывает опухоль, предотвращая образования обширных гематом. Также стимулирует интенсивное снабжение капилляров кровью, способствует заживлению поврежденных сосудов;
- Если на глазу имеются новообразования, нужно исследовать их. Например, это может быть ячмень или бородавка. Нередко, встречается воспаление слезных каналов. Поэтому врач тщательно осматривает пациента и производит отбор анализов. Исследование крови, мочи, глазных выделений даст точный диагноз;
- При наличии аллергий, следует принять Зартек, Цетрин, Телфаст. Они быстро устраняют аллергические реакции и безопасны для детей;
- Одновременно с указанными процедурами нужно измерить температуру, прослушать его дыхание, осмотреть горло. Это позволит выявить вирусные болезни, простуду.
| Таким образом, офтальмологического обследования не требуется. Оно станет необходимым, если имеет место инфекционный процесс внутри самого глаза. |
Лечение
Эффективная терапия назначается только после офтальмологического осмотра. Пациентам назначаются такие препараты (закапываются 3 или 4 раза в день):
- Ципромед;
- Левомицетин;
- Тобрекс;
- Нормакс;
- Альбуцид.
При синдроме сухого глаза выписывают Визомитин, Визин, Слезин, Инокса. При высоком глазном давлении нужно лечение, направленное на снижение давления внутри глаза. Консервативное лечение включает назначение таких средств:
- Средства для улучшения кровообращения — Косопт, Фотил.
- Препараты для снижения выработки водянистой влаги — Бетоптик, Тимолол. Они предупреждают развитие глаукомы.
- Препараты для улучшения удаления глазной жидкости — Траватан, Эпифрин, Ксалатан, Пилокарпин.
Если же причина появления красного пятна не связана с болезнями, то специального лечения с помощью медицинских препаратов не требуется. Это относится, например, к травмам: когда болезненных симптомов нет, можно просто прикладывать к глазному яблоку холодную примочку. Она снимет воспаление и ускорит выздоровление.
При переутомлении достаточно несколько дней отдохнуть. Вместе с отдыхом проходят и пятна на белках. В домашних условиях вылечить глаза можно с помощью препаратов народной медицины. Лучше всего с этим справляется отвар из цветков аптечной ромашки.
В некоторых случаях врач рекомендует пациентам упражнения для глаз, расслабляющие мускулатуру. Для некоторых пациентов может потребоваться терапия с помощью успокаивающих средств.
Выводы
https://www.youtube.com/watch?v=rliRgiEsmMg
Красные пятна на коже под глазами не только портят вид и доставляют дискомфорт, но и могут являться проявлением какой-либо серьезной проблемы со здоровьем. Примечательно и то, что это не всегда связано с непосредственными поражениями кожи. Причинами покраснений могут служить заболевания внутренних и зрительных органов, а также аллергия. Поставить диагноз в домашних условиях практически невозможно, поэтому в подобных ситуациях необходимо обязательное посещение врача.
Заболевания
Причины красных точек под глазами, связанные с патологическими процессами в коже или организме ребенка, достаточно вариабельны. Речь может идти и о ряде болезненных состояний:
- Аллергическом диатезе.
- Крапивнице.
- Инфекциях.
- Кожных болезнях.
Гиперчувствительность к тем или иным веществам (пище, косметике, лекарствам, шерсти животных и пр.) – частая причины сыпи на лице у малышей. Сначала она появляется как аномалия конституции, но при сохраняющемся раздражителе процесс принимает характер атопического дерматита. Но наибольшую тревогу, пожалуй, вызывают детские инфекции, сопровождающиеся сыпью на лице:
- Корь.
- Краснуха.
- Ветряная оспа.
- Скарлатина.
Если пятнышки появились на лице после рвоты, необходимо исключать и энтеровирусную инфекцию, которая характеризуется диспепсическими расстройствами и экзантемой. Тропностью к эндотелию сосудов обладают возбудители гриппа, что и проявляется в виде мелких высыпаний на лице. Тошнить может и на фоне выраженной интоксикации, а интенсивный кашель нередко свидетельствует о коклюше. Именно последний часто сопровождается геморрагиями в области глаз в результате перенапряжения.
Даже у младенца может возникнуть опасное состояние – менингококцемия, при которой на теле возникают геморрагические пятна в результате гнойных септических отсевов. Красные круги под глазами бывают при аутоиммунных заболеваниях, например, системной волчанке или склеродермии
Последствия ушибов – еще одна серьезная причина геморрагий на коже, на которую стоит обратить не меньшее внимание
В более старшем возрасте, когда приходит половое созревание, на лице зачастую образуются угри (акне). У детей и подростков бывает и другая патология с поражением кожных покровов. Небольшие пятна на лице могут расцениваться и как признак следующих заболеваний:
- Демодекоз.
- Розовый лишай.
- Дерматомикозы.
- Красный плоский лишай.
- Псориаз.
Покраснение в окологлазничной зоне может появиться при блефаритах, дакриоцистите, гайморитах, флегмоне глазницы. Герпетические высыпания по ходу тройничного нерва бывают результатом опоясывающего герпеса, к которому склонны не только взрослые, переболевшие ранее ветряной оспой, но и дети.
Столкнувшись с красными пятнышками на коже лица у ребенка, не стоит пытаться выяснить причину самостоятельно – только врач сможет провести обследование и поставить правильный диагноз, указав на источник проблемы. Если в анамнезе есть указание на перенапряжение, то переживать, как правило, не стоит, ведь подобные изменения проходят бесследно
Но особое внимание следует обращать на вероятность патологических состояний, нуждающихся в полноценной коррекции
Первопричины блефарита:
- Поражение век клещами демодекс.
- Стафилококковая инфекция.
- Хронические болезни миндалин, например, тонзиллит.
- Фронтит, гайморит и другие вариации патологий придаточных пазух носа.
- Неправильное лечение дальнозоркости.
- Конъюнктивит и т. п.
Блефарит неинфекционной природы может развиться в результате аллергической реакции на внешние раздражители (пыль, косметические средства, цветочная пыльца). В некоторых случаях воспаление век возникает как осложнение болезней ЖКТ или диабета. Эти недуги провоцируют нарушение метаболизма в организме, что и приводит к возникновению аллергии, изменению состава выделений из межресничных желез. Такие патологические изменения не могут не отразиться на состоянии глаз.
Методы диагностики
Лечение таких патологий должен назначать врач после тщательного осмотра. Самолечением заниматься не стоит, это может вызвать серьезные осложнения. Только в случае полной уверенности, что это обострение аллергической реакции, можно принять простые антигистаминные препараты. Также при зуде можно применить местные противоаллергические гели.
Провести осмотр может доктор офтальмолог, дерматолог или аллерголог. При обострении аллергии может присоединиться бактериальная инфекция, которая требует комплексного лечения вместе с терапией антибиотиками. Кроме того, могут назначить препараты для повышения иммунитета и противовирусные средства при наличии вирусной инфекции.
Перед тем, как обратится к врачу, первые приемы по облегчению состояния должны быть выполнены со стороны пациента:
- Необходимо исключить абсолютно всю косметику, как декоративную, так и по уходу за кожей лица. Возможно, реакция пошла именно на средства по уходу.
- Если к красноте на нижнем веке добавляется светобоязнь и слезы, то необходимо ограничить влияние ярких световых лучей на глаза. Не находится вблизи компьютера, телевизора, яркого освещения. На улице, при ярком солнце надевать солнцезащитные очки.
- Если краснота появилась от перенапряжения, то стоит дать глазам отдохнуть. Отложить все дела, сделать зарядку для глаз. Об этом стоит постоянно помнить. Нужно чередовать нагрузки с периодами расслабления глаз. Кроме того, необходимо освежать и увлажнять воздух в помещении, в котором приходиться находиться длительный период времени. Чаще бывать на свежем воздухе.
На приеме доктор может определить недостаток витаминов в организме и прописать комплексные препараты., так как краснота и шелушение могут быть признаками гиповитаминоза.
Чтобы снять напряжение и сухость, можно использовать марлевую салфетку, смоченную в ледяной воде. Или завернуть в отрез марли кусочек льда и протереть этим веки. Это облегчит состояние.
Настой ромашки, петрушки, укропа отлично снимет тяжесть, красноту, сухость с глаз. Необходимо сделать примочки на глаза. Кроме того, снимут усталость и красноту огурец, зеленый чай, липовый отвар. Следует следить за здоровьем, чтобы такие реакции впредь не проявлялись.
Одним из основных методов диагностики является первичный и тщательный осмотр кожного покрова. Однако чаще всего данных, собранных во время его проведения, недостаточно. Врач может назначить различного рода анализы, аппаратные процедуры, исследование на аллергию и инфекции. Немаловажную роль также может сыграть сопоставление с другими симптомами, информация о жалобах пациента и его история болезни.
Диагностика глаза
Чего нельзя делать и возможные осложнения
Если на глазу появился белый прыщ, лучший выбор – обращение к офтальмологу. Особенно если он — неединичное явление.
Что нельзя делать с белыми пятнамии точками, появшимися на веке:
- ставить себе диагнозы самостоятельно;
- закапывать спиртосодержащие настойки в глаз;
- использовать самодельные капли или мази от точек;
- выкатывать яйцами под руководством народного целителя или бабки;
- пытаться проколоть белое новообразование на веке иглой;
- тереть глаза;
- не идти на осмотр к глазному врачу при возникновении точек.
Возможными осложнениями являются развитие гнойного процесса, флегмоны и абсцесса, рецидив заболевания, развитие дефектов зрения вплоть до полной утраты.
Кроме лечения, следует исключить факторы, провоцирующие гнойные и воспалительные процессы в системе глаза и веке. Белая некрасивая точка или пятно на глазе – не синяк. Они не возникают ниоткуда и не исчезают самостоятельно. Избавляются от них только под руководством офтальмолога или косметолога.
Статья прошла проверку редакцией сайта
Как предупредить
Чтобы не допустить покраснение в области век, рекомендуется каждый день спать не менее 8 часов, при этом не менее важно правильно и полноценно питаться. В летнее время носят солнцезащитные очки, защищающие глаза от ультрафиолетового воздействия
Стоит контролировать время, проведенное перед телевизором или за компьютером, не допуская перенапряжения зрительных органов. Избежать покраснения век удается, если соблюдать правила гигиены и не трогать глаза грязными руками. При первых неприятных симптомах обращаются к офтальмологу.
Методы лечения
Рекомендуется прием медицинских препаратов. Начинать лечение следует всегда с промывания глаза. Хорошо использовать теплую воду, после закапать Альбуцит. Если обнаружен посторонний предмет за веком, его надо удалить ватной палочкой.
| Действовать нужно очень аккуратно! Но чтобы не травмировать глаз, следует обратиться к врачу. |
Лечение инфекций происходит антибиотиками. Например, хорошо себя зарекомендовали Макситрол, Витабакт. Это препараты специально разработаны для детей и совершенно безвредны.
Если имеется новообразование, его можно удалить при помощи лазера. Это делается в косметологической клинике после несложного обследования. Лазер не повреждает смежные участки кожи и действует очень точно.
Наружные средства
Среди таких средств следует выделить глазные мази Зовираск, Ацикловир, Тетрациклин. Они быстро впитываются и проникают во внутренние слои кожи.
| Именно мази являются эффективным способом лечения наружного типа. |
Терапевтические средства
Такие средства хороши, когда речь идет о вирусном общем заболевании, о простуде. Соответственно, пациенту назначается прием Суфлакса, Флемоклава. Это антибиотики, которые уничтожат инфекцию и нормализуют состояние здоровья. Вместе с ними необходимо принимать витамины и укреплять иммунитет.
Устранение действия вирусов приведет к исчезновению красноту под глазами. Ведь на капилляры ничего не будет воздействовать, приводя к их повреждению.
Народные методы
Они основаны на использовании целебных возможностей растений. В случаях с краснотой под глазами, отлично подойдет промывание растворами. Такие настойки можно делать из ромашки или крепкой чайной заварки.
Например, соцветья помещают в кипяток и дожидаются его остывания. Этот раствор или крепкую заварку следует закапывать в глаз или делать из неё примочки.
Хорошим средством станет творожная масса. Для ее приготовления, в творог добавляют немного сметаны и все перемешивают. Полученную однородную массу следует выкладывать на тряпочку или марлю и класть на глаза. Средство достаточно подержать в течение получаса и можно убирать. Оно отлично справляется с кругами, краснотой.
Лечение
Лечение назначается, исходя из первопричины кровоизлияния в глаз. При отсутствии каких-либо повреждений рекомендуется лишь снизить нагрузку, пересмотреть образ жизни и питание. Симптом устраняется прикладыванием холодного компресса, приёмом витаминов и специальных капель для глаз.
В остальных случаях требуется комплексная терапия, которая поможет устранить основное заболевание.
Медикаментозное
Для устранения самого симптома назначаются капли Ципромед, Тобрекс, Левомицетин, Альбуцид, Нормакс. Их необходимо закапывать в глаза 3-4 раза в день по 1 капле. Даже при поражении только одного глаза, нужно закапывать оба.
При синдроме сухого глаза выписывают Визин, Иноксу, Слезин, Визомитин.
Если проблема кроется в повышенном внутриглазном давлении, назначаются препараты для его нормализации. Этого можно достичь с помощью трёх групп препаратов:
- для улучшения кровообращения (Косопт, Фотил);
- для снижения выработки водянистой влаги (Тимолол, Бетоптик);
- для улучшения удаления глазной жидкости (Эпифрин, Траватан, Ксалатан, Пилокарпин).
При аллергии назначают антигистаминные препараты, а также специальные капли, гели и мази для глаз (сосудосуживающие, антигистаминные, противовоспалительные, кортикостероиды). Обязательно следует исключить воздействие аллергенов.
Кровоизлияние, случившееся в результате травмы, не требует медикаментозного лечения. Рекомендуется регулярно делать холодные компрессы.
Инфекционные поражения устраняют с помощью антибактериальных капель или мазей. Наибольшей эффективностью отличаются Левомицетин, Тобрекс, Альбуцид.
При чрезмерной нагрузке на глаза, синдроме сухого глаза или кровоизлияниях невыявленной природы назначают комбинированные препараты: Нормоглаукон, Косопт, Фотил.
СПРАВКА! Вне зависимости от причины появления красного пятна на глазах, рекомендуется соблюдать покой: больше спать, не использовать косметику и на время отказаться от работы за компьютером и просмотра телевизора.
Экстренные реанимационные действия с приёмом хирургических методов требуются при инсульте, опухолях головного мозга и серьёзных поражениях глаза (например, разрыве сетчатки). Также хирургические мероприятия требуются при кровоизлиянии в глазницу.
Гомеопатическое
Гомеопатия — это вид альтернативной медицины, при которой для лечения используются сильно разведённые средства, обычно натуральные. Классическим примером гомеопатического метода лечения является применение раствора соды при изжоге.
В офтальмологии гомеопатическое лечение тоже применяется часто, особенно при кровоизлияниях.
- Арника применяется при травмах глаз и конъюнктивите.
- Аконитум назначается при инфекционных и воспалительных заболеваниях, а также при кровоизлияниях после ОРВИ.
- Флюорикум ацидум показан при сухости глаз и светобоязни, сопровождающих образование красных пятен.
- Гепар сульфур эффективен при гнойных воспалениях глаз с кровоизлиянием.
- Рута используется при большой нагрузке на глаза.
Среди гомеопатических капель хорошо известны Симиласан, Бойрон, Oculoheel. Эти капли хорошо устраняют раздражение и сухость, оказывают профилактическое действие многих заболеваний, снимают напряжение и хорошо увлажняют.
Народные методы
К народным методам отношение неоднозначно, поскольку некоторые врачи считают, что такая методика лечения может спровоцировать присоединение или распространение инфекции. В некоторых случаях нетрадиционные средства идут на пользу, но применять их можно только после консультации врача.
СПРАВКА! Использовать народные методы для лечения детей нельзя.
Среди народных методов можно отметить:
- Отвар из корней цикория. 3 ст.л. сырья заливают 500 мл воды, доводят до кипения и настаивают 15 минут. Затем отвар процеживают и принимают трижды в день по половине стакана. В качестве альтернативного использования можно назвать примочки.
- Компресс из крепкого чёрного чая. Необходимо заварить чайный пакетик, дать ему настояться, затем вымочить в остывшем чае чистый ватный диск и протереть веки сверху и снизу.
- Настойка горной арники. Цветки заливают 70%-ным спиртом в соотношении 1:10 и настаивают в прохладном тёмном месте в течение недели. Затем средство принимают по 30-35 капель три раза в день до еды.
- Самый простой способ — приложить к закрытым глазам холодный кусок сырого мяса. Обычно уже через 5-10 минут объём пятна уменьшается.
Эти методы эффективны только в комплексной терапии и при регулярном ежедневном применении не менее 14 дней.
Причины возникновения
Основная причина появления красных точек – лопнувшие сосуды, которые на лице расположены очень близко к поверхности кожи.
Это явление нельзя считать серьезным, так как из-за такого поверхностного расположения бывает достаточно даже минимального внешнего воздействия или небольших скачков давления, чтобы возникла петехия.
Имейте в виду! Непатологическими причинами считаются и ушибы, а также укусы насекомых.
Но это только в случаях, когда такие воздействия не приводят к серьезным нарушениям целостности кожных покровов и не вызывают аллергических реакций.
К другим причинам образования красных точек в области глаз являются:
- сильные приступы тошноты и кашля, вызывающие резкое повышение кровяного давления;
- авитаминоз;
- лейкоз (злокачественное заболевание системы кроветворения, которое в простонародье ошибочно именуется «раком крови»);
- почечная недостаточность;
- дерматологические заболевания различного характера;
- аллергические реакции;
- раздражение из-за использования неподходящей косметики;
- гипоксия (недостаток кислорода в тканях кожи);
- воздействие сильного ветра, ультрафиолетового излучения или резкие перепады температуры;
- себорейный дерматит;
- экзема;
- стрессы и нервные истощения, провоцирующие развитие воспалительных процессов сосудистой системы.
Обратите внимание! У некоторых пациентов такой симптом является побочным эффектом приема препаратов-антикоагулянтов.
акие лекарства ухудшают свертываемость крови, в результате чего сосуды не справляются с усиливающимся на фоне этого кровотоком и возникает петехия.
При приеме препаратов
Кроме того, дерматологические нарушения могут возникать при приеме определенных препаратов, например антибиотиков и гормональных противозачаточных средств. Причин появления пятен может быть очень много, только специалист может точно установить проблему и назначить корректное лечение для ее устранения после подробного обследования пациента.
Причины красных точек около глаз
Если у пациента не обнаруживается какое-либо системное заболевание, красные точки вокруг глаз могут свидетельствовать только о лопнувших капиллярах. Человек может не заметить, как он ушибся или его укусило насекомое. Если такое явление образовалось единожды, быстро устранилось, беспокоиться не стоит. Необходимо обращаться к врачу при подозрении на заболевание или повторное кровоизлияние.
Петехии могут образовываться вследствие следующих причин:
- сильное протяжное чихание, кашель, из-за которых временно повышается артериальное давление;
- постоянное повышение артериального давления, гипертонические кризы;
- повышение внутричерепного давления;
- слабость сосудистых стенок;
- недостаточное поступление питательных веществ с пищей или лекарствами, которые приводят к развитию авитаминоза;
- патологии почечной системы;
- злокачественные новообразования крови, красного костного мозга;
- заболевания кожи (дерматит, экзема);
- аллергия;
- недостаток поступления кислорода внутрь организма, что приводит к хронической гипоксии и повреждению капилляров;
- воздействие на человека временных неблагоприятных факторов окружающей среды (изменение давления, воздействие ярких солнечных лучей, резкие перепады температуры, сильный ветер);
- нервное перенапряжение, истощение, сильная депрессия.
Возможно также проявление петехий при неправильном употреблении лекарств. Например, во время использования антикоагулянтов разжижается кровь, которая может выходить за пределы сосудов.
Определение симптома
- Мешки под глазами, отечность;
- Трещины и сухие корочки на коже;
- Гнойные и прозрачные выделения;
- Повышение температуры;
- Болезненность и покраснение слизистой и белков глаз;
- Общее недомогание, слабость.
Покраснение слизистой и белков глаз
Причины
О состоянии здоровья ребёнка часто можно судить по его внешнему виду. Если ребёнок чем-то болеет, это сразу проявится на коже лица. Родителям не следует резко паниковать, заметив красные пятна под глазами у своего ребёнка. Ведь причин для такого проявления может быть много, и не все они такие уж страшные. Но и махнуть на это рукой тоже нельзя: необходимо разобраться, в чём тут дело. Конечно, это нужно делать не самостоятельно, а с помощью врачей.
Покраснение у ребёнка может проявиться под одним глазом или под обоими. Если краснота распространилась только в одном месте, причин может быть не так много, а вот симметричное покраснение кожи вокруг обоих глаз часто является признаком различных заболеваний организма.
Покраснение под одним глазом
Краснота, появившаяся только под одним глазом, может указывать на следующие проблемы:
У ребёнка – гемангиома. Это яркое красное пятно на коже под одним глазом с синим оттенком и неровными краями. Бывает, что, малыш рождается с этим новообразованием, но проявиться оно может не сразу, а спустя несколько месяцев после рождения. Для удаления гемангиомы прибегают к хирургическому или лазерному вмешательству (криотерапия).
- Папиллома – слегка выступающее над кожей, утолщённое образование. Устраняется дефект с помощью оперативного вмешательства.
- Механическое воздействие на кожу. Это говорит о том, что ребёнок тёр глаз рукой или просто ударился.
Эффективные методы лечения глаукомы без операции, подробнее в этой статье.
Покраснение под обоими глазами
Если покраснение располагается симметрично под обоими глазами, то это может сигнализировать о следующих проблемах в организме ребёнка:
- Инфекционный процесс (гнойный тенонит, флегмона, абсцесс). В этом случае пятна приобретают красно-коричневый оттенок, который возникает в результате интоксикации организма.
- Воспаления и инфекционные заболевания кожи лица. Такое покраснение очень болезненное, возникает внезапно.
- Глистная инвазия.
- Хронический тонзиллит. Если малыш часто болеет и подвержен возникновению респираторных инфекций, ангине, то высока степень развития стафилококковой инфекции, вызывающей тонзиллит. При осмотре горла и миндалин ребёнка можно обнаружить бело-жёлтый налет.
- Патология аденоидов. В этом случае покраснение сопровождается отёчностью лица, затруднённым дыханием, храпом во сне. Аденоидит (разрастание лимфатической ткани в носоглоточной области) развивается по причине частых простудных заболеваний, аллергических реакций, плохой экологии и наследственности.
- Аллергия на пищевые и химические продукты, шерсть, пыльцу, не правильный подбор контактных линз и прочие раздражители может привести к покраснению вокруг глаз, как у детей, так и у взрослых.
- Заболевания полости рта и кариес.
- Вегето-сосудистая дистония может стать причиной красных кругов под глазами у детей школьного возраста. Вместе с краснотой наблюдаются такие симптомы, как бледность кожи, головные боли, слабость и утомляемость, посинение губ.
Иногда покраснение под глазами у ребёнка указывает всего лишь на банальную усталость. В этом случае родителям необходимо пересмотреть и правильно организовать режим дня малыша. Ежедневный рацион ребёнка должен содержать необходимое количество мясных и молочных продуктов, овощей и фруктов. Рекомендуется также пройти курс приёма комплекса витаминов.
Так или иначе, при появлении покраснений под глазами у ребёнка, которые не проходят в течение дня, необходимо обратиться за помощью к врачу. Только специалист сможет установить точную причину подобного состояния. При необходимости врач назначит нужное лечение. Всё это убережет ребёнка от развития нежелательных, а порой и опасных заболеваний.
Профилактические меры
Предотвратить отеки век намного проще, чем их убирать. Следуйте простым правилам, чтобы избежать появления припухлости над глазом:
- Снизьте употребление жидкости перед сном. Постарайтесь выпивать последний стакан воды хотя бы за час-полтора до отхода ко сну: это снижает вероятность появления отекших зон на лице.
- Очищайте организм хотя бы раз месяц. Существуют различные способы для выведения излишков жидкости из внутренних систем: солевые ванные, натуральные отвары, мочегонные средства, суточное голодание. Подберите способ, который впишется в повседневную рутину – и об отеках можно будет забыть.
- Придерживайтесь умеренности в употреблении соли и приправ. Острые и соленые блюда провоцируют отеки глаз, одновременно отучая нас от восприимчивости к сложным и тонким вкусовым оттенкам.
- Умывайтесь антибактериальными средствами. Отек век, ячмень, конъюнктивит – все эти болезни имеют больше шансов на проявление, если чувствительная область глаз ничем не защищена от вирусов и бактерий. Достаточно протирать лицо дважды в день, чтобы существенно снизить риск заражения.
- Своевременно меняйте раствор для линз. Не экономьте жидкость для хранения линз: она нужна не только для сохранения их гибкости, но и для обеззараживания. Со временем ее свойства «выдыхаются», даже если раствор в футляре еще остался.
Предотвратить отек на верхнем веке поможет и простое внимание к собственному здоровью. Принимайте витаминные комплексы в холодные сезоны, ешьте больше овощей и фруктов, откажитесь от агрессивных косметических средств на химической основе, не пропускайте плановые визиты к врачу – и вероятность возникновения глазного отека снизится практически до нуля.
Причины
Если появились красные пятна на глазах, это может быть связано с разными внешними и внутренними факторами. Само по себе пятно — это кровь, вышедшая за пределы капилляра. Происходить это может по многим причинам:
- Частой причиной образования красных пятен на глазном яблоке у взрослых становится переутомление. Длительная напряженная работа на компьютере, работа с мелкими деталями вызывает расширение сосудов, некоторые из них при этом могут лопаться.
- Механическое повреждение органа зрения. Трение глаз руками, прямой удар вызывают разрыв капилляров, образуются мелкие гематомы. У детей нередки травмы во время игры, полученные непреднамеренно.
- У новорожденного разрыв капилляров вызывает длительный натужный плач. Он приводит к повышению внутриглазного давления, вследствие чего тонкая сосудистая стенка у ребенка лопается.
- Появление красных точек на глазах у ребенка часто обусловлено длительным напряжением зрения — просмотр телевизора, игра на компьютере, чтение в условиях плохой освещенности.
- Красные пятна в глазах у ребенка, сочетающиеся с повышением температуры, насморком — симптом вирусной инфекции. Особенно часто ломкость сосудов у малыша вызвана аденовирусом, корью.
- При повышенной ломкости капилляров их разрыв может быть вызван даже обычным чиханием. Во время чихания резко повышается давление в сосудах носа и глазном яблоке.
- Повышенное давление в мозговых сосудах вызывает растрескивание капилляров и образование точечных кровоподтеков. Такое состояние наблюдается при артериальной гипертензии, атеросклерозе.
- Покраснение белков глаз появляется при поднятии больших тяжестей. Это тоже связано с повышением внутрисосудистого давления.
- Красные глаза наблюдаются у лиц, страдающих алкоголизмом. Спирт вызывает стойкое расширение мелких сосудиков, которые уже не возвращаются в обычное состояние.
- Капиллярная ломкость наблюдается при некоторых эндокринных заболеваниях — сахарный диабет, патология надпочечников, щитовидной железы.
- Покраснение склер наблюдается при синдроме сухого глаза. Это заболевание характеризуется повышенной сухостью роговицы, избыточным выделением слезной жидкости.
- Красные пятна на конъюнктиве и склере появляются на фоне развития воспалительных процессов. Они обусловлены отеком, расширением сосудов.
- У женщин во время родов глазные капилляры лопаются от сильного перенапряжения. Происходит это обычно на высоте схваток.
- Временное покраснение глаз бывает вызвано использованием неправильно подобранных очков и линз.
Практически каждое состояние, при котором образуются красные пятна, требует консультации офтальмолога. Значительной опасности они не представляют, но проведение лечения требуется.
О кровоизлиянии в глаза смотрите выпуск передачи «О самом главном»:
Возможные причины, по которым может шелушиться, чесаться, покраснеть, и даже опухнуть верхнее веко
Шелушение верхнего века — процесс довольно неприятный, ведь отслаивающиеся частички кожи портят внешний вид, снижают самооценку и работоспособность. Очень часто шелушение сопровождается другими симптомами:
- резь в глазах;
- покраснение слизистой;
- отечность;
- боль;
- образование на веке гнойничков.
Игнорировать такие признаки нельзя, в запущенном состоянии это может повлиять на остроту зрения. Прежде чем что-нибудь предпринять, необходимо выяснить причину изменения кожи. Самодиагностикой заниматься не стоит, необходимо срочно посетить офтальмолога.
Причиной шелушения век может быть:
- аллергическая реакция на продукты питания, косметику, растения, животных или пыль. В этом случае шелушению предшествует (либо сопровождает его) красное пятно, отечность, обильное выделение слезной жидкости;
- синдром сухого глаза, возникающий обычно у пожилых людей;
- респираторные вирусные инфекции;
- использование некачественной, неподходящей косметики для глаз или средств с истекшим сроком годности;
- сухая и чувствительная от природы кожа;
- хроническая усталость, недосыпание и длительная работа за компьютером;
- умывание жесткой водопроводной водой с использованием агрессивных средств, например, обычного мыла;
- длительное пребывание в помещении с сухим теплым воздухом;
- использование контактных линз дольше рекомендованного времени или аллергия на раствор для их хранения.
Серьезной угрозы здоровью эти факторы не представляют и легко устраняются.
Шелушение может возникать и при попадании в глаза песка, насекомых или других мелких предметов. Вначале возникает сильный зуд, слезоточивость. Шелушение в этом случае — реакция на постоянное раздражение кожи.
Шелушение кожи возле глаз может быть одним из проявлений некоторых патологий:
- Демодекоз.
Дерматологическое заболевание, возникающее при заражении волосяными клещами. Патология сопровождается сильным дискомфортом, покраснением белков и сильным зудом. В тяжелых случаях из глаз выделяется пенящаяся жидкость, выпадают ресницы. Микроскопические клещи есть у каждого человека, патологические изменения происходят при ослаблении иммунитета.
- Грибковые инфекции.
Проявляются зудом и шелушением на волосистой части тела, веках. Заражение происходит при контакте с инфицированными людьми, животными либо после длительного приема антибиотиков.
- Вирусные заболевания (чаще всего герпес).
Очень часто поражают только один глаз, но легко переносятся на здоровый при прикосновениях. Вирусные инфекции проявляются покраснением и пересыханием века, в последующем на коже образуются мелкие пузырьки, заполненные жидкостью.
- Конъюнктивиты.
Вирусные или бактериальные поражения глаз, симптомами которых являются покраснение белка, светобоязнь, слезоточивость. В запущенных случаях выделяется гной, порой в больших количествах.
- Ячмень.
Болезненное уплотнение бактериальной природы на веке, вызванное воспалением сальных протоков. Заболевание развивается остро, вначале появляется дискомфорт, зуд и слезотечение, головные боли, в глазу ощущается инородное тело. Постепенно размер ячменя увеличивается, через некоторое время он созревает и выходит гной.
- Блефарит.
Патологическое состояние глаз, возникающее у людей со слабым иммунитетом или нарушениях работы ЖКТ. Глаза постоянно чешутся, слезятся, могут покраснеть и опухнуть. На последней стадии наблюдается сильное шелушение век и выпадение ресниц.
Иногда шелушение глаз появляется при серьезных заболеваниях человека: цирроз, язва, сахарный диабет, туберкулез.
Функциональность глаз зависит не только от правильного питания, посильных нагрузок и возможностей организма. Для обеспечения работоспособности слизистая поверхность глазного яблока должна быть всегда влажной.
Это обеспечивается целым рядом систем, одна из которых – здоровые веки. Частое моргание – один из защитных механизмов, позволяющих оставаться слизистой в увлажненном состоянии. Кроме того, по краю век расположены мейбомиевы (сальные) железы, выделяющие специальный секрет, не дающий пересыхать поверхности глаз.
Поэтому любое воспаление век немедленно отражается на работе глаз.
Воспаление век может возникать под влиянием самых различных факторов, быть безобидным признаком или симптомом серьезной патологии. Как правило, начинается все с небольшого дискомфорта, зуда и жжения в месте поражения, которые со временем, в случае развития процесса, могут обрастать дополнительными ощущениями: болью, слезотечением, снижением остроты зрения.
Все возможные причины воспаления можно подразделить на несколько групп:
- Аллергическое раздражение. У лиц, склонных к аллергическим реакциям, покраснение и воспаление век может быть результатом аллергического раздражения. Даже если раньше такого симптома не было, при снижении иммунитета проявления могут распространяться на другие участки: глаза, кожу, слизистую носа. Причиной такого раздражения может стать косметика, парфюмерия, пыль, пищевые продукты и др. ;
- Патологии внутренних органов. Для людей с хроническими соматическими заболеваниями воспаление век может быть признаком обострения основного заболевания. К таким патологиям относятся, в первую очередь, сбои в работе почек, сердечно-сосудистой и лимфатической системы, гормональные нарушения, повышенное давление;
- Травмы. Воспаление может быть результатом механического повреждения или укуса насекомого. В этом случае кожа вокруг поврежденного участка будет иметь синеватый оттенок из-за возникшего в результате травмы кровоизлияния;
- Заболевания глаз. Наиболее обширная группа причин, которые чаще всего являются патологическими факторами при возникшем воспалении. В этом случае присутствует целый ряд симптомов: раздражение и покраснение конъюнктивы, слезотечение (часто с примесью гноя), боль и резь в глазах.
Если воспаление носит кратковременный характер и проходит без следа при проведении профилактических процедур (промывания, примочки, отдых для глаз), то к врачу обращаться не стоит. В случае же присутствия дополнительных признаков или усиления симптома визит к офтальмологу обязателен, т. к. чаще всего продолжительное воспаление является сигналом о развитии патологического процесса.
Наиболее опасными являются воспаления, возникающие в результате развивающейся глазной патологии. Чаще всего такой симптом проявляется при следующих заболеваниях:
- Ячмень. Воспаление волосяного мешочка ресницы либо выходящего в него протока мейбомиевой железы. Причиной воспаления чаще всего является желтый стафилококк. Формируется гнойник на краю века, верхнего либо нижнего, который в течение 2-3 суток вскрывается либо рассасывается. В редких случаях прибегают к оперативному вмешательству;
- Мейбомит. Воспаление мейбомиевой железы, находящейся в толще века. Второе название патологии – внутренний ячмень, поскольку гнойник формируется на внутренней стороне века. Причины поражения те же, что и при ячмене. Частое возникновение как наружных, так и внутренних ячменей свидетельствует о проблемах с иммунитетом;
- Импетиго. Поверхностное гнойничковое заболевание кожи, поражающее не только веки, но и другие участки. Причина воспаления – золотистый стафилококк, гемолитический стрептококк или их сочетание. Возбудители проникают в микротрещины кожи при благоприятных условиях: теплый влажный климат, отсутствие гигиены, обменные нарушения, слабый иммунитет;
- Рожа. Воспаление носит инфекционный характер, возбудитель – гемолитический стафилококк. Он проникает в подкожный слой, затрагивая кровеносные и лимфатические сосуды. Кожа становится красной, блестящей и лоснящейся, причем пораженный участок резко отграничивается от здоровых тканей;
- Абсцесс. Нагноение века чаще всего появляется в результате развития других глазных заболеваний (ячменя, мейбомита). Главный признак – сильные болевые ощущения и ограничение подвижности века;
- Флегмона. Разлитое воспаление тканей века может возникнуть как осложнение воспалительных заболеваний верхних дыхательных путей или отита (у детей), как последствие ячменя или абсцесса, после травм века. Сопровождается высокой t, болью, болезненностью лимфоузлов;
- Фурункул. Острое гнойно-некротическое воспаление может локализоваться в области верхнего века или на брови, реже – по краю века. Возбудителем является стафилококк, проникающий в микротрещины кожи или выходы сальных желез. В процесс, помимо века, включаются прилегающие участки лица;
- Блефарит. Хронические процессы, сопровождающиеся воспалением век и с трудом поддающиеся лечению, могут возникать по самым различным причинам: поражение бактериями и клещом, аллергические факторы, эндокринные нарушения, авитаминоз, вредные привычки и др. ;
- Контагиозный моллюск. Вирусное поражение, причиной которого чаще всего является один из вирусов группы оспы. При этом главный признак – появление мелких папул, почти не отличающихся по окраске от кожи. Чаще всего появляется у детей до 10 лет. Не сопровождается дискомфортными ощущениями и через 6 мес. исчезает даже без лечения.
Причины воспаления век, особенно при наличии вторичных симптомов, требуют тщательного диагностирования и лечения только под контролем офтальмолога.
https://www.youtube.com/watch?v=rliRgiEsmMg
Серьезного лечения требуют именно те виды воспалений, которые вызваны глазными заболеваниями. И здесь на первый план выходят медикаментозные препараты, изготовленные в виде мазей. Такие лекарственные формы обладают рядом несомненных преимуществ:
- Возможность оказания чисто местного воздействия и обеспечение высокой концентрации активного вещества в коже и подкожных тканях;
- Незаменимость при необходимости лечения патологических состояний кожи;
- Широкий спектр предлагаемых препаратов: с различной консистенцией, отношением к воде (гидрофильные и гидрофобные), направленностью лечебного действия;
- Минимальное системное воздействие по сравнению с другими лекарственными формами (пероральными, инъекционными).
Поскольку чаще всего лечение симптоматическое, именно мазевые основы идеально подходят для проведения лечебных процедур в области глаз.
Виды препаратов
Для устранения воспаления в первую очередь необходимо установить его причину, и сделать это достаточно компетентно сможет только офтальмолог.
Поскольку патологический симптом может быть вызван как инфекционными, так и неинфекционными факторами, для лечения используются препараты с различной направленностью: антибактериальной, антигистаминной, гормональной, противовоспалительной, общестимулирующей и др.
Вероятные причины
Дети непоседливы и непослушны. Иногда сложно уследить за тем, где они бегают и как играют. Бывает, что малыш, играя, потрогал руками глаз, занес туда инфекцию, что и вылилось в покраснение век. Иногда и того опаснее – в глаз попал какой-нибудь инородный предмет.
Покраснение кожи век еще может свидетельствовать о том, что ребенок переутомился. Бывает, что очень сложно заставить его ложиться вовремя. Еще одна вероятная причина покраснения – несбалансированный рацион.
Но бесполезно гадать, что же спровоцировало покраснение в каждом конкретном случае. Стоит обратиться к педиатру, чтобы вместе с ним определить точные причины. Кстати, они могут быть абсолютно естественными – например, это физиологическая особенность подкожной клетчатки. Тогда круги вблизи глаз сине-красные.
Иногда же кожа вокруг глаз стала красной по совсем другим причинам, вызывающим беспокойство.
Аллергическая реакция
Дети, особенно сейчас, часто страдают от аллергии на различные раздражители. Зачастую узнать, что же конкретно спровоцировало такую реакцию, бывает сложно. Если кто-то видел панели аллергенов, тот поймет. Но все же краснота вокруг детских глаз бывает одним из проявлений аллергии.
Аллергия может возникать на шерсть домашних животных, пыль, какие-то продукты питания или средства, которые вы применяете для гигиены. Помимо этого симптома, можно наблюдать высыпания на коже, кашель и насморк.
Инфекции
Когда дети подхватывают вирусы, то это тоже может проявиться в виде покраснения.
В эту же группу причин стоит отнести проникновение в детский организм бактерий, грибков, паразитов. Например, именно покраснение вокруг обоих глаз бывает по причине глистного заражения. Надо сдать анализы, чтобы исключить или подтвердить это предположение.
Заболевания ротовой полости
Краснота на лице в районе век бывает вызвана и, казалось бы, неожиданными причинами. Например, кариес, а дети часто страдают от этого заболевания. Нужно следить за тем, чтобы рацион был сбалансирован, чтобы вместо супа малыш не ел одни конфеты, чистил зубы правильно утром и вечером.
Конечно, хорошим родителям не стоит напоминать такие очевидные вещи, но supermams.ru хочет еще раз поговорить о них, так как это важно. Даже если это кариес молочных зубов, это не значит, что надо пускать его на самотек
Лучше вылечить его, да и вообще систематическое посещение стоматолога – грамотное решение.
Круги под глазами, спровоцированные болезнями полости рта, бывают красно-желтыми.
Если ребенок еще совсем маленький, то краснота может быть обусловлена тем, что у него режутся зубки.
Тонзиллит в хронической форме и аденоиды
Как правило, родители бывают в курсе, что ребенок болеет хроническим тонзиллитом, и когда начинается обострение, то первыми возникают красные круги под детскими глазами. Затем присоединяются остальные симптомы.
При воспалении глоточной миндалины часто бывает и покраснение вокруг век наряду с прочими симптомами:
- ухудшением слуха,
- сопением,
- признаками простуды и пр.
Какие меры необходимо предпринять
Покраснение области глаз может возникать по вполне безобидным причинам, а может быть проявлением серьезного заболевания.
Важно! Установить точную причину можно только в условиях клиники, где врач-офтальмолог осмотрит пораженную область, возьмет необходимые анализы, после чего назначит лечение.
Фото 2: Краснота на веках глаз – повод посетить врача, чтобы исключить риск развития серьезных заболеваний. Источник: flickr (Eisner Optometrists).
Что делать, если под глазами появились красные пятна
Лечебная тактика зависит от факторов, по которым под глазами появляются красные пятна. Если таковым является стрессовое состояние или недосыпание, человеку рекомендуют нормализовать режим дня, труда и отдыха. Назначают седативные препараты, полезны прогулки на свежем воздухе, занятия спортом.
Если же красные пятна не проходят, требуется проведение более серьезного лечения. Оно заключается в использовании медикаментов, народных рецептов. Когда красные пятна вокруг глаз у взрослых появились из-за патологий внутренних органов, лечением должны заниматься терапевты и узкие специалисты.
Медикаментозное
Требует применения капель, мазей, наружных средств.
- При аллергической реакции обязательно назначают антигистаминные препараты внутрь («Кларитин», «Зодак»). Для устранения внешних проявлений можно воспользоваться кремом «Гистан», гелем «Фенистил».
- Устранение красных пятен у глаз у ребенка можно провести с помощью крема «Элидел». Это негормональный препарат, эффективный при разных видах дерматитов, в том числе при атопическом.
- Обязательно назначаются кишечные сорбенты — «Смекта», «Энтеросгель». Они помогают устранить интоксикацию, улучшить состояние кожи.
- При установленном гельминтозе детям назначают соответствующие препараты — «Немозол», «Пирантел».
Назначать любые лекарственные препараты может только врач.
Народные средства
Эффективны в тех случаях, когда изменение цвета кожи связано именно с ее патологией. Применяются различные протирания, примочки, маски:
- протирание кожи век замороженным соком петрушки;
- маска на веки из натертого сырого картофеля;
- примочки из отвара семян укропа;
- прикладывание к векам кусочков свежего огурца.
Красное пятно в глазу у ребенка
У детей капиллярные сосуды слабее и тоньше, поэтому они легче и быстрее лопаются. У новорожденных пятнышки в глазах красного цвета иногда бывают как результат погрешностей при проведении родов. То же бывает, если ребенок длительное время находился в неправильном или неестественном для него положении, чаще всего с прижатыми к головке нижними конечностями.
У ребенка в первые годы жизни красное пятнышко в глазах появляется от крика, плача, натуживания. Родителям надо быть очень осторожными, потому что нарушение целостности глазных оболочек бывает в результате подвижных игр, травм.
Для лечения ребенка врач выписывает специальные сосудосуживающие капли. Рекомендуется давать больше фруктов, содержащих аскорбиновую кислоту. Ребенку нельзя давать чай, т.к. он повышает давление в сосудах.
Если не принимать никаких мер для устранения проблемы у ребенка, то возможно развитие инфекционного очага в глазах. В пораженную область проникают микробы, развивается интенсивный воспалительный процесс. В худшем случае его необходимо устранять с помощью операции.