Обследование толстого кишечника эндоскопическим методом позволяет получить наиболее полную информацию о состоянии стенок и слизистой оболочки его различных отделов. В диагностических целях процедура назначается для выяснения причины стойких нарушений работы кишечника, обнаружения в нем патологических новообразований. При необходимости проводится биопсия подозрительных участков, удаление полипов, а также попавшего в кишечник инородного тела.
Какие показания к колоноскопии
- Жалобы на появление крови в каловых массах, кровотечение из прямой кишки, часто повторяющиеся стойкие запоры или поносы, необоснованная потеря массы тела, боли в животе, по ходу кишечника.
- Полученные настораживающие результаты других исследований, в том числе ультразвукового, рентгенологического. Обнаружение онкомаркеров в крови, скрытой крови в фекалиях.
- Плановое исследование, если у родственников были выявлены злокачественные опухоли этой зоны, или если пациент страдает хроническими воспалениями кишки, например, болезнью Крона.
Более того, направление на колоноскопию ежегодно после достижения 45—50 лет является самым надёжным средством предотвращения рака толстой кишки.
Подготовка
Информативность колоноскопии напрямую зависит от качества подготовки обследуемого к процедуре. С целью предотвращения метеоризма больной должен исключить из рациона за три дня до процедуры любые продукты, которые приводят к метеоризму или увеличивают объем каловых масс (свежие овощи, фрукты и ягоды, бобовые, черный хлеб, зелень, копчености, соленья, перловую, овсяную, пшенную кашу, шоколад, молоко, кофе, газированные и алкогольные напитки).
Подготовиться к исследованию можно в домашних условиях. Накануне исследования больной может обедать и ужинать, а чтобы тщательно очистить кишечник от каловых масс, ему необходимо примерно в 16 часов выпить 40–60 г касторового масла или 25% раствора сульфата магния (магнезии), а в 21 и 22 часа сделать 2 очистительные клизмы (объем вливаемой жидкости 1,5 литра).
Магнезия оказывает слабительный эффект, поскольку повышает осмотическое давление в кишечнике, что приводит к накоплению жидкости, разжижению кишечного содержимого и усилению моторики. Утром, в день колоноскопии, пациенту не позже чем за два часа до процедуры делают еще две клизмы. Если очистительную процедуру провести раньше, то не обеспечивается достаточное очищение, а если позже, то изменяется состояние слизистой.
Если пациент страдает от запоров, то за 3–5 дней до обследования назначается диета. Под запрет попадают овощи и фрукты, зелень, картофель, ягоды, грибы, черный хлеб, бобовые, также нельзя пить и слабительные. Накануне исследования кишечник очищают до тех пор, пока не пойдут чистые промывные воды.
Колоноскопия проводится натощак
Если у больного симптомы непроходимости кишечника, то прием слабительных противопоказан. Кишечник очищают с помощью сифонных клизм (на процедуру требуется около 12 литров воды), которые делают за час до исследования. Если отсутствуют противопоказания, то кишечник можно подготовить к осмотру, выпив слабительное.
Могут применяться следующие препараты:
- Фортранс. Удерживает молекулы воды в кишечнике, благодаря чему увеличивается объем кишечного содержимого и ускоряется его продвижение по кишечнику. Один пакетик порошка растворяется в литре воды, эта доза рассчитана на 15–20 кг веса (если масса тела 60 кг, то необходимо выпить три литра раствора). Рекомендуется употреблять препарат накануне вечером за один прием или же разделить раствор на несколько частей и выпить их с интервалом в 15 минут;
- Эндофальк. Задерживает воду в кишечнике, а также предотвращает газообразование. Выпить нужно три литра раствора порциями по 200–300 мл с интервалов в 10 минут вечером до исследования. Содержит фруктовый ароматизатор;
- Флит Фосфо-сода. Содержимое двух флаконов (по 45 мл) нужно растворить в 240 мл кипяченой воды. Раствор нужно запивать 200–400 мл воды. При приеме слабительного накануне исследования нельзя есть. Стул возникает в промежутке от 30 минут до 6 часов;
- Лавакол. Один пакетик нужно размешать в стакане теплой воды. Всего нужно выпить три литра раствора, то есть использовать 15 пакетиков. Начинать пить нужно за 18–20 часов до колоноскопии, причем употреблять по стакану приготовленной жидкости каждые 15–20 минут.
Все слабительные имеют противопоказания к применению, поэтому прежде, чем отдать предпочтение такому методу очищения кишечника нужно посоветоваться с доктором. Фортранс и Флит Фосфо-сода отпускаются по рецепту врача.
Что нужно для проведения обследования
Высокотехнологичное оборудование
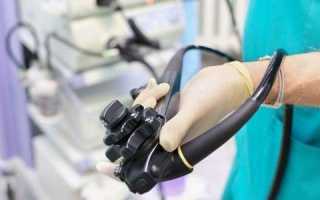
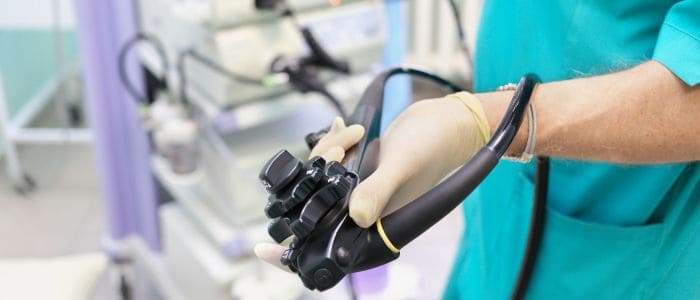
- Колоноскоп: гибкая прочная трубка длиной до 160 см, диаметром около 11—13 мм. Свободный конец трубки подвижен, на нём располагается видеокамера, источник света, отверстие для вводимых инструментов, отверстие для подаваемой воды и воздуха. На другом конце трубки располагается аппарат управления, который врач держит в своих руках. Здесь задаётся направление движения эндоскопа, осуществляется подача воды и воздуха, отсасывание жидкости. Внутри трубки колоноскопа есть канал, через который вводятся инструменты для биопсии (взятие участка стенки кишки на анализ) и удаления полипов при необходимости. Источник света на конце трубки не нагревается и не может обжечь слизистую.
- Эндоскопическая стойка: на ней расположен монитор, куда выводится цветная картинка с камеры на конце гибкой трубки. Также на стойке есть устройство подачи света, видеопроцессор для обработки изображения, аспиратор, куда всасывается жидкость.
Квалифицированный врач—эндоскопист
Перед началом практики врач проходит долгое и сложное обучение. Чаще всего в кабинете присутствует ассистент или медсестра, а также врач — анестезиолог, если процедура требует проведения наркоза.
Колоноскопия проводится в специально предназначенном для этого кабинете.
Что такое колоноскопия кишечника?
Колоноскопии — процедура осмотра прямой, слепой и ободочной кишки. Это дает возможность диагностировать заболевание и определить дальнейшую тактику ведения пациента.
Описание метода
Исследование проводится с помощью колоноскопа. Он представляет собой тонкую гибкую трубку с камерой на конце, что позволяет плавно проходить изгибы кишечника и избежать его травмирования.
По мере продвижения колоноскопа на экране в многократном увеличении отображается состояние органа. Таким образом, врач в режиме онлайн может осмотреть кишечник на протяжении 1,5 метров от анального отверстия.
Показания к проведению
Показания к проведению колоноскопии кишечника:
- боли по ходу кишечника;
- длительные запоры иди диарею;
- вздутие живота;
- снижение массы тела;
- наличие инородного предмета;
- выделение крови, слизи из ануса;
- снижение гемоглобина без видимой причины;
- длительный субфебрилитет.
Помимо этого, прохождение колоноскопии кишечника целесообразно при подозрении на:
- наличие полипов;
- дивертикулез;
- злокачественную опухоль;
- воспалительные болезни;
- аномалии развития.
Колоноскопия выполняется для определения распространенности рака при злокачественном поражении окружающих органов (матки, простаты, мочевого пузыря, желудка).
Что показывает колоноскопия?
Проверка кишечника с помощью эндоскопического прибора дает возможность:
- оценить состояние слизистой;
- визуализировать воспалительные очаги;
- выявить новообразования, полипы, дивертикулы, инородные элементы в кишке;
- определить диаметр кишки;
- обнаружить участки рубцового сужения;
- визуализировать язвенные дефекты;
- взять ткань для биопсии, необходимую для проведения дифференциальной диагностики между доброкачественным процессом и раком;
- сделать снимки, которые могут смотреть другие специалисты и оценивать динамику изменений состояния кишки.
Подробнее узнать о показаниях и алгоритме проведения исследования можно в видео. Представлено каналом netgemorroya. ru.
Противопоказания и ограничения
Перед тем как пройти обследование кишечника, необходимо установить наличие противопоказаний к процедуре.
К ограничениям для проведения колоноскопии относятся:
- инфекционные болезни кишечника (сальмонеллез);
- тяжелая кардиальная и дыхательная недостаточность;
- выраженная гипокоагуляция (нарушение свертывания крови);
- острый язвенный колит;
- перитонит (вследствие нарушения целостности стенки кишки);
- беременность;
- сильное кишечное кровотечение.
С целью ранней диагностики онкопатологии кишечника ВОЗ рекомендует проводить колоноскопию однократно в пять лет всем людям после 40.
Как проходит осмотр кишечника изнутри
Пациент приходит в медучреждение в назначенный день, предварительно подготовившись. Бывает, что колоноскопия проводится экстренно, тогда время подготовки сокращается до минимума.
Ассистент просит раздеться, для удобства можно захватить с собой специальные трусы для колоноскопии. По виду напоминают шорты, задняя часть которых открывается. Трусы делают из особого материала, они одноразовые, после применения выбрасываются. Такое гигиеническое изделие помогает пациенту справиться с неловкостью, закрыть половые органы. Частные медицинские центры обычно предоставляют подобные шорты, если нет — можно заранее купить в аптеке или интернете.
Если колоноскопию проводят под наркозом, то в вену устанавливают катетер. Анестезиолог вводит нужные лекарства, пациента просят лечь на кушетку на левый бок.
Гибкий конец колоноскопа вставляют в анальное отверстие, предварительно нанеся гель, облегчающий скольжение. Аккуратно сантиметр за сантиметром продвигают дальше в прямую кишку. Далее на пути сигмовидная кишка, переходящая в нисходящий отдел ободочной, под левым подреберьем кишка изгибается — это селезёночный изгиб, переходит в поперечную. Колоноскоп под правым подреберьем снова поворачивает вниз, в восходящую ободочную кишку, затем в слепую и конечный отдел тонкой кишки.
Трубка аппарата движется по спирали, при затруднении колоноскоп подаётся назад, а затем снова идёт вперёд.
Одновременно через специальные отверстия подаётся воздух, раздувающий петли кишечника, и вода, очищающая линзу камеры и загрязнённые участки внутренней выстилки.
На монитор, расположенный на стойке, выводится изображение происходящего в кишке. Одновременно идёт запись трансляции на диск, делаются фотографии изменённых участков.
Врач оценивает состояние слизистой, если попадается подозрительный участок ткани, производится биопсия. Для этого через канал эндоскопа проводится особые щипчики — цапки, которые забирают маленький кусочек слизистой и выводят его наружу.
При обнаружении полипов врач тут же удаляет их: через канал эндоскопа проводится инструмент, на конце которого находится петля. Петля, как лассо, набрасывается на основание полипа, подаётся электрический разряд и полип срезается. Если полип крупный, то от него отщипывают кусочки до полного удаления. Сосуды полипа прижигаются благодаря высокой температуре, кровотечение исключается.
Срезанные полипы также направляют в лабораторию для исследования ткани под микроскопом.
Процедура в среднем занимает около получаса, немного дольше, если проводится удаление полипов и/или биопсия.
По окончании пациент просыпается, если был под наркозом. Врач рассказывает об увиденном, даёт своё заключение, вручает диск с записью. Какое—то время пациент отдыхает. Если применялась седация, анестезиолог наблюдает, чтоб человек полностью пришел в себя. Садиться за руль после наркоза не рекомендуется, лучше вызвать такси.
Как проводится удаление полипов
Во время колоноскопии возможен забор материала для гистологического исследования. Изучение образцов позволяет определить заболевание, оценить степень воспалительных изменений. Чаще всего лечебная колоноскопия проводится, если выявляются в толстом кишечнике доброкачественные новообразования (полипы).
На гистологию берется не менее 5–6 образцов с различных частей пораженной кишки
Эти образования можно увидеть на рентгенологическом снимке (выглядят они как шаровидный, грибовидный или ветвистый вырост на ножке либо на широком наросте). Удаляется одиночный полип путем электрокоагуляции, механического скусывания, введения в образование склерозантов, горячей биопсии, электроэксцизии или фотокоагуляции.
По возможности рекомендуется использовать методику электроэксцизии, поскольку она позволяет просмотреть образец под микроскопом. Механическое скусывание может спровоцировать кровотечение, а выжигание полипа (электро- и фотокоагуляция) исключает гистологическое исследование.На вырост накидывается диатермическая петля, а затем петля по чуть-чуть затягивается, что провоцирует ишемию тканей образования и тромбоз сосудов ножки.
Когда петля затянута, полип приподнимается над слизистой тканью кишечника, а на петлю подается разряд. Электроэксцизия предполагает поочередное срезание ножки и прижигание. После удаления полипа специалист осматривает ложе образования, и при необходимости предотвращает кровотечение, а само новообразование извлекается и отправляется в лабораторию.
Чего ждать после колоноскопии
Ожидаемые последствия процедуры:
- вздутие живота как следствие подачи воздуха. Быстро проходит, никакой опасности не представляет
- выделение крови. Обычное явление при биопсии и удалении полипов, может выделиться несколько капель
- небольшой дискомфорт, ощущение спазмов
Чего быть не должно:
- повышения температуры
- острой боли
- кровотечения через сутки после процедуры или значительного выделения крови
- выраженной слабости, головокружения
Если появилось что-то из этих жалоб, необходимо тут же обратиться за помощью.
Правила подготовки к процедуре
Они не очень сложны, но от их соблюдения зависит эффективность процедуры. В забитом кишечнике врач просто ничего не сможет увидеть, так что мероприятия направлены на его очистку. Спецдиеты придется придерживаться всего 3 дня.
Как правильно подготовиться к колоноскопии
Кроме того, за двое суток до колоноскопии нужно временно отменить препараты, содержащие железо, висмут. Не пьют в этот срок и активированный уголь, и медпрепараты, лечащие артрит. Под запретом также лекарства, разжижающие кровь (Аспирин, Клексан и др.)
Лучше всего в последний день вообще перейти исключительно на жидкую пищу. Впрочем, это на личное усмотрение.
Питание перед колоноскопией
Из таблицы можно понять, как эффективно составить правильное меню на эти дни:
| Рекомендуемые продукты | Запрещаемые продукты |
| Различные кисломолочные кушанья | Нетермообработанные фрукты-овощи |
| Блюда из проваренных овощей | Хлеб из ржаной муки |
| Полностью сваренные яйца | Консервированные и маринованные заготовки, копченые продукты |
| Овощные супы на бульонах | Каши из перловой, пшеничной, овсяной круп |
| Хлебобулочные изделия из белой муки | Культуры семейства бобовых |
| Мясные и рыбные продукты с низким содержанием жира | Жареные семена подсолнечника, тыквы; картофель-фри |
| Компоты и морсы, слабозаваренный чай | Кофейные напитки, молоко, шоколадные сладости |
| Сыры, натуральное масло (коровье) | Напитки с добавлением газа |
| Мед | Засоленные продукты |
| Гречневая и рисовая крупы | Спиртные напитки |
Последний раз прием пищи в день, предшествующий колоноскопии, проходит не позже 8 вечера. Дополнительно вечером можно провести очистку клизмой.
Не рекомендуемые продукты перед колоноскопией
Анестезия и наркоз
Мнение врачей, проводить колоноскопию с наркозом или без такового, зависит от состояния пациента. Есть безусловные показания к наркозу:
- дети до 12 лет
- перенесенные операции на кишечнике ранее, при которых образовались спайки
- высокая тревожность
Термин „наркоз“ при колоноскопии условен, так как для полноценного наркоза нужны условия операционной с соответствующим оборудованием. Эндоскопические исследования предполагают седацию, облегчённый вид наркоза. Препарат вводится в вену, пациент быстро засыпает и практически не сохраняет воспоминаний о произошедшем. Использование седации предварительно обсуждается, так как использование медикаментозного сна имеет свои риски.
Колоноскопия, проводимая опытным специалистом, не должна вызывать болевых ощущений.
Когда проводят колоноскопию?
Противопоказания к колоноскопии
Такой вид видео эндоскопического исследования может быть назначен специалистом, если у пациента наблюдаются:
- следы кровянистой жидкости на ластовице нижнего белья или в кале;
- болезненность и нерегулярность актов дефекации;
- наличие геморроя – для более точной диагностики;
- обнаруженные при проведенных ранее рентген-обследовании или компьютерной томографии органов брюшной полости образования неясной природы на доступном для колоноскопа участке кишечника;
- неясная картина геморроидальных изменений или появление полипов;
- гнойные выделения из анального отверстия.
Полипы кишечника
Также колоноскопия бывает частью скрининга для людей с жалобами на работу кишечника, если их родственники болели раковыми заболеваниями или полипозом данной системы организма.
На заметку! Колоноскопия – самый точный метод диагностики, с помощью которого специалист может воочию ознакомиться с состоянием кишечника. Другие виды исследований – УЗИ, КТ и пр. не могут настолько детально и точно отобразить патологию.
Есть ли альтернатива колоноскопии
Наверно, это первый вопрос, задаваемый пациентом, как только ему сообщают о необходимости внутреннего обследования. Для изучения кишечника используют еще пару методов:
- Ирригоскопия — обследование при помощи рентгена, в толстую кишку клизменным методом вводят смесь бария. Это белое вещество, которое не всасывается организмом. Трубка кишечника заполняется бариевой взвесью, затем делают серию снимков. Ирригоскопия позволяет точно определить локализацию опухоли, выпячивания и удлинение части кишечника. Небольшие полипы могут остаться незамеченными, также нельзя определить источник кровотечения, забрать на анализ участок слизистой.
- Виртуальная колоноскопия (компьютерная томография или КТ) — по сути напоминает ирригоскопию, только снимки делают на более совершенном оборудовании, чем рентгенологический аппарат. Используется томограф, позволяющий изучить состояние кишечника послойно. Каждый слой кишечника с шагом 1 см выводится на экран, а затем на плёнку. КТ, в отличие от колоноскопии, не визуализирует мельчайшие изменения слизистой, биопсия также недоступна. Препятствием для томографа является и большой вес пациента.
- Капсульная эндоскопия — оригинальный метод, при котором пациенту дают проглотить небольшую капсулу с камерой. Капсула проходит пищевод, желудок, попадает в тонкую кишку, отправляя полученные изображения на приёмник, расположенный рядом. Путешествие капсулы занимает около 6 часов. Метод интересен для изучения тонкой кишки, заряда для толстой обычно не хватает. Либо надо эндоскопом вводить капсулу сразу в 12 — перстную, продлив тем самым работу батареи. Кроме того, камера капсулы может быть обращена в обратную сторону от опухоли, полипа, не заметить патологию. Биопсия тоже исключается. Также капсула может застрять в тонкой кишке, что потребует хирургического удаления.
Нельзя пренебрегать советом доктора о прохождении колоноскопии. Качественно выполненная процедура поможет увидеть мельчайшие дефекты, обнаружить опухоль, вовремя вмешаться и спасти жизнь.
Post Views: 418
Виды колоноскопического исследования
В зависимости от особенностей применяемой методики различают несколько видов колоноскопии:
- Фиброколоноскопия – осмотр толстого кишечника с помощью фиброскопа. Прибор состоит из гибкой трубки, миниатюрной видеокамеры, системы подсветки, а также приспособления для подачи воздуха. Имеются также щипцы для проведения биопсии;
- Илеоколоноскопия – используется более длинная гибкая трубка, так как осматривается не только толстая кишка, но и часть тонкого кишечника;
- Хромоколоноскопия – процедура, проводимая с использованием окрашивающего вещества, которое вводится в кишечник. Поскольку краситель впитывается по-разному здоровыми и больными тканями, то патологический участок можно легко обнаружить. Это позволяет произвести прицельный отбор материала на гистологическое исследование или удалить новообразование;
- Эндоскопия узкоспектральная. Для освещения кишечной стенки используются только синяя и зеленая части светового спектра. Когда они поглощаются гемоглобином, то окрашивают его почти в черный цвет. При этом кровеносные сосуды выглядят темными на фоне остальных тканей. По виду сосудистой системы можно легко обнаружить опухоли;
- Ультразвуковая колоноскопия. На конце эндоскопа имеется датчик. Ультразвуковые волны проникают в мышцу кишечной стенки, что дает возможность получить очень четкое изображение опухоли, определить глубину ее распространения.
Как пройти колоноскопию безболезненно
Главный вопрос всех пациентов, которым предстоит пройти колоноскопию: как избежать неприятных ощущений. Процедура действительно дискомфортная, причём как для врача, так и для пациента. Доктору нужно ввести в анальное отверстие больного зонд и продвинуть его вглубь на два метра. Если пациент в сознании и начинает двигаться или сопротивляться, это сказывается на качестве диагностики. Поэтому лучший вариант – делать колоноскопию в состоянии медикаментозного сна.
Мы уже рассказывали, как седация облегчает гастроскопию. Её применяют и при обследовании толстого кишечника, и это настоящее спасение для тех, кому нужно делать процедуру регулярно. Пациенту внутривенно вводят седативный препарат, и он засыпает. 30 минут такого медикаментозного сна достаточно, чтобы врач успел осмотреть кишечник, при необходимости взять биопсию или удалить полипы. Больной просыпается примерно через 5 минут после окончания процедуры и чувствует себя так, будто ничего и не было.
Основное отличие седации от наркоза – пациент остаётся в сознании. Поэтому выход из седации гораздо проще, да и риск негативных последствий практически сведён к нулю.
Меню: бесшлаковая диета
Подготовка к колоноскопии предполагает назначение специальной бесшлаковой диеты за 3-4 дня до обследования. Она включает в себя употребление большого количества воды и ограничение продуктов, вызывающих бродильные процессы и метеоризм. Также за 4-5 дней нужно отказаться от продуктов, которые могут повредить стенку кишечника, например, ягод с косточками.
Пациенту следует употреблять до 3 литров воды или другой жидкости в день. Из напитков рекомендуются кисломолочные продукты, фруктовые соки, разбавленные водой, некрепкий чай (чёрный или зелёный). Сахар в чай класть не следует, но можно съесть 1 ложку мёда в день.
Перед обследованием можно есть диетическое мясо (курица, кролик, телятина, нежирная говядина), нежирную рыбу, гречневую или рисовую кашу (на воде или молоке), белый хлеб, творог, допустимы некоторые фрукты (по рекомендации врача). Еда перед исследованием должна быть легкоусваиваемой, последний приём пищи должен быть вечером дня перед обследованием. В день исследования разрешается употребление воды в небольшом количестве, но за 1-2 часа до начала процедуры его нужно прекратить.
Диета для подготовки к колоноскопии называется бесшлаковой, поскольку предполагает исключение из неё продуктов, образующих в кишечнике большое количество каловых масс и газов.
Из рациона необходимо исключить бобовые, грибы, дрожжевую выпечку, газированные напитки. До проведения колоноскопии нельзя употреблять и жирную пищу, а также переедать. Количество употребляемой жидкости нужно уточнить у врача – в некоторых случаях на потребление воды тоже накладывается ограничение.
Читайте подробнее «Бесшлаковая диета перед колоноскопией» примерное меню на 4 дня
Что обнаруживают во время колоноскопии?
Колит
В норме слизистая кишки должна быть розовой, однородной и без посторонних образований. К сожалению, патология кишечника встречается очень часто. Диагностируют:
- Воспалительные заболевания (колит, сигмоидит).
- Дивертикулы (выпячивания слизистой).
- Полипы (опасны в плане перерождения в рак).
- Иммунные заболевания (болезнь Крона, неспецифический язвенный колит).
- Рак.
Заключение врач эндоскопист дает на руки пациенту спустя 15-20 минут после процедуры. Результаты анализа биопсии будут готовиться 1-2 недели. На основании всех полученных данных устанавливается диагноз.
Суть и преимущества процедуры
| Критерии | Колоноскопия | Ректороманоскопия | Ирригоскопия |
| Протяженность исследуемой области | Весь отдел толстого кишечника | Только прямая кишка | Весь отдел толстого кишечника |
| Возможность удаления пристеночных образований, взятие биопсийного материала | Да | Нет | Нет |
| Необходимость введения контрастного препарата | Нет | Да | Да |
Назначается исследование после консультации гастроэнтеролога или проктолога для исключения опухолевого, язвенного поражения, полиповидных внутрипросветных образований.
Очищение аптечными препаратами
Для тех, кто планирует избежать неудобств, связанных с использованием клизм, сейчас это запросто устроить. В аптеке имеется широкий ассортимент специальных медпрепаратов, с которыми готовиться к колоноскопии кишечника проще и результативнее. Принцип их действия основывается на определенных особенностях, препятствующих всасыванию жидкости из желудка и кишечника. Вода с растворенным в ней медпрепаратом попадает сначала в желудок, а затем проходит по кишке, тщательно и быстро вымывая ее от фекальных масс и шлаков.
Фортранс
Препарат Фортранс, один из самых распространенных, широко применяемых для промывки кишечника, и есть две схемы подготовки с его использованием. 1 схема (одноэтапная) – заключается в запрете приема фруктов, ягод, овощей за сутки до колоноскопии. В день диагностики можно только подслащенный чай и обычную воду. Препарат употребляется в день диагностирования, и осмотр выполняется днем.
Количество вещества рассчитывается с учетом веса обследуемого – 1 пакетик на 20–25 кг. Затем готовится раствор – в одном литре обычной воды разводится содержимое одного пакетика. Полученную смесь требуется употребить утром в интервале между 5–10 часами по одному стакану каждые 15 минут. Можно смесь запивать водой и при появлении тошноты, для избавления от позывов на рвоту следует пососать дольку лимона.
Позывы на дефекацию начинаются через час-полтора после выпитой первой порции, и прекращаются через 2–3 часа по окончании приема. Осматривать больного можно через 1–2 часа после прекращения стула. 2 схема (двухэтапная). Данная подготовка Фортрансом происходит на протяжении 2 дней. В день, перед диагностикой разрешается позавтракать до полудня яйцами, манной кашей, йогуртом или чаем.
Позже полудня разрешается прозрачный бульон, некрепкий чай и не газированная вода. Накануне диагностирования производится прием вещества в пропорции на 1 л воды 1 пакетик. Раствор готовится с учетом веса тела обследуемого: до 50 кг – 1 пакетик, на 50-80 кг – 2, выше 80 кг – 3. Пить каждые 15 минут в интервале между 17.00-21.00 часами. Появление и прекращение позывов на дефекацию происходит, как и при первой схеме.
Утром следующих суток, в 7–9 часов выпивается еще 1 л с растворенным в нем 1 пакетиком. По окончании приема всей смеси дефекация проходит по истечении 1–2 часов, и обследовать пациента можно через 4 часа, считая от последней выпитой порции препарата. Если же процедура утром, то следует сместить вечерний прием на 16-17 часов дня.
Как делать клизмы для очищения кишечника
Если вы решили очистить кишечник старым дедовским методом, то заранее позаботьтесь о покупке резиновой груши или кружки Эсмарха.
Алгоритм действия:
- перед применением инструменты для клизмы обдать кипятком, и наконечники, и внутреннюю поверхность;
- тщательно вымыть область промежности с мылом и высушить;
- смазать наконечник и область ануса обычным кремом или вазелином;
- принять ту позу, в которой вам будет удобно. Если вы используете кружку Эсмарха, то учитывайте, что она должна висеть на высоте не менее 1,5 м;
- ставить клизму, скорее всего, придется в одиночку, поэтому будьте готовы, что вам доведется делать несколько манипуляций одновременно;
- расслабьтесь, мышцы не должны быть в напряжении и осторожно вводите наконечник внутрь;
- для большего комфорта используйте кипяченую воду, но не более 30 градусов, едва теплой;
- можно сделать раствор на основе ромашки или шалфея, можно добавить в воду немного, не более чайной ложки на полтора литра, обычной пищевой соды;
- введя всю воду, следует встать и походить не менее 5 минут. Это сложно, но желательно. Для облегчения массировать живот по часовой стрелке. После чего испражниться.
Помните, что за один раз можно вливать не более 1,5–2 литров воды.
Сколько раз ставить клизмы:
- очищение проводят дважды накануне вечером и дважды с утра перед процедурой;
- вечером лучшее время в 19 и 20 часов или 20 и 21 час;
- две клизмы по 2 литра воды с добавлением соды или ромашки. Главное условие – до чистого кишечника. Из вас должна выливаться светлая, желтоватая жидкость;
- утром перед колоноскопией в воду уже ничего не добавлять. Лучшее время – 7 и 8 часов утра;
- после этого лучше всего пить только простую или минеральную воду без газов.
Слабительное:
- Накануне вечером лучше, если вы примите средство для облегчения дефекации. Это может быть раствор магнезии который продается в аптеке. Его следует принять согласно инструкции.
- Очищение можно провести с касторовым маслом. Для этого перед тем как делать клизмы, глотните столовую ложку касторки. Масло начнет действовать максимум через 40 минут. После того как вы сходите в туалет, можно приступать к проведению клизмы.
Важно!
Помните, что слабительное усилит эффект от клизмы, и совмещать эти процедуры нельзя.
Противопоказания:
- острые воспалительные процессы внутренних органов;
- подозрение на непроходимость кишечника;
- желудочные и кишечные кровотечения;
- патологии сердца и сосудов;
- реабилитационный послеоперационный период на органах брюшной полости.
Клизма – довольно серьезное мероприятие, являющееся большой встряской для всего организма и имеющее ряд отрицательных моментов:
- вместе с каловыми массами из кишечника вымывается полезная микрофлора;
- если вы страдаете геморроем, то очистительная клизма может спровоцировать его обострение;
- процедуры могут привести к вялости этого жизненно важного органа;
- в случае наличия трещин в районе ануса или воспалительных процессов, следует быть крайне осторожными, так как их можно еще более травмировать наконечником.
И в то же время клизмы помогут очистить прямую кишку от токсинов, шлаков и залежей, которые наверняка скапливались там долгое время.
Существует достаточное количество лекарственных препаратов, недорогих и доступных, которые помогут свести дискомфорт очищения к минимуму. Не лучше ли воспользоваться именно аптечными препаратами, чем прибегать к опыту старшего поколения?
Обратите внимание!
Помните, что от того, как эффективно вы очиститесь, зависит не только результат колоноскопии, но и то, насколько хорошо вы будете чувствовать себя после нее.
С какой целью применима колоноскопия?
Существует несколько вариантов реализации колоноскопии:
- Исследования. Так, порядка 40 лет колоноскопическая диагностика остается наиболее достоверной при необходимости определить, в каком состоянии и с какими заболеваниями может быть толстый кишечник пациента. Это лишь визуальный осмотр, необходимый для установки конкретного диагноза. Сюда же стоит добавить взятие биопсии на анализ в целях уточнения состояния внутреннего органа.
- Лечения. Сюда относят сразу несколько особенностей с возможностью:
- извлечь инородный предмет;
- восстановить проходимость кишки, в месте сужения;
- удалить полип или опухоль;
- остановить кровотечение.
Подготовительные мероприятия
Для проведения качественной и максимально информативной видеоколоноскопии, со стороны пациента требуется предварительная подготовка. Так как обследованию подлежит толстый кишечник, присутствие в нем фекалий и остатков пищи может затруднить процесс продвижения инструмента и повлиять на конечный результат. Специалистам будет крайне сложно оценить состояние слизистых, выявить на стенках новообразования и очаги воспаления. Именно поэтому больным нужно пройти особую подготовку, предусматривающую соблюдение диеты, тщательную очистку органа и т. д. Все необходимые рекомендации пациенты получат от лечащих врачей, к которым обратились с жалобами на симптомы, характерные для нарушений в работе желудочно-кишечного тракта.
Правила питания
Минимум за 4 дня до посещения физиотерапевтического кабинета больной должен изменить свой рацион. Специальная диета предусматривает употребление блюд, способствующих очищению кишечника от скопившихся в нем шлаков и токсических веществ. Её обязан назначать лечащий врач, который объяснит, как проводится колоноскопия, сколько она может занять времени, и выдаст пациенту список запрещенных и разрешенных продуктов.
Нельзя употреблять:
- копченую, острую, жареную, соленую, жирную еду;
- любые виды сладостей, выпечки;
- блюда из картофеля;
- изделия из мяса;
- бобовые;
- грибы;
- ржаные и черные сорта хлеба;
- каши.
Рацион больного следует разнообразить:
- бульонами;
- рыбой (ее надо отваривать или готовить на пару);
- куриным филе;
- сыром;
- небольшим количеством сливочного масла;
- белым хлебом;
- сладкими сортами фруктов;
- кефиром;
- овощами;
- свежеотжатыми соками;
- черносливом;
- курагой.
Очистка кишечника
Пациент может задействовать для этих целей специальные медикаменты либо клизмы. Методика очистки кишечника для каждого больного подбирается в индивидуальном порядке:
- Препараты. В большинстве случаев перед аппаратным обследованием прямой кишки специалисты рекомендуют задействовать «Фортранс». Этот порошок разводится в литре воды и выпивается в течение часа. Через небольшой промежуток времени пациент ощутит позыв к дефекации.
- Клизма. Первая манипуляция проводится вечером, перед колоноскопией. Больной должен заблаговременно приобрести кружку Эсмарха, в которую нужно залить приблизительно два литра кипяченой воды. Эту емкость подвешивают возле кровати, наконечник густо смазывают вазелином, спускают весь воздух. После введения в прямую кишку кончика, открывается краник, и жидкость заполняет все отделы органа. Вторая манипуляция проводится утром, в день посещения больничного учреждения.
Общие рекомендации
Лечащий врач должен не только рассказать пациенту, как делают колоноскопию кишечника, но и объяснить, почему необходимо подготовиться к процедуре и как это правильно сделать:
- Ели больной принимает медикаменты, способствующие разжижению крови, то они отменяются, так как о время диагностики может случиться травмирование стенок органа.
- При сильном страхе перед процедурой можно выпить успокоительное средство, которое поможет стабилизировать психо-эмоциональное состояние.
- Независимо от того, как делается очистка кишечника, пациент должен соблюдать правильный питьевой режим (в сутки нужно употреблять минимум 2,5л воды).
- Последняя трапеза перед колоноскопическим исследованием должна быть до клизмы или приема слабительного препарата. Обследование проводится на голодный желудок.
- Пациент может приобрести специальное белье, выполненное из гипоаллергенного материала и имеющее отверстие в зоне ануса. В этом случае он будет чувствовать себя более комфортно.
Нужна ли повторная колоноскопия
В некоторых случаях необходимо повторное прохождение процедуры:
- В случае неправильной предпроцедурной подготовки, когда качественное обследование не может быть выполнено.
- Здоровым людям старше 50 лет колоноскопия рекомендуется каждые 10 лет.
- Пациентам с 1-2 небольшими доброкачественными полипами, удаленными во время операции, колоноскопия рекомендуется проходить каждые 5 лет.
- Тем, у кого есть более 3 маленьких доброкачественных полипов, выполнять процедуру нужно каждые 3 года.
- Людям с воспалительными заболеваниями кишечника (язвенный колит, болезнь Крона) в течение по меньшей мере 8 лет, необходимо выполнять колоноскопию каждые 1-3 года.
- Людям с семейной историей рака кишечника у родственника первой степени после 60-летнего возраста или двух случаев заболевания толстой кишки у родственников второй степени колоноскопия должна выполняться каждые 10 лет с 40 лет.
- Людям с семейной историей рака кишечника у родственников первой степени в возрасте до 60 лет или двух случаев заболевания толстой кишки у родственников второй степени должны выполнять колоноскопию каждые 5 лет с 40 лет или раньше, чем самый ранний случай семейного диагноза, который диагностирован первым.
- У людей с семейным аденоматозным полипозом или с наследственным колоректальным раком, не связанным с семейным полипозом, следует учитывать генетическое тестирование и индивидуально выбранную программу контроля.
Общие рекомендации по подготовке
Подготовка к колоноскопии играет крайне важную роль в проведении процедуры. Каловые массы, метеоризм и нарушенная перистальтика нарушают ход обследования, поэтому очищение кишечника становится принципиально важным. Для этого назначаются слабительные препараты, специальная диета и режим.
Подготовка к колоноскопии начинается за 1-2 недели до процедуры. Для начала пациенту рекомендуется отказаться от приёма противодиарейных и железосодержащих препаратов. Во-вторых, нужно ограничить физическую нагрузку, в третьих – пить больше воды.
За три-четыре дня перед процедурой необходимо сдать общий анализ крови и мочи, чтобы подтвердить безопасность обследования. Ещё один важный анализ – коагулограмма. Её тоже проводят перед исследованием, чтобы убедиться, что не случится кровотечения.
На приёме у врача необходимо рассказать обо всех препаратах, которые принимает пациент. От некоторых из них придётся отказаться, поскольку железосодержащие препараты могут дать ложноположительную реакцию при обследовании на скрытую кровь, кроверазжижающие – спровоцировать кровотечение во время исследования, противодиарейные средства искажают видимый результат.
Сколько клетчатки надо есть в день — и в каких продуктах содержится
Самое важное свойство клетчатки — то, что часть пищевых волокон не переваривается. Но в них выделяется, а потом с ними выводится из организма все, что человеку не нужно. Полагается получать в день как минимум 30 граммов клетчатки, иначе организму будет сложно выводить вредные вещества, что приведет к запорам, воспалению и раздражению кишечника. И в печальной перспективе — к онкологическим заболеваниям толстой и прямой кишки.
Раз уж клетчатка — такое спасение от колоректального рака, перечислим основные источники клетчатки. Так, порция в 100 г овощей содержит примерно 10 г пищевых волокон, а тарелка со 100 г фруктов — примерно 5 г клетчатки.
Среди продуктов с высоким содержанием пищевых волокон — кабачки, баклажаны, цветная капуста, морковь, свекла, репа, слива, персики, абрикосы, сельдерей, артишоки, яблоки и груши (с кожурой), ягоды (черника, голубика, малина), финики, инжир, чернослив, фасоль, брокколи, нут, чечевица, тыква, брюква, семечки (тыквы, подсолнечника), орехи (миндаль, арахис, грецкие), овес.
Но есть продукты-исключения, в которых клетчатки почти нет. К сожалению, это популярные овощи и фрукты, которые мы ошибочно записываем в полезные для кишечника: картофель, огурцы, помидоры, бананы и виноград.
Кстати, если вы после прочтения этой статьи добавили в ежедневное меню больше клетчатки, и у вас стали появляться такие симптомы, как вздутие живота, газообразование или нарушение стула, это верный признак заболевания кишечника. Поторопитесь к врачу для осмотра.
К содержанию
Немного о самой процедуре
Колоноскопия пройдет гладко, если пациент настроился на позитивный лад, а процедуру осуществляет профессионал.
Нужно знать о таких нормах, какие в заключении пишут при здоровом кишечнике:
- По цвету слизистой: бледной с розовым либо желтоватым оттенком, с блеском;
- По характеру поверхностей: гладкий, исчерченный, не имеет язв, бугров или выпячиваний, с равномерным сосудистым рисунком;
- В местах наложений слизь характеризуется светлыми комочками. Уплотнения, фибрин, гной, некротические массы не визуализируются.
При наличии малейших отклонений можно заявлять с подозрением на какую-либо из характерных болезней.
Колоноскопия – что это за процедура?
Это инструментальный метод обследования. Используется при диагностировании патологий толстого и прямого отдела кишечника. Во время такого исследования используется особое приспособление – колоноскоп. Внешне он напоминает длинный гибкий зонд. У данного инструмента есть подсвечивающий окуляр и небольшая видеокамера. Это устройство выдает картинку на монитор. Сам механизм несложный, но пациенты пытаются разузнать, колоноскопия – что это. Такой интерес оправдан, ведь каждый имеет право знать, что с ним будут делать во время той или иной процедуры.
Колоноскопия кишечника открывает перед доктором следующие возможности:
- При визуальном осмотре врач оценивает состояние слизистой и воспалительные изменения.
- Во время процедуры можно измерить диаметр кишечника и при необходимости расширить тот или иной участок.
- Визуальный осмотр помогает обнаружить патологии (трещинки, новообразования, геморроидальные узелки, язвы и так далее).
- При процедуре проктолог может взять ткань для гистологического исследования.
- Если визуальный осмотр показал, что внутри есть кровотечение, при колоноскопии его можно устранить путем воздействия на поврежденный участок высокими температурами.
- Во время процедуры можно сделать снимок внутренней оболочки.
- Колоноскопия кишечника может сопровождаться оперативным вмешательством. Во время такой процедуры удаляют обнаруженное новообразование.
Колоноскопия без наркоза
Если процедура проводится без анестезии, она может быть болезненной. Такое неприятное ощущение чаще сопровождается сильным жжением. Сама же боль носит кратковременный характер: она длится буквально несколько секунд. Возникает в тот момент, когда инструмент продвигается по кишечнику. Однако колоноскопия без анестезии отличается сносной болью. В кишечнике нет нервных окончаний, поэтому ощущения вполне терпимые. Вообще же, интенсивность боли зависит от порога чувствительности и прочих особенностей организма.
Колоноскопия под наркозом
Проведение манипуляции может осуществляться под анестезией. Существуют следующие методы обезболивания:
- Колоноскопия во сне – при проведении операции используется поверхностный наркоз (чаще это препарат с сильным седативным действием). Пациент спит, поэтому у него не остается неприятных ощущений.
- Колоноскопия кишечника с местной анестезией – наконечник эндоскопа смазывают обезболивающим гелем. Он обладает легким замораживающим эффектом, благодаря чему притупляются неприятные ощущения.
- Колоноскопия, которая выполнятся под общим наркозом – такая процедура проводится в операционной. Одновременно с проктологом на ней присутствует анестезиолог.
Колоноскопия под наркозом или без – что лучше?
Чаще пациенты предпочитают отдавать предпочтение процедуре с использованием анестезирующего средства. Перед ее проведением доктор подробно разъясняет, что такое колоноскопия во сне – плюсы и минусы какие. Однако есть ряд случаев, когда процедура непременно должна проводиться под общим наркозом:
- анемия, причина которой не выяснена;
- резкое снижение веса, сопровождающееся быстрой утомляемостью и упадком сил;
- черный стул;
- хронические запоры;
- обследование пациентов, у которых диагностировано онкозаболевание;
- усиленное газообразование;
- обследование детей возрастом до двенадцати лет.
Дополнительные факторы, влияющие на то, будет ли использоваться анестезия или нет:
- опытность эндоскописта;
- порог чувствительности пациента;
- современность используемого оборудования.
Абсолютные противопоказания
Показания, при которых колоноскопию ни при каких обстоятельствах проводить нельзя:
- Острое гнойное воспаление в полости живота (перитонит). Состояние, при котором необходимо экстренное проведение операции. Промедление с целью проведения исследования может вызвать резкое ухудшение и повлечь за собой смерть больного.
- Шоковое состояние, с резким падением артериального давления. Проведение сложной процедуры колоноскопии в таком состоянии недопустимо.
- Серьёзные проблемы с сердцем – инфаркт миокарда, ишемическая болезнь в острой форме. Данные заболевания сами по себе являются угрозой для жизни больного. Риск серьёзных осложнений гораздо выше предполагаемой пользы от исследования.
- Ишемический или язвенный колит в стремительной форме. Проведение процедуры в таком состоянии может спровоцировать нарушение целостности стенок кишечника.
- Разрыв кишечника, с выходом содержимого в брюшную полость. Необходимо срочное оперативное вмешательство для предотвращения кровотечения. Проведение эндоскопического исследования невозможно.
- Беременность. Процедура является угрозой для жизни плода.
- Лёгочная и сердечная недостаточность последней стадии. Серьёзные нарушения кровообращения в таких состояниях требуют пристального внимания врачей и не допускают проведения различных манипуляций с пациентом.
Возможные осложнения
Осложнения после проведения процедуры редки, чаще всего это:
- Кровотечение во время и после обследования (обычно легко контролировать, происходит с частотой до 0,1%).
- Перфорация кишечника (обычно в случае патологий, таких как воспаление, дивертикул, в состояниях после удаления полипектомии полипов, плохой подготовки кишечника или слишком сильного успокоения, риск варьируется от 0,2% в случае диагностической колоноскопии до 1,0% в случае полиэктомии).
- Вздутие, вызванное подачей воздуха в просвет кишечника. В редких случаях может нарушать кровоток в сосудах толстой кишки. Чтобы предотвратить это, используются лекарства (например, Simeticon).
Если пациент испытывает боль в области живота, лихорадку, озноб, кровотечение в объеме примерно 100 мл или более, необходимо срочно обратиться к врачу.
Следует помнить, что небольшое количество ректального кровотечения, следы крови в стуле, могут наблюдаться после колоноскопии несколько дней.
Колоноскопия – альтернативные методы
Эту процедуру нельзя считать незаменимой. Если не может выполняться колоноскопия, альтернатива представлена такими методами исследования:
- Ректороманоскопией – используется для диагностирования патологий прямой кишки. Инструмент вводится на глубину до 30 см.
- МРТ кишечника – этот метод иногда называют «виртуальной колоноскопией». Во время исследования используется специальный сканер. Этот инструмент позволяет сделать снимки брюшной полости и выводит полученное трехмерное изображение на экран монитора.
- Ирригоскопией – в организм пациента вводят контрастное вещество, после чего проводится рентгенологическое исследование. Недостаток данного метода состоит в том, что с его помощью нельзя выявить опухоль на ее начальной стадии.
- УЗИ кишечника – такое исследование отличается своей доступностью, безболезненностью и безопасностью. Однако метод не очень информативен. После обнаружения патологических образований чаще назначается дополнительное исследование.
- Капсульной колоноскопией – во время процедуры пациент проглатывает эндокапсулу. Она проходит через весь пищеварительный тракт, снимает все изнутри, а после выводится с каловыми массами. Данный метод считается информативным, но процедура дорогостоящая.
Что показывает колоноскопия
Благодаря аппаратному исследованию толстого кишечника специалистам удается провести диагностику, лечебные и хирургические манипуляции следующего плана:
- Оценивается функциональность органа, состояние и цвет слизистых, в частности проходящих по стенкам сосудов.
- Определяется размер кишечного просвета.
- Выявляются воспалительные процессы, язвенные и эрозивные очаги, различные новообразования.
- Осуществляется забор биологического материала. Например, фрагмент слизистой (ее передают в лабораторию, а как будет сделана гистология, удастся поставить точный диагноз).
- Удаляются полипы и доброкачественные наросты.
- Извлекаются инородные тела.
- Определяется, есть или нет кровотечение, устраняется его источник.
Врачи рекомендуют людям раз в год проходить колоноскопию. Это обусловлено тем, что с ее помощью можно выявлять любые патологии на ранних стадиях развития. Благодаря данной процедуре у людей появляются шансы на успешное излечение даже смертельно-опасных заболеваний (например, рака)